
3. Рентгенодиагностика грудного остеохондроза
Диагностика грудного остеохондроза до настоящего времени представляет трудную и далеко не разрешенную задачу.
Неишогочисленные публикации касаются в основном задних грыжевых выпячиваний, которые в грудном отделе обычно небольших размеров и выявляются редко. Возможно поэтому основное внимание многих авторов (Я. Ю. Попелянский, 1961; X. К. Салахутдинов, 1961; И. М. Иргер, 1961; К. И. Пыльдвере, 1962; Н. С. Берлянд, 1964, и др.) направлено на диагностику грудного остеохондроза по вегетативным расстройствам. Большим подспорьем в диагностике служит рентгенологическое исследование.
Бесконтрастная спондилография
У подавляющего большинства больных с грудным остеохондрозом можно обнаружить определенные рентгенологические признаки двоякого рода - зависящие от дегенерации диска и связанные с изменениями в самих позвонках.
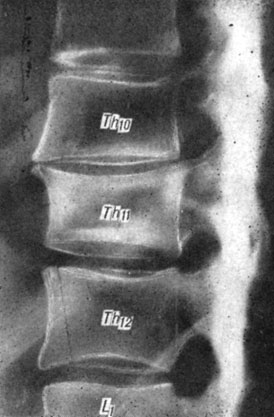
Рис. 98. Спондилограмма больной А. Склероз замыкательных пластинок, передние остеофиты и уменьшение высоты межпозвонкового диска Th10-11
Симптомы дегенерации дисков выявлены нами у всех 86 обследованных больных, причем у каждого из них имелось по нескольку рентгенологических признаков, указывающих на изменения в межпозвонковых дисках (рис. 98). Частота различных рентгенологических симптомов у больных с остеохондрозом грудной локализации была следующей:
| сколиоз | у 38 больных |
| увеличение физиологического кифоза | " 29 " |
| уменьшение высоты дисков | " 84 " |
| склероз замыкательных пластинок | " 86 " |
| остеофиты: | |
| передние и боковые | " 82 " |
| задние | " 4 " |
| хрящевые вдавления в тела позвонков | " 47 " |
| обызвествления дисков | " 16 " |
| уменьшение высоты тел позвонков | " 5 " |
| ротация тел позвонков | " 6 " |
| консолидированные переломы тел позвонков | " 11 " |
Такие рентгенологические признаки остеохондроза, как уменьшение высоты диска, склероз замыкательных пластинок и остеофиты, встречались в грудном отделе столь же часто, как и в других отделах позвоночника, но обычно захватывали большее количество сегментов.
Сколиоз, как правило, выражен нерезко и носит локальный характер. У 6 наших больных выявлена незначительная торсия.
Увеличение физиологического кифоза отмечалось у 29 больных. По-видимому, незначительные статические изменения в грудном отделе обусловлены его малой подвижностью. Уменьшение высоты тел позвонков за счет их уплотнения (особенно участков, прилегающих к замыкательным пластинкам) констатировано у 5 больных. Деструктивные изменения не были обнаружены ни у одного больного.
Для остеохондроза грудной локализации характерны хрящевые вдавления в теле позвонков (истинные "грыжи" Шморля) (рис. 99). Этот признак выявлен у половины наших больных. Нередки и множественные обызвествления дисков.
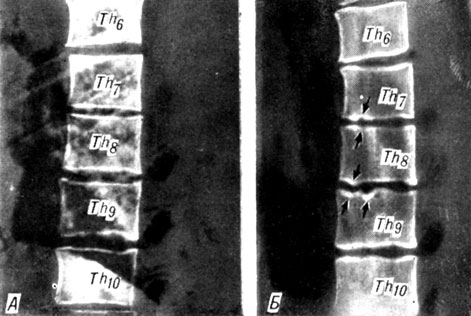
Рис. 99. Рентгенограмма (А) и томограмма (Б) больного О. Множественные внутрителовые грыжи Шморля
У большинства больных имелись передние и боковые остеофиты различной формы, величины и направления. По данным А. Е. Рубашевой (1961), А. С. Иванова (1962), И. Л. Клиойера (1962), задние остеофиты указывают на наличие грыжи диска. Однако эти остеофиты встречаются чрезвычайно редко (на нашем материале (всего 4 раза). Лучше они выявляются на томограммах и на рентгенограммах с прямым увеличением.
Schmitzer (1961) обратил внимание на косвенный рентгенологический признак - атрофию (деминерализацию) и нечеткость контуров задне-нижнего угла тела позвонка, вызванные давлением пролапса. В наших наблюдениях подобная картина встречалась редко (у 5 больных) и не всегда была достоверной.
У многих больных грудной остеохондроз сочетается с остеохондрозом других отделов позвоночника. В настоящем разделе анализу подвергаются "чистые" формы поражения грудного отдела позвоночника. Это имеет важное практическое значение для прогноза и особенно методики лечения. Так как в грудном отделе обычно поражается несколько сегментов, бесконтрастной спондилографии (конечно, наряду с клиническими данными) отводится решающая роль. Если же данные опондилографии оказываются сомнительными, особенно при наличии несоответствия с клинической картиной, то показаны контрастные методы исследования.
Контрастные методы исследования
Пневмомйелография. Введение воздуха в спинномозговой канал для диагностики грыжевых выпячиваний применяют Porter (1955), Б. JI. Дубнов (1961), М. В. Цывкин (1963) и др. Однако при интерпретации рентгенограмм встречаются определенные трудности.
Кроме того, пневмомиелография нередко сопровождается головными болями, головокружением, тошнотой, рвотой в течение последующих суток после обследования.
Методика пневмомиелографии, применяемая нами, заключалась в следующем. Производилась пункция в III - IV поясничном межпозвонковом промежутке с извлечением спинномозговой жидкости и соответствующим замещением ее воздухом. Чаще всего удаляли 35 см3 ликвора и вводили 35 - 40 см3 воздуха. Больной во время введения воздуха находился в положении Тренделенбурга. Затем, регулируя положение стола, мы продвигали столб воздуха до предполагаемого отдела поражения позвоночника и производили рентгенографию в двух проекциях, иногда дополняя ее томографией.
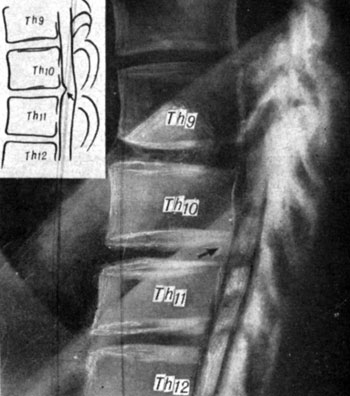
Рис. 100. Пневмомиелограмма больного Л. Небольшая задняя протрузия диска Th10-11
Из 5 больных, обследованных методом пневмомиелографии, только у 3 человек исследование было эффективным (рис. 100), из них у одного больного патологии не было выявлено (рис. 101).
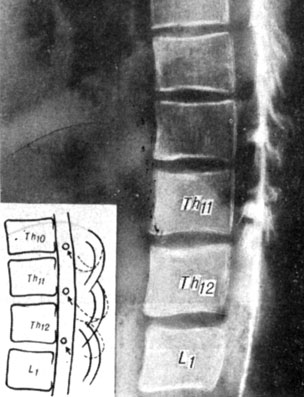
Рис. 101. Пневмомиелограмма больного Ж. Выпячиваний дисков не выявлено
После обследования наши больные в течение 36 - 48 часов находились в положении Тренделенбурга, так как при попытке перевода в горизонтальное положение у них начиналась головная боль и рвота.
Миелография рентгенопозитивными контрастными веществами. Контрастная миелография для диагностики грудного остеохондроза не нашла широкого применения вследствие возможности осложнений и трудности определения мелких грыжевых выпячиваний. Напомним данные Friberg (1954) о том, что задние грыжи величиной меньше 7 мм не были обнаружены. Крупные же пролапсы в грудном отделе встречаются чрезвычайно редко.
В 1931 г. Arnell и Lidstrdm предложили метод контрастирования путем введения в спинномозговой канал водорастворимых контрастных веществ (соединений йода), которые быстро выводятся из организма. Однако из-за развивающихся при этом гиперергических реакций, коллапса и даже возможности летального исхода эти вещества в широкой практике не применяются (Lehnmann, 1965).
Нами совместно с Н. Ш. Дарбаидзе, X. Ф. Файзиевьим и М. Д. Дусмуратовым контрастирование было применено у 4 больных с введением в спинномозговой канал водорастворимого вещества 20% конрея, в количестве 5 см3. У 3 больных было найдено сужение спинномозгового канала на уровне остеохондроза. Это дало возможность предположить наличие грыжевого выпячивания. Однако через 30 минут после обследования у 2 больных появились судорожные подергивания конечностей и повысилась температура.
Ввиду сомнительности данных и возможности осложнений применение миелографии для диагностики грудного остеохондроза мы считаем неоправданным.
Более достоверные сведения о состоянии диска дает дискография. Однако если в поясничном и шейном отделах позвоночника она легко выполнима (трансдурально для нижнепоясничного отдела и передним доступом для шейного отдела), то в грудном отделе имеются серьезные препятствия для осуществления дискографии. Не говоря уже о множественном поражении дисков при грудном остеохондрозе, трансдуральный подход исключается из-за наличия в спинномозговом канале спинного мозга. При латеральном же подходе, как показали эксперименты на трупах, нередки повреждения плевры и даже легочной ткани.
Разработанный Л. Л. Силиным параартикулярный доступ, при котором игла проходит не спереди поперечных отростков, а сбоку от межпозвонкового сустава, осуществляют с помощью специальной сетки-направителя, а направление иглы вычисляют математически для каждого больного. Этим методом нами исследовано 18 нижнегрудных и верхнепоясничных дисков (Th9 - L1) у 10 больных (рис. 102). Вышележащие межпозвонковые пространства исследовать не удавалось из-за анатомического соотношения между дисками и головками ребер. По перечисленным причинам дискография в грудном отделе не получила широкого распространения.
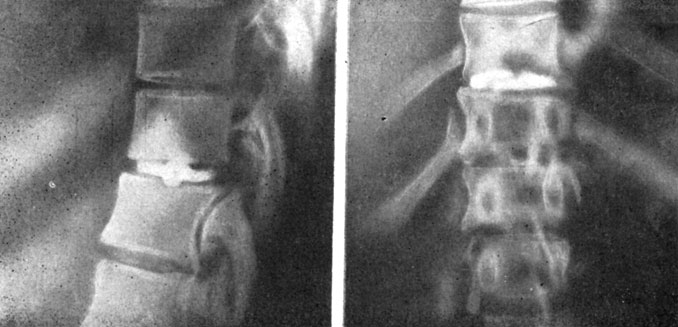
Рис. 102. Дискограмма больного Н. Дегенерация с подсвязочным разрывом диска Th11-12
Эпидурография. Метод (введения контрастного вещества в эпидуральное пространство (эпидурография) для диагностики задних грыж дисков привлекает к себе внимание многих авторов. Поскольку эпидуральное пространство непосредственно прилегает к задним и задне-боковым отделам межпозвонковых дисков, можно ожидать при введении в него контрастных веществ выявления на рентгенограммах грыжевых выпячиваний. Я. К. Асс (1965) установил, что остановка контрастного вещества может быть обусловлена не только выпячиванием диска, но и изменениями в эпидуральной клетчатке - уплотнением или спаечным процессом вследствие реактивного эпидурита.
Эпидуральное пространство представляет собой узкое цилиндрическое вместилище, расположенное между твердой мозговой оболочкой и стенкой позвоночного канала и простирающееся от большого затылочного отверстия до крестцового отдела позвоночника. Заполнено эпидуральное пространство жировой клетчаткой, пронизанной соединительнотканными тяжами.
В доступной нам литературе мы не нашли работ, в которых затрагивались вопросы о степени развития жировой клетчатки в топографо-анатомическом аспекте. Неясным остается вопрос о распространении жидкости, введенной в эпидуральное пространство.
С целью изучения структуры эпидурального пространства нашими сотрудниками (Н. Ш. Дарбаидзе и X. Ф. Файзиев) проведены исследования на 25 трупах. Контрастирование эпидурального пространства осуществлялось на неповрежденных трупах, а также на изолированных свежих анатомических препаратах с последующей рентгенографией. В дальнейшем препараты распиливали в сагиттальной (рис. 103), фронтальной и косых плоскостях и подвергали макроскопическому изучению.

Рис. 103. Сагиттальный распил позвоночника, иллюстрирующий взаимоотношения эпидурального пространства с элементами позвоночного канала
Результаты исследований показали, что диаметр эпидурального пространства во всех отделах позвоночного канала неодинаков. Переднее эпидуральное пространство уже заднего в грудном отделе и заметно увеличивается в области поясничного лордоза. На сторонах, противоположных расширенным участкам эпидурального пространства, отмечается его сужение. Это может быть объяснено несоответствием длины спинного мозга (с его оболочками) и позвоночного канала. При последующих раздельных измерениях длины спинного мозга и его ложа в позвоночном канале выявлена разница в сторону большей длины последнего на 2 - 5 см.
Таким образом, проекционные линии спинного мозга и позвоночного канала грудного и поясничного отделов образуют фигуру, напоминающую цифру 8, и изменение диаметра эпидурального пространства всегда обусловлено физиологическими искривлениями позвоночника (рис. 104).
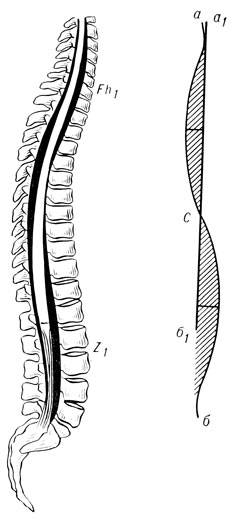
Рис. 104. Схема распространения контрастного вещества в эпидуральном пространстве. аб - проекционная линия позвоночного канала; a1б1 - проекционная линия спинного мозга; С - передний отдел позвоночника (Th7 - Th11) -места прикрепления связки
На границе перехода грудного кифоза в поясничный лордоз имеется соединительнотканная перемычка, отделяющая переднее эпидуральное пространство грудного отдела от поясничного, причем места прикрепления ее варьируют от Th7 до Th11. Перемычка не всегда сплошная и может быть дырчатой. Особенно необходимо подчеркнуть, что в грудном отделе переднее эпидуральное пространство почти лишено жировой клетчатки и ее сосудов. Оно ограничено спереди задней продольной связкой, а сзади - дуральным мешком. От последнего по бокам тянутся соединительнотканные тяжи, которые прикрепляются по боковым краям задней продольной связки с обеих ее сторон. Получается своеобразный канал, имеющий форму трапеции, а в некоторых случаях - треугольника. В него иногда можно войти зондом. Жировая клетчатка в эпидуральном пространстве развита неравномерно - лучше по задней и боковым поверхностям позвоночного канала. Что касается переднего эпидурального пространства, то жировая клетчатка развита в поясничном и нижнегрудном отделах и почти отсутствует на уровне грудного кифоза. Это соответствует области плотного прилегания твердой мозговой оболочки к задней продольной связке. В указанной части канала аналогичные взаимоотношения имеются также между спинным мозгом и его оболочкой.
По нашему мнению, эта своеобразная топографо-анатомическая особенность является одной из причин, препятствующих равномерному распределению вводимой жидкости.
В клинических условиях для эпидурографии грудного отдела позвоночника в качестве контрастных веществ используют водорастворимые йодистые препараты (20% раствор конрей, гипак, урографин и верографин). Нами обследовано этим методом 38 больных с остеохондрозом грудного отдела.
Методика эпидурографии: в положении больного на боку (как при люмбальной пункции) по средней линии между остистыми отростками L2 - L3 вводят тонкую иглу с мандреном до упора в желтую связку. Извлекают мандрен и в канюлю иглы помещают каплю физиологического раствора. После прокола указанной связки капля жидкости вследствие отрицательного давления в эпидуральном пространстве втягивается в просвет иглы. При пробной аспирации шприцем из иглы не должен появляться ликвор или кровь. Введение небольшого количества физиологического раствора не встречает сопротивления. Кроме того, производят пробное введение контрастного вещества (не больше 2 - 4 см3) с последующей рентгенографией. Если игла находится в эпидуральном пространстве, то на рентгенограмме видны две узкие полоски контраста, распространяющиеся вдоль дурального мешка. Перечисленные признаки предотвращают нежелательное введение иглы в дуральный мешок. После этого вводят остальное количество контраста (от 20 до 70 мл). При введении 10 см3 раствора больной ничего не ощущает, а затем при увеличении дозы начинает чувствовать медленно нарастающую тяжесть, которая тотчас же исчезает при прекращении введения.
В положении на животе больному производят несколько рентгенограмм (в том числе с наклонным головным концом стола). Первый снимок (боковой) делают через 5 - 7 минут в положении больного на животе горизонтальным боковым лучом, затем производят полубоковые и передне-задний снимки.
На прямой эпидурограмме прослеживаются боковые контуры позвоночного канала и ход корешков межпозвонковых нервов. Отчетливо видны два параллельных контрастных столба, от которых ответвляются ровные, хорошо контрастированные корешки. При выпячивании межпозвонкового диска или при эпидуритах выявляется отклонение или перерыв контрастного столба на уровне межпозвонкового диска. Извитой контур корешка межпозвонкового нерва свидетельствует о патологии в позвоночном канале или межпозвонковом отверстии.
На боковой эпидурограмме обнаруживаются два контрастных столба - передний и задний. Задний столб намного шире переднего. В норме передний контрастный столб ровный и равномерный на всем протяжении (рис. 105). При протрузии диска, даже незначительной, он отклоняется кзади или вообще прерывается на уровне пораженного межпозвонкового диска. Полностью переднее эпидуральное (пространство в среднем и верхне-грудном отделах проследить не удастся в силу особенностей его анатомического строения. В связи с этим необходима рентгенография в полубоковых проекциях, дающая возможность выявить состояние переднебокового эпидурального пространства.
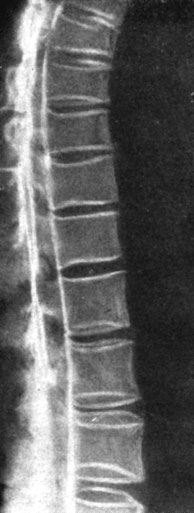
Рис. 105. Нормальная эпидурограмма. Отчетливо выявляется контрастный столб на всем протяжении; выпячиваний нет
Так как эпидуральные структуры непосредственно предлежат к задней поверхности межпозвонкового диска, то даже незначительное выпячивание (размером 1 - 2 мм) вполне удовлетворительно обозначено на эпидурограмме.
Преимущество данного метода заключается еще и в том, что прослеживается состояние позвоночного канала сразу на значительном протяжении.
В результате проведенных нами обследований протрузия межпозвонкового диска в сторону спинномозгового канала (обычно небольшой величины) в грудном отделе выявлена у 26 больных.
Таким образом, наиболее ценным контрастным методом для диагностики грудного остеохондроза является эпидурография.
|
ПОИСК:
|
© MASSAGELIB.RU, 2001-2020
При использовании материалов сайта активная ссылка обязательна:
http://massagelib.ru/ 'Массаж. Учебные материалы для массажиста'
При использовании материалов сайта активная ссылка обязательна:
http://massagelib.ru/ 'Массаж. Учебные материалы для массажиста'