
Основные методы консервативного лечения
Режим. Всем больным в период обострения назначают строгий постельный режим на жесткой постели. Этим обеспечивают разгрузку пораженного сегмента позвоночника. Покой способствует уменьшению внутридискового давления и уменьшает натяжение корешков. По мнению многих авторов (В. А. Шустии, 1966; Б. Л. Дубнов, 1967, и др.), при этом создаются условия для рубцевания разрывов фиброзного кольца. Строгий постельный режим в течение 8 - 10 дней довольно быстро ведет к уменьшению болей, особенно у лиц с недлительными сроками заболевания.
Вытяжение (тракционное лечение) является патогенетически обоснованным методом (Bartschi, 1946; Cyriax, 1957; Я. Ю. Попелянский, 1962; Б. Л. Дубнов, 1967; Е. Л. Салганик, Т. М. Башкина, 1971; А. П.Родиков, 1971, и др.). При вытяжении происходит декомпрессия корешка, что связано с увеличением вертикального диаметра межпозвонкового отверстия, устранением подвывихов суставов и снижением мышечных контрактур. Наиболее простой способ - вытяжение на наклонной плоскости весом собственного тела с приподнятым головным концом кровати и фиксацией мягкими кольцами за подмышечные впадины (рис. 132). Продолжительность вытяжения 4 - 6 часов в сутки (с тремя перерывами по 30 минут) в течение 3 - 4 недель.
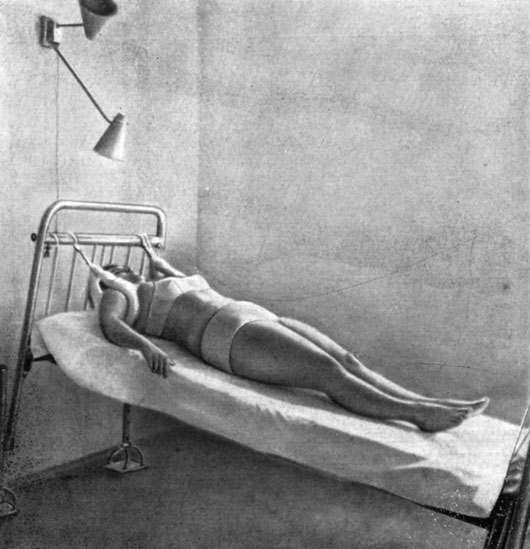
Рис. 132. Вытяжение по наклонной плоскости с приподнятым головным концом кровати
Другой вид вытяжения на наклонной плоскости - в положении лежа на животе с приподнятым ножным концом кровати и фиксацией мягкими петлями за голено-стопные суставы. Он показан у молодых больных. Противопоказанием служат заболевания сердечно-сосудистой системы. Вытяжение производят 2 раза в день по 30 минут, сочетая его с массажем мышц спины. После вытяжения обязательно ношение корсета.
Легче больные переносят вытяжение грузами в горизонтальной плоскости (рис. 133)- Грузы крепят к специальному тазовому поясу. Фиксацию верхней половины туловища достигают специальным лифчиком или мягкими кольцами за подмышечные впадины. Применяют грузы от 8 кг с постепенным увеличением (ежедневно по 1 кг) до 16 кг и последующим уменьшением их до первоначальной величины. Вытяжение по 1 - 2 часа назначают по 2 раза в день.
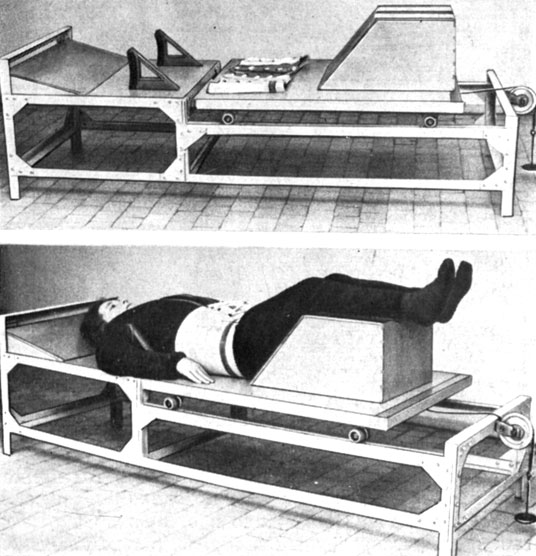
Рис. 133. Горизонтальное вытяжение с помощью грузов и применением приспособления для уменьшения поясничного лордоза
Указанную методику ("сухое вытяжение") мы применяли у 272 больных. Улучшение от тракционного лечения (снижение интенсивности корешковых болей, уменьшение сколиоза) выявлено у 190 больных. Обычно об этом можно было судить через 8 - 10 дней. Если в течение первой недели не достигалось эффекта или наблюдалось усиление корешкового синдрома, дальнейшее применение вытяжения нецелесообразно. У больных, не получивших улучшения от лечения вытяжением, на дискограммах были обнаружены резкие дегенеративные изменения диска с грыжевыми выпячиваниями и эпидуральным разрывом.
Подводное вытяжение. Более эффективным методом тракционной терапии является подводное вытяжение (М. В. Волков, А. Ф. Каптелин, 1965; В. А. Лисунов, 1969; Б. Д. Швец, Я. П. Стародубцев, А. М. Сарана, В. Г. Заньковский, 1970; В. С. Лапидус, Е. П. Юсов, 1971; И. И. Шепелев, 1970, 1971, и др.). Вытяжение в теплой воде облегчает растяжение позвоночника, уменьшая мышечные контрактуры, в связи с чем процедура протекает безболезненно.
Существуют два метода подводного вытяжения - вертикальное и горизонтальное. Первый метод применяется у больных в хронической и подострой стадии заболевания, когда больные могут самостоятельно передвигаться, второй - в острой стадии и при обострениях.
Вертикальное вытяжение осуществляют в теплой воде (36 - 37°) в круглом облицованном плитками бассейне на аппарате ЦИТО, позволяющем осуществлять раздельную тракцию шейного и поясничного отделов позвоночника (рис. 134, А, Б; см. также рис. 192). Грузы фиксируют к петле Глиссона и тазовому поясу. Силу вытяжения дозируют грузами, выведенными за пределы бассейна через системы блоков. При необходимости вытяжения только поясничного отдела позвоночника для предотвращения нежелательного растяжения шейного отдела верхнюю часть туловища фиксируют специальными петлями, проведенными через подмышечные области.

Рис. 134. Вертикальное подводное вытяжение. Положение больного во время вытяжения
Для привыкания больного к условиям вытяжения в воде первую процедуру проводят без груза. В последующие дни груз и время вытяжения увеличивают (до 40 кг в течение 20 минут), а начиная с 9-го дня их последовательно снижают. Курс лечения рассчитан на 15 дней. После любого вытяжения (в том числе и подводного) больные должны носить в течение 3 - 4 часов иммобилизирующий корсет или пояс штангистов.
Горизонтальное вытяжение (рис. 135) мы применяем в основном при острой стадии заболевания по методике Лисунова. Больного подвозят на коляске к специальной ванне и осторожно перекладывают на тракционный щит, установленный в горизонтальном положении. Головной конец щита на шарнире крепят к головному борту ванны, а ножной конец оставляют незакрепленным. Фиксацию больного к щиту осуществляют лифом из прочной ткани. На таз больного накладывают полукорсет (тазовый пояс) с лямками. На гребне ножного конца ванны крепят кронштейн с блоками, через которые с помощью троса, прикрепленного к лямкам тазового пояса, производят вытяжение. Затем ножной конец щита вместе с больным опускают до дна ванны. В течение 5 - 7 минут ванну заполняют водой (36 - 37°) так, чтобы грудь больного осталась над ее поверхностью. В этот период происходит расслабление мускулатуры. К тросам подвешивают груз, который в течение 4 - 5 минут увеличивают до заданной величины (первый день - 20 кг). При хорошей переносимости вытяжения силу тяги с каждой последующей процедурой увеличивают на 5 кг. К пятой процедуре груз доводят до 40 кг (продолжительность процедуры 30 минут). Этот груз применяют до конца лечения. После окончания процедуры больного укладывают на кушетку (на 1 - 11/2 часа). Курс лечения состоит из 10 - 12 процедур. Оптимальный груз при вытяжении позвоночника у женщин несколько меньший (30 кг).

Рис. 135. Горизонтальное подводное вытяжение в специальной ванне на тракционном щите
Наши наблюдения свидетельствуют об эффективности подводного вытяжения при поясничном остеохондрозе. Так, из 68 больных, которым проведено вертикальное вытяжение (в основном в хронической стадии заболевания), значительное и довольно стойкое улучшение достигнуто у 56 человек; у 8 больных эффект оказался кратковременным; 4 больным курс не был проведен до конца из-за наступившего обострения. Несколько худшие результаты получены от горизонтального подводного вытяжения (положительный и стойкий эффект у 70 из 109 больных). Однако следует помнить, что горизонтальное вытяжение применялось более тяжелому контингенту больных.
Лечебная гимнастика. Ее проводят всем больным после стихания острого периода. В палате пассивные и активные движения выполняются в постели, а затем в гимнастическом зале. Лечебная гимнастика преследует задачи: восстановление нормального тонуса ослабленных и напряженных мышц, улучшение лимфо- и кровообращения в пораженном сегменте и больной конечности; укрепление мышц спины, брюшного пресса и конечностей, исправление осанки.
Массаж назначают для восстановления нормального тонуса (обычно гипотрофированных) мышц нижних конечностей и уменьшения мышечных контрактур в поясничной области. Массаж должен применяться ежедневно по 15 - 20 минут. Однако в первые дни лечения массаж, как и лечебная гимнастика, должен быть осторожным (осязательное давление, слабое разминание и т. д.). По стихании острых явлений массаж проводят более энергично. Благоприятные результаты дает подводный массаж, осуществляемый струей воды в 2,5 атм через прослойку воды в течение 10 - 15 минут (рис. 136). Курс лечения рассчитан на 10 - 15 сеансов.

Рис. 136. Подводный массаж струей под давлением
Анальгетики и другие медикаментозные средства применяют для борьбы с болью. При назначении анальгетиков не следует отдавать предпочтение определенному виду препарата (аспирин, пирамидон, анальгин, реопирин и др.). Гораздо большее значение имеет регулярное их назначение и в большой дозировке, например реопирин или салициламид по 0,5 г 4 раза в сутки, анальгин 50% или пирабутол по 1 мл внутримышечно 2 раза в день. Комбинация анальгетиков с нейроплегиками и ганглиоблокирующими средствами усиливает их эффект (аминазин - 0,0025 г, димедрол - 0,1 г или пипольфен - 1 мл подкожно, пахикарпин - 0,1 г). Из седативных средств можно применять бромиды, триоксазин, мепробамат в обычных дозировках.
Для улучшения проводимости в нервах всем больным в течение 15 - 20 дней следует назначать комплекс витаминов группы В и никотиновую кислоту: В12 ежедневно по 500 мкг, B1 5% по 1 мл, В6 (пиридоксин) по 0,02 г 3 раза в день, В2 (рибофлавин) по 0,01 г 3 раза в день и никотиновую кислоту - по 0,025 г 3 раза в день.
Вследствие участия симпатической нервной системы при вегетативных расстройствах снижение боли можно достичь применением небольших доз ганглиоблокаторов (пахикарпин по 0,1 г, платифиллин по 0,005 г 3 раза в день, падутин по 1 мл в день внутримышечно). Лечение ганглиоблокаторами желательно сочетать с применением димедрола (0,025 г 2 раза в день).
По данным С. И. Бейдера (1971), положительные результаты лечения остеохондроза получены при применении антидепрессантов: мелипрамина по 25 мг 3 раза в день или парентерально по 2 мл внутримышечно ежедневно (курс 7 - 8 инъекций), или нуредала по 25 мг 4 раза в день (курс 8 - 10 дней).
Блокады 0,5% раствором новокаина применяют часто у больных остеохондрозом. Действие новокаина, кроме "химической невротомии", заключается в снижении возбудимости скелетной мускулатуры и в "отбухании" коллоидно-измененных тканей. Чаще прибегают к глубокой паравертебральной блокаде, т. е. введению раствора к дужкам и поперечным отросткам L3, L4 и L5 (по 15 мл на каждом уровне). Реже применяют перидуральную блокаду через межостистый промежуток на уровне L3 - L4 с введением 30 - 40 мл раствора. Непосредственный болеутоляющий эффект при перидуральной блокаде отмечается примерно у половины больных, однако стойким он никогда не бывает.
Лучшие результаты получены нами от применения эпидуральных блокад через hiatus sacralis. Этим методом удается снять невыносимые боли, когда другие методы лечения оказались неэффективными. По мнению, А. А. Отелина (1961), новокаин блокирует при этом чувствительные и симпатические волокна нервных корешков, рецепторные окончания в задней продольной связке, надкостнице и венозной сети. Весьма положительно об этом методе отзывается В. К. Романов (1971), имеющий большой опыт лечения дискогенных радикулитов эпидуральным введением различных лекарств.
Техника эпидуральной блокады. Больного укладывают на стол на боку, как при люмбальной пункции. Кожу над сакральным отверстием (hiatus sacralis находится на расстоянии 5 - 6 см выше верхушки копчика и пальпируется между крестцовыми рожками) обрабатывают йодом и спиртом и отгораживают стерильным полотенцем. Иглу (среднего размера) вводят почти перпендикулярно к мембране, закрывающей вход в канал. После прокола кожи и мембраны иглу отклоняют на 20 - 25° кзади и почти в горизонтальном направлении вводят в сакральный канал не более чем на 4 - 5 см, чтобы не повредить твердую мозговую оболочку (рис. 137, I, II). Если игла упирается в переднюю или заднюю стенку крестцового канала, ее слегка оттягивают назад и соответственно изменяют направление. Шприцем делают пробное отсасывание. Убедившись, что игла не проникла в субарахноидальное пространство или венозное сплетение, начинают медленно вводить раствор новокаина. Обычно вводят по 80 - 100 мл 0,5% раствора. Введение новокаина сопровождается парестезией (обычно на больной стороне) и быстрым уменьшением болей.
По нашим наблюдениям, непосредственный эффект эпидуральной блокады хороший, но, к сожалению, нестойкий.
Внутридисковая блокада. О положительном действии внутри- дисковой блокады сообщают А. И. Долгун и И. Н. Алимпиев (1970). Блокада производится после дискографии. В дегенерированный межпозвонковый диск, из которого воспроизводился болевой синдром (но при отсутствии эпидурального разрыва,), вводят 1 мл 10% раствора новокаина, а через 15 - 20 минут - 0,2 мл 96° этилового спирта. Такая блокада дает эффект, но он тоже нестойкий.
Внутридисковое введение протеолитических ферментов - перспективный и патогенетически обоснованный метод лечения остеохондроза (А. И. Осна, Я. Ю. Попелянский, 1966; В. В. Калинкин, А. П. Долгун, 1969, и др.).
Энзимолитический препарат папаин (хондролитический фермент), предложенный Smith (1963) для этой цели, обладает замечательным свойством растворять и рассасывать только дегенеративно измененные ткани пульпозного ядра, в том числе грыжевые выпячивания (гидролиз неколлагенового белка). В то же время фиброзное кольцо, продольные связки и нервные элементы остаются интактными к папаину и не подвергаются разрушению (Garvin, Jennigs, Smith, Gesler, 1965; H. А. Чудновский, 1967). Репаративные процессы в дисках после введения фермента заканчиваются через 1 - 11/2 года, и на месте пульпозного ядра развивается соединительнотканный или гиалиновый хрящ.
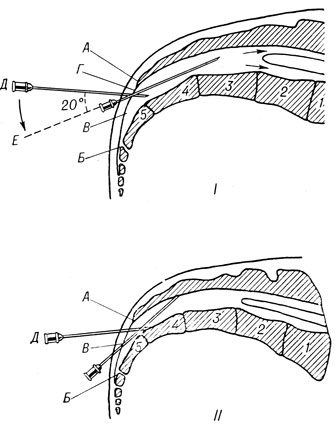
Рис. 137. Схема введения иглы в сакральный канал (по В. К. Романову). I - правильно; II - неправильно. А и Б - точки прикрепления мембраны, закрывающий вход в крестцовый канал; В - средняя точка мембраны; Г - место прокола; Д - положение иглы в момент прокола; Е - положение иглы при введении раствора
Для предотвращения инактивации папаина в диске йодистым контрастным веществом рекомендуется создавать 2 - 3-часовой интервал между дискографией и введением папаина. За это время большая часть контрастного вещества рассасывается. Папаин вводят в количестве 25 - 30 биологических единиц.
Согласно данным А. И. Осна и В. В. Калинкина (1970), применивших этот метод (папаинизация дисков) у 128 больных, проходящие поясничные боли из-за развития аутоиммунных процессов отмечены у 45 больных. Отдаленные результаты (от 11/2 до 31/2 лет) прослежены у 61 больного: у 49 они оказались весьма благоприятными. По мнению авторов, показания к папаинизации могут быть значительно расширены, например при отрицательных эксплорациях во время ламинэктомии, а также при операциях, проводимых передним доступом по поводу спондилолистеза: после стабилизации смещенного сегмента папаин вводят в соседние дегенерированные диски.
Поскольку папаин не оказывает действия на ткани, богатые коллагеном (например, спайки при эпидуритах и арахноидитах), и на костную ткань, авторы считают неоправданным применение препарата при остеохондрозе, осложненном эпидуритом и арахноидитом, а также в тех случаях, когда неврологические расстройства были вызваны не грыжей диска, а костными разрастаниями тел позвонков.
Физиотерапия. Тепловые процедуры, вызывающие глубокую гиперемию тканей (грязевые аппликации, парафин, озокерит, диатермия), в остром периоде заболевания противопоказаны, так как при этом резко усиливаются боли. Больным с успехом можно применять электрофорез с новокаином на поясничную область по 25 - 30 минут ежедневно (всего 10 - 15 процедур) и ультрафиолетовое облучение. Хорошие результаты получены также от применения токов Бернара, луч-58 и индуктотермии. Длительность процедур такая же, как электрофореза. По нашим наблюдениям, особенно эффективна ультразвуковая терапия (с совкаиновой мазью) - 12 - 15 процедур по 5 - 8 минут. Уменьшение или исчезновение болевого синдрома отмечено у 237 из 274 больных. Эффект лечения не всегда был стойким.
По миновании острого периода благоприятные результаты были получены от гидротерапии (соленые, хвойно-соленые и радоновые ванны), 10 - 15 процедур на курс. Кроме общего воздействия, эти ванны способствуют уменьшению контрактуры поясничных мышц и улучшают кровообращение в нижних конечностях, связанное с спазмом сосудов и вегетативными расстройствами. Примерно третья часть обследованных нами больных в различное время лечилась в санаторно-курортных условиях.
Грязелечение противопоказано, так как вызывает обострение процесса.
Биогенные стимуляторы (алоэ, ФиБС, стекловидное тело, плазмол) назначают по 1 мл подкожно, всего 30 инъекций. Эффект обусловлен рассасывающим действием. На этом механизме основано и действие пчелиного или змеиного яда. Требуется, однако, известная осторожность при парентеральном введении этих препаратов, так как возможны аллергические реакции. Однако выраженного терапевтического эффекта от применения биогенных стимуляторов мы не наблюдали.
Гормональная терапия. Основываясь на противовоспалительных и анальгезирующих свойствах гидрокортизона, мы произвели внутридисковое его введение (по 25 мг) 18 больным одномоментно с дискографией. У 14 больных результаты оказались хорошими. Однако гидрокортизон мы вводили только при начальных дегенеративных изменениях диска. Вопрос о целесообразности внутридискового введения гидрокортизона еще требует специального изучения. Об эпидуральном и внутридисковом введении гидрокортизона сообщают Feffer (1956), Baner (1960), Fregnani (1962), Giammusso Cioffi (1969) и другие авторы.
Рентгенотерапия. По литературным данным, рентгенотерапия при поясничных дискогенных радикулитах (в отличие от шейных) терапевтического эффекта не дает.
Санаторно-курортное лечение рекомендуется при ремиссиях не менее 3 лет подряд (Пятигорск, Сочи) с широким использованием бальнеологических факторов - сероводородных, радоновых ванн в сочетании с подводным вытяжением.
В заключение следует подчеркнуть, что комплексное лечение не означает применения всех методов. Подход должен быть индивидуальным, так как шаблон в лечении нередко приводит к неудачам. Консервативная терапия при поясничных остеохондрозах должна быть целенаправленной, учитывающей ортопедические, болевые и реактивные факторы, а также особенности течения и фазы заболевания.
Наиболее целесообразно, на наш взгляд, проводить консервативное лечение по следующей схеме.
Период обострения:
1. Строгий постельный режим (5 - 6 дней)
2. Болеутоляющие средства (большие дозировки анальгетиков в течение 5 - 6 дней)
3. Вытяжение малыми грузами
4. Новокаиновые блокады
5. Физиотерапия (токи Бернара, УФО, УВЧ)
6. Витаминотерапия
7. Дегидратация
8. Ганглиоблокаторы
9. Седативные средства
При снижении острых болей:
1. Лечебная гимнастика
2. Массаж мышц спины и нижних конечностей
3. Вытяжение
4. Физиотерапия (индуктотермия, луч-58, ультразвук)
5. Гидротерапия (хвойно-соленые, радоновые ванны)
6. Витаминотерапия
7. Биогенные стимуляторы
8. Седативные средства
Понятно, что выработанная схема не может всегда строго соблюдаться. Здесь имеют значение возраст больного, сопутствующие заболевания, индивидуальная "непереносимость" к некоторым лекарственным средствам, например к новокаину. Особенно необходимо учитывать результаты предшествующего лечения.
Длительность лечения в стационарных условиях составляет обычно от одного до 2 месяцев.
|
ПОИСК:
|
© MASSAGELIB.RU, 2001-2020
При использовании материалов сайта активная ссылка обязательна:
http://massagelib.ru/ 'Массаж. Учебные материалы для массажиста'
При использовании материалов сайта активная ссылка обязательна:
http://massagelib.ru/ 'Массаж. Учебные материалы для массажиста'