
Г. Возраст больных. Роль эндокринных и профессиональных факторов. Микро- и макротравмы
Итак, не существует достаточно убедительных доказательств в пользу прямой и решающей этиологической роли инфекций, интоксикаций, сосудистых, конституционно-наследственных факторов в возникновении шейного остеохондроза и его синдромов. Вопрос находится в фазе изучения.
В этой связи представляет интерес анализ факторов, которые могут дать косвенные ответы на интересующие нас вопросы, в частности анализ возрастного фактора. По нашим данным, синдромы шейного остеохондроза до 40 лет среди лиц, обращающихся к врачу по поводу данного страдания, обнаруживаются сравнительно нечасто - в 17,3%.
Однако по анамнестическим сведениям первоначальные жалобы, относящиеся к шейному остеохондрозу, выявляются в возрасте до 40 лет уже у 43,7% больных. После же 50 лет синдромы шейного остеохондроза встречаются часто (см. приводимую кривую Schmorl на рис. 44), но начало заболеваний в этих случаях обычно относится к более раннему возрасту. Таким образом, мы можем считать, что если у какого-либо человека синдромы шейного остеохондроза не начали проявляться до 50 лет, они вряд ли начнут проявляться вообще. Между тем хорошо известно, что после 50 лет прогрессивно нарастают дегенеративные изменения позвоночника. Как же должно быть расценено это противоречие? Первое напрашивающееся заключение - это уменьшение травматизации нервных структур по мере старения позвоночника, по мере уменьшения его подвижности. Но этому не соответствуют материалы Pellis, Jones и Spillane, а также наши данные (см, главу IV), согласно которым травматизация нервных структур, особенно спинного мозга, тем больше, чем дольше существует остеохондроз. Этому не соответствует и анализ наших наблюдений: от 50 до 60 лет заболевание начинается сравнительно редко (13,3%), но проявляется оно в этом возрасте значительно чаще (в 29,3%); значит, дело не просто в уменьшении травматизации нервных структур. Нет, факты решительно не вяжутся с концепцией о решающем значении одних лишь механических моментов в развитии синдромов шейного остеохондроза. Их появление чаще всего приурочено к возрасту 40-50 лет. Факторы, вызывающие их, весьма действенны и до 40 лет, и они в значительной мере теряют свою силу после 50-60 лет.
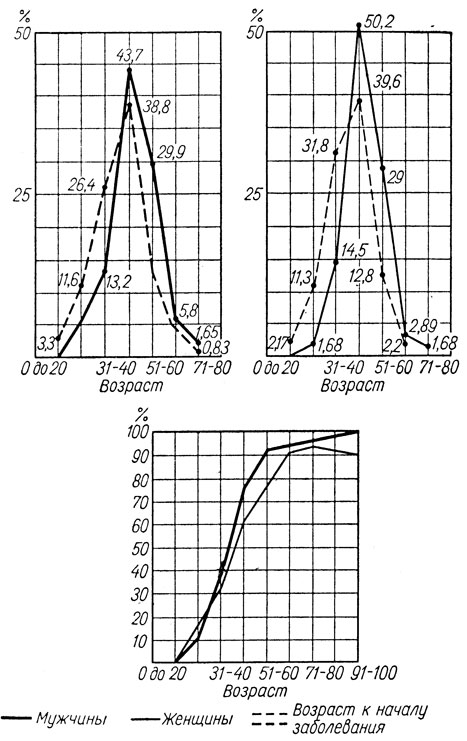
Рис. 44. Возрастной состав больных шейным остеохондрозом. Верхние графики - возрастной состав обследованных нами 300 больных шейным остеохондрозом. Нижний график - дегенеративные изменения позвоночника в различные возрастные периоды (по данным Schmorl и Jungnans, 1932)
Проблема позвоночного остеохондроза - это проблема геронтологии, проблема преждевременного старения дисков. Но само по себе старение не является причиной развития синдромов шейного остеохондроза: старение позвоночника продолжается и после 50-60 лет. Следовательно, в возрасте 40 и особенно 50 лет происходят какие-то процессы, которые практически наиболее актуальны для развития остеохондроза. Какие же это процессы?
Названный период жизни - это период эндокринного (и, следовательно, эндокринно-вегетативного) сдвига. У мужчин этот сдвиг начинается позже и происходит плавнее, менее драматично. Поэтому интересно проследить, нет ли соответствующей разницы и в возрастной характеристике синдромов шейного остеохондроза. Сравним наши данные о синдромах шейного остеохондроза с учетом возрастного фактора и пола с материалами Schmorl (рис. 44).
Отметим, во-первых, преобладание женщин среди наблюдаемых нами больных: их было 179, тогда как мужчин - 121. Иные отношения при поясничном остеохондрозе связаны с присоединением других факторов (производственного характера). Во-вторых, можно подчеркнуть, что среди заболевших женщин появление первоначальных симптомов в возрасте 40-50 лет отмечалось несколько чаще (31,8%), чем среди мужчин (на 5,4%). Не исключена возможность, что у женщин существует тенденция к более раннему развитию синдромов шейного остеохондроза, тогда как после 60 лет, наоборот, женщины заболевают реже мужчин. Другими словами, подобно климаксу, развитие синдромов шейного остеохондроза у женщин, возможно, относится к более раннему возрастному периоду. Можно пока говорить лишь о выявленной тенденции к более частому и более раннему развитию синдромов шейного остеохондроза у женщин. Это положение потребует дальнейшей проверки (желательно другими авторами). Отдельные клиницисты уже давно обращали внимание на роль климакса в формировании брахиальгий, хотя и без учета значения шейного остеохондроза (М. Н. Лапинский, 1913; Reys, 1927; Э. Я. Дизик и М..А. Улыбышева, 1930).
Вопрос о развитии синдромов шейного остеохондроза в период климакса (или, точнее, в возрастной период, переходный к старости) смыкается с вопросом о состоянии вегетативных функций, о роли вегетативной нервной системы в происхождении синдромов шейного остеохондроза. Вопрос этот давно назрел и неудивительно, что его с разных сторон касались различные авторы (Saker, 1952; Hult, 1954, и др.).
Накопленные нервной клиникой материалы о роли вегетативно-эндокринной системы в формировании синдромов остеохондроза вряд ли могут оспариваться. Учитывая же приведенные выше данные о рефлекторных механизмах формирования самого остеохондроза, можно полагать, что со временем будет вскрыта роль вегетативной нервной системы в этом дегенеративном процессе. Второй важный фактор, связанный с возрастными особенностями, - это фактор трудовой деятельности. Возраст 30-60 лет - это возраст наибольшей трудовой активности. Не связано ли развитие шейного остеохондроза и его синдромов с производственными и профессиональными факторами?
О связи дегенеративных изменений позвоночника с тяжелым физическим трудом различные авторы писали неоднократно (Kahlmeter, 1918; И. Л. Тагер, 1949; Kuhlendahl, 1956, и др.). В отношении дегенеративного процесса в шейном отделе позвоночника многие исследователи приходят к заключению об отсутствии четкой зависимости процесса от физических нагрузок (А. А. Лемберг, 1928; А. Д. Динабург и А. И. Трещинский, 1955; Вааске, 1955; В. В. Ежевская, 1957). С другой стороны, ряд авторов подчеркивает, что существуют определенные формы профессиональной деятельности, сопровождающиеся расстройствами, которые являются одновременно и синдромами шейного остеохондроза. Речь идет о "профессиональных невритах", о "профессиональных заболеваниях рук", которые до развития учения об остеохондрозе рассматривались, естественно, вне связи с этим заболеванием.
Я. С. Рабинович, Л. П. Бланк, Э. М. Визен, Н. Л. Гольденберг, Л. М. Межирицкая и Р. Б. Спектор (1934) установили, что шейно-плечевые синдромы чаще наблюдаются у лиц, работающих на производствах легкой промышленности. Авторы подчеркивали роль движений большой амплитуды и частоты. А. Д. Хондкариан, Н. К. Боголепов, А. С. Вольф и С. М. Жоров (1935) указывали на роль профессии машинистки, утюжильщицы, телеграфистки в возникновении этого заболевания. По мнению Fenz (1941), "шейный позвоночный синдром" предпочтительно развивается у лиц сидячих профессий (роль согнутой головы): у кассиров, секретарш, швей, машинисток, у лиц, много читающих. О значении однообразных движений печатников, токарей, парикмахеров, дирижеров и бухгалтеров упоминают А. Д. Динабург и А. Е. Рубашова (1960). Kuhlendahl (1956), Sturm (1958), Sicard (1959) считают, что предрасполагает к появлению синдромов шейного остеохондроза профессия шофера: при внезапных остановках, особенно перед семафором, происходит внезапное откидывание головы назад с последующим форсированным наклоном ее вперед. У летчиков подобные неблагоприятные для шейных дисков ситуации возможны, когда туловище фиксировано к самолету ремнями.
В нашей клинике А. М. Прохорский (1963), изучая позвоночный остеохондроз и поражение опорно-двигательного аппарата у шахтеров, установил, что поражение поясничного отдела чаще наблюдается у работников подземного транспорта; у машинистов же, механиков и бурильщиков чаще поражаются шея и руки.
Среди наблюдаемых нами больных были лица всех перечисленных профессий. Лиц, совершающих частые, рывковые, большей или меньшей амплитуды движения рукой, было 230, не совершающих на работе или в быту таких частых движений - 70. При этом ухудшение состояния или видимое начало заболевания нередко наступало подострю или остро в непосредственной связи с перетруживанием рук. Мы могли убедиться, что у одних больных сыграла роль стирка на стиральной доске, у других - утюжка, мытье бутылок, у третьих - работа молотом, метание сена, перебрасывание тяжелых досок, плавание, бросание камней, копка картофеля и другие движения рывкового характера (всего 33 наблюдения, или 11%). Сюда не включены лица, совершающие рывковые движения небольшой силы (машинистки, телеграфистки и пр.). Приведенные движения способствуют микротравматизации в местах прикрепления мышц к костным выступам руки и плечевого пояса, способствуя развитию остеохондроза. Они же, как упоминалось, могут привести к травматизации корешка, проходящего через суженное межпозвонковое отверстие. Здесь уместно напомнить об экспериментах М. И. Холоденко и Л. Я. Вороновой (1949), изучавших механизмы симптомов натяжения седалищного нерва. Удлинение (натяжение) особенно выражено в области канатика, т. е. у межпозвонкового отверстия, и в области седалищного отверстия.
Травматизации корешков в межпозвонковых отверстиях могут способствовать, естественно, и резкие движения шеи. Они же способствуют поражению дисков и приводят к раздражению проприорецепторов связок позвоночника и надкостницы. При наличии унковертебральных разрастаний рывковые движения шеи неизбежно приводят к травматизации позвоночной артерии и ее симпатического сплетения. На этих же образованиях сказываются движения разгибания головы у больных с подвывихом по Kovacs.
Спортивной медицине известна травматизация тканей в области прикрепления мышц и связок не только к надмыщелкам конечностей, но и к позвонкам. Можно считать поэтому, что и у спортсменов при некоторых условиях развивается остеофиброз. Kohler (1959) приводит примеры раннего появления рентгенологических и клинических признаков шейного остеохондроза у борцов, начинающих заниматься современной борьбой в возрасте 21-25 лет, т. е. до завершения развития позвоночника. Особенно вредным он считает положение, когда борцу приходится "встать на мост", опираясь на разогнутую голову. Kovacs (1956) обратил внимание на то, что упражнения типа "мостик", равно как и стояние на голове, удар головой о мяч, езда в машине с неравномерной скоростью, способствуют гиперэкстензионной сублюксации.
Нами (1962) подчеркнуты противопоказания к резким движениям в мышцах шеи при применении лечебной физкультуры у больных шейным остеохондрозом. Развитие или усиление клинических проявлений после нерационально проводимой лечебной физкультуры мы выявили у 11 человек, т. е. у 3,3% обследованных. С другой стороны, отсутствие мышечного воротника, вялость мышц шеи и плечевого пояса у многих лиц сидячих профессий является причиной статических нарушений в шейном отделе позвоночника.
Особого внимания заслуживает фактор вибраций, ведущий к развитию дегенеративных изменений позвоночника. В монографии Е. Ц. Андреевой-Галаниной (1956) приводятся исследования Б. М. Штерна и Ю. Г. Назарова о развитии остеохондроза грудного и поясничного отделов позвоночника у обрубщиков металла. Авторы придают значение ритмическим толчкам, связанным с отдачей инструмента, мышечным напряжениям и вынужденному положению тела. Все эти влияния, как нам кажется, не должны рассматриваться без учета роли проприорецептивных импульсов в происхождении позвоночного остеохондроза. Вопрос этот в нашей клинике специально изучается В. А. Федоровой.
Макротравмы, как известно, вызывают не деформирующие процессы позвоночника, а образование костных спаек. В ряде случаев происходит разрыв фиброзного кольца и развивается картина грыжи диска - выпадение студенистого ядра. По мнению Brain (1948), Rawkins (1954) и др., острая травма чаще приводит к компрессии корешка; хроническая же травма, сопровождающаяся образованием задних экзостозов, чаще ведет к компрессии спинного мозга. Различные авторы по-разному оценивают те или иные травмы. Часто не дифференцируется макротравма, связанная с нанесением удара по телу или с ударом тела о твердый предмет, и микротравма тканей при рывковых или чрезмерно интенсивных движениях - при перетруживании. Многие включают в разряд макротравмы резкие рывки, внезапные напряжения и пр. Д. А. Гриневич (1941) считал, что макротравмы не играют существенной роли в развитии дегенеративных изменений позвоночника, значительно уступая по своему значению микротравмам. Odom, Finney и Woodhall (1958) на большом хирургически верифицированном материале подтвердили многократно высказывавшееся в литературе мнение о том, что макротравмы вызывают поражение диска лишь в случае, если этот диск изменен дегенеративным процессом.
Из наблюдаемых нами больных 115 перенесли макротравмы: у 25 в анамнезе была воздушная контузия, у 90 - другие травмы. При этом учитывались только такие травмы, которые могли сказываться на состоянии шейного отдела позвоночника, рук и верхней половины туловища. Сюда не включались травмы ног и нижней половины туловища. У 10 человек обычная травма сочеталась с алкоголизмом, у 10 - с алкоголизмом сочеталась воздушная контузия. Совершенно особо стоит описанное нами наблюдение (1961) о возникновении грыжи шейного диска после электротравмы. Второго больного мы наблюдали в 1963 г. Такого рода описаний мы не встречали ни в советской, ни в зарубежной литературе.
Учитывая все изложенное выше, а также приводившиеся нами данные о роли экстерорецептивных импульсов при травматизации верхней квадрантной зоны тела, необходимо заключить, что в возникновении и протекании остеохондроза и его синдромов играют важную роль как микротравмы, так и макротравмы. При этом важны не только непосредственные (механического характера) результаты травмы, но и появляющиеся новые рефлекторные механизмы - изменения, возникающие на расстоянии, вдали от места травмы.
Таким образом, говоря об остеохондрозе как о проблеме геронтологии, нужно иметь в виду накапливающиеся в течение жизни статико-динамические вредности, а также микро- и макротравмы позвоночника и других тканей организма, иметь в виду как компрессионные, так и рефлекторные механизмы шейного остеохондроза и его синдромов. При этом одним из источников патологической импульсации становится сам по себе дегенеративно измененный позвоночник.
Предпосылки для постановки вопроса о рефлекторных механизмах изучаемого заболевания существовали давно. Остеохондроз позвоночника развивается в период максимальной трудовой активности. Это заболевание связано с состоянием наиболее подвижных отделов позвоночника, приспосабливающегося (в филогенетическом плане) к новым условиям прямохождения.
Как показали наши клинические и электромиографические исследования, патологические экстеро-, проприо- и интерорецептивные импульсы могут отразиться на состоянии тканей позвоночника, корешковых, спинальных и других нервных образований. Влияние это может быть прямым, трофическим, о чем мы писали при установлении понятия остеофиброза. Оно может быть и косвенным, например через воздействие на мышцы (в частности, на переднюю лестничную): изменение статических условий для шейного отдела позвоночника ведет к травматизации дисков и нервных тканей.
Представления об участии рефлекторного механизма в развитии остеохондроза и его синдромов помогают по-новому рассмотреть ряд фактов, не находивших до последнего времени убедительного объяснения.
Рефлекторные воздействия на оболочки нервов и спинного мозга могут осуществляться как по сегментарным путям, так и через головной мозг. Поэтому патогенетическую значимость приобретают не только такие воздействия, как холод, жара, сырость и другие макро- и микроклиматические факторы, но и влияния психогенные.
Роль психогенных факторов по-разному оценивалась при тех синдромах, которые часто наблюдаются у больных шейным остеохондрозом. Oppenheim (1898) писал о "психической брахиальгии", Л. О. Даркшевич (1925) считал, что развитию "невралгии" дает повод истерия, неврастения; М. Б. Кроль (1936) подчеркивал особую роль трудовой и аффективной жизни, ее особую связь с эндокринными и вегетативными функциями. "Так или иначе, - указывал он, - если всякие невралгии под влиянием психических моментов, волнений, страха, неприятностей, бессонной ночи, огорчений, переутомления ухудшаются, то брахиальгии в этом отношении стоят, можно смело сказать, на первом месте" (стр. 184). Gutzeit (1951) замечал, что одним из характерных признаков шейного остеохондроза является нередкое начало после душевных волнений. Saker (1952) говорил о "конституциональной неврастении" как о втором этиологическом факторе при шейном остеохондрозе. О роли психогении в происхождении синдромов шейного остеохондроза писали Metz (1955), Pichler (1959). Derbolowsky (1958) озаглавил свою работу так: "Существуют ли психогенные заболевания позвоночника?". Отвечая на вопрос положительно, он подчеркивал возможность возникновения "блока" какого-либо позвоночного сегмента или износа его за счет психогенного изменения мышечного тонуса и позы. В позвоночных мышцах могут при этом развиваться те нарушения двигательного стереотипа, о которых писал О. Старый (1956). Г. Я. Либерзон (1959), явно переоценивая значение нарушений высшей нервной деятельности в патогенезе невралгического синдрома, в то же время правильно подчеркивал патологические связи между работающей рукой и противоположным полушарием, что не может не сказаться и на вегетативно-сосудистой и трофической иннервации руки.
Признание рефлекторных механизмов (наряду с компрессионными) позволяет по-новому классифицировать синдромы шейного остеохондроза. В настоящее время могут быть преодолены недочеты ряда старых классификаций, основывавшихся то на клинико-описательном (Bente, Kretchmer и Schick, 1953; Mathiash, 1956; Sturm, 1958), то на анатомическом принципе (А. Д. Динабург и А. И. Трещинский, 1955), то на их сочетании (Junge, 1952; Lehman-Facius, 1954).

Синдромы шейного остеохондроза
1 (Преимущественные формы: плече-лопаточный периартрит, синдром передней лестничной мышцы, эпикондилит и частично шейные прострелы.)
Современная классификация синдромов шейного остеохондроза должна охватить в немногих патогенетических понятиях все многообразие синдромов, встречающихся при данном заболевании. Анализ нашего материала и литературных данных позволил нам предложить указанную выше классификацию.
Выделенные пять групп синдромов являются формами, объединяющими большое многообразие клинических проявлений шейного остеохондроза. Эти формы помогают понять сущность симптомов, место каждого из них во всей клинической картине. При постановке же диагноза следует избегать этих общих обозначений. Подобно тому, как понятие "коллагеноз" раскрывает сущность многих симптомов, а диагноз должен быть конкретизирован, недопустим и диагноз "остеофиброз" или "нейро-сосудистый синдром". В первой части диагноза желательно указать в скобках степень выраженности остеохондроза по Зекеру (см. главу II). Учитывая требования экспертной практики, необходимо указывать степень выраженности болевого синдрома: слабо выраженный, выраженный или резко выраженный болевой синдром. Приводим примеры правильной формулировки диагноза.
1. Шейный остеохондроз CVI-VII (+ + +). Компрессия чувствительной и двигательной порции корешка C7 справа, эпикондилит справа с выраженным болевым синдромом.
2. Задняя срединная грыжа (или хрящевой узел) диска CV-VI. Компрессия спинного мозга, синдром бокового амиотрофического склероза.
3. Шейный остеохондроз CIV-V (+ + + +), заднестолбовой сосудистый синдром справа.
4. Шейный остеохондроз CV-VI в фазе фиброза диска, подвывих на уровне CIII-IV. Правосторонняя кефальгия, вестибулярные приступы, правосторонний плече-лопаточный периартрит с резко выраженным болевым синдромом.
5. Шейный остеохондроз CVI-VII (+), шейные прострелы, кардиальгия со слабо выраженным болевым синдромом.
|
ПОИСК:
|
© MASSAGELIB.RU, 2001-2020
При использовании материалов сайта активная ссылка обязательна:
http://massagelib.ru/ 'Массаж. Учебные материалы для массажиста'
При использовании материалов сайта активная ссылка обязательна:
http://massagelib.ru/ 'Массаж. Учебные материалы для массажиста'