
Распознавание рубцовых процессов в позвоночном канале при поясничном остеохондрозе (В. И. Чаплыгин, г. Новокузнецк)
Рубцовые процессы в позвоночном канале при поясничном остеохондрозе обычно весьма редко распознаются неврологическими методами исследования (З. Кунц, 1951, М. К. Бротман, 1962, Я. К. Асе, 1964). С помощью рентгеноконтрастных методов исследования удается обнаружить преимущественно грубые рубцовые изменения в спинальных субарахноидальном и эпидуральном пространствах. Очевидно поэтому рубцовые процессы в позвоночном канале часто являются неожиданной находкой при оперативных вмешательствах по поводу грыжи межпозвонкового диска (С. С. Брюсова и М. О. Сантоцкий, 1931, Эйткен, 1952, Фрикгольм, 1951, Ю. Э. Берзинь, 1961 и другие). Учитывая вышесказанное, мы решили заняться изучением особенностей клинических проявлений рубцово-спаечных эпидуритов и арахноидитов, сопутствующих остеохондрозу позвоночника.
Нами было изучено 75 больных, у которых был выявлен сопутствующий остеохондрозу различной степени выраженности рубцово-спаечный процесс в позвоночном канале - у 15 больных в эпидуральном, у 10 - в субарахноидальном и у 50 - одновременно в эпидуральном и субарахноидальном пространствах.
Для выяснения клинических особенностей остеохондроза, протекающего с наличием рубцово-спаечного процесса, мы взяли контрольную группу больных из 30 человек, у которых была грыжа межпозвонкового диска без спаечного процесса, что было верифицировано на операции. Сопоставление этих клинических групп позволило нам изучить клиническую характеристику форм, связанных с рубцово-спаечными процессами.
Нами было обращено внимание на то, что длительность заболевания остеохондрозом позвоночника у большинства больных с рубцовыми процессами в позвоночном канале к моменту поступления в клинику исчислялась годами - от 3 и более лет (у 73 из 75 больных). У больных же контрольной группы (т. е. с грыжами межпозвонковых дисков без рубцовых процессов в позвоночном канале) длительность заболевания свыше 3 лет была, у немногим более половины больных (т. е. у 17 из 30 больных).
Таким образом, рубцовый процесс при остеохондрозе позвоночника наиболее характерен для длительных форм заболевания.
О сроках появления рубцового процесса в позвоночном канале говорить весьма трудно, ибо выяснить из анамнеза симптомы, обусловленные этим рубцовым процессом, как правило, не удается. У всех 75 больных с рубцовыми процессами доминировала довольно хорошо известная общая клиническая картина остеохондроза позвоночника, характерная для третьего периода течения заболевания, т. е. когда наблюдается полный разрыв диска и возникают синдромы сдавления нервных образований в позвоночном канале. Компрессия нервных структур осуществлялась у данных больных либо рубцовым процессом в спинальных пространств позвоночного канала (у 57 больных), либо одновременно рубцовым процессом и грыжею диска (у 17 больных). У больных же контрольной группы, как уже известно, компрессия нервных образований осуществлялась грыжею диска без рубцового процесса (30 больных). Однако указанные виды сдавлений обусловили у изученных нами больных весьма схожие клинические проявления заболевания. Сопоставляя формы варифицированных грыжевых и рубцовых компрессий, мы выделили характерные для каждой формы детали, которые, хотя и не имели значение патогномоничных, все же помогли ориентировать нас в пользу того или другого диагноза.
При анализе болевых проявлений оказалось, что у больных с грыжевыми выпячиваниями межпозвонковых дисков или с грыжами дисков и сопутствующим рубцово-спаечным процессом местные, поясничные, боли, как правило были выраженными, постоянными, становились резкими при малейших движениях туловищем или конечностями. У больных же с рубцовыми процессами в позвоночном канале боли в области поясницы были периодическими, преимущественно тупыми и ноющими. Интенсивность этих болей, как правило, нарастала постепенно, усиливалась при ходьбе, при наклонах и поворотах туловища, при длительном пребывании в одном положении - сидя, стоя и т. д.
Иррадиирующие боли встречались нередко у больных обеих клинических групп. Однако особенностью этих болей при рубцовых эпидуритах является их сравнительно малая распространенность в пределах пораженного дерматома как на стороне поражения, так иногда и на противоположной стороне. Боли чаще были тупыми, ноющими, однако хорошо локализуемыми и. как правило, поверхностными.
При рубцово-слипчивом арахноидите, иррадиирующие боли не были ограниченными, обычно они были распространенными, имели нечеткую локализацию, но оставались также поверхностными, ноющими, иногда жгучими.
У больных контрольной группы иррадиирующие боли носили, как правило, постоянный, выраженный корешковый характер, занимали обычно всю зону пораженного дерматома, были преимущественно монорадикулярными и также поверхностными. Кроме того, наряду с поверхностными иррадиирующими болями одинаково часто у больных обеих клинических групп встречались и "глубокие" склеротомного характера боли, обусловленные ирритацией вегетативных образований позвоночного канала, главным образом, на уровне пораженного межпозвонкового сегмента. Эти боли, как правило, были ноющими, мозжащими, одно или реже двусторонними и обычно локализовались на уровне глубоких соединительно-тканых образований - на уровне кости, надкостницы, сустава, сухожилий.
Таким образом, характерными особенностями болевых проявлений рубцовых процессов позвоночного канала являются сравнительно небольшая продолжительность, интенсивность, ограниченность в зоне пораженного дерматома, а также нередко и двусторонность болевых ощущений.
При ортопедическом исследовании больных обеих клинических групп нами были выявлены следующие изменения, представленные в таблице.
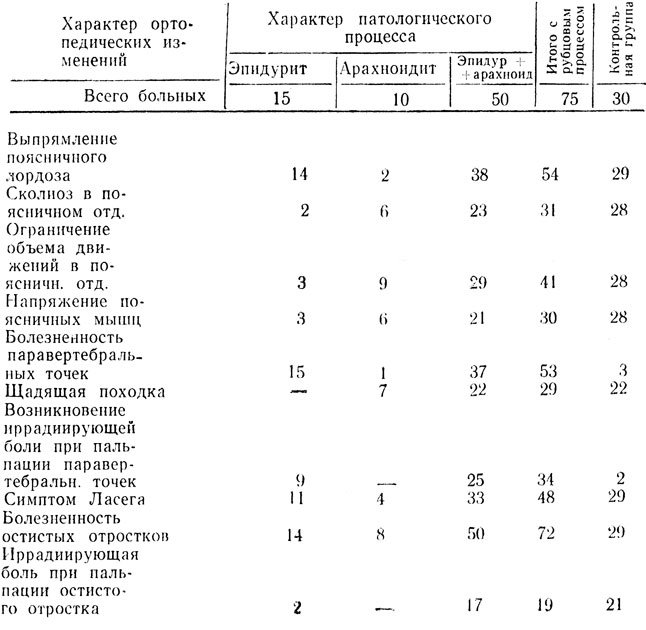
Сопоставление ортопедических признаков у больных с различными патологическими процессами в позвоночном канале
Таким образом, из таблицы видно, что большинство ортопедических признаков наблюдается как у больных с рубцовыми процессами в позвоночном канале, так и у больных контрольной группы. Вместе с тем при формах с рубцовыми процессами и. главным образом, у больных с реактивными эпидуритами чаще наблюдались нами такие синдромы как паравертебральная болезненность на уровне патологического процесса (у 53 из 75 больных) и возникновение иррадиации боли при пальпации паравертебральных точек (у 34 из 75 больных).
У больных же с рубцовыми арахноидитами паравертебральной болезненности, как правило, не выявлялось. Возникновение же иррадиации боли при пальпации паравертебральных точек в группе больных с рубцовыми эпидуритами+арахноидитами (т. е. у 25 из 50 больных), очевидно, обусловлено наличием рубцового процесса в эпидуральном пространстве. В контрольной группе указанные синдромы встречались весьма редко (всего у двух из 30 больных).
Нами было замечено, что иррадиирующие боли у больных в обеих клинических группах отличались как по локализации, так и по выраженности болевых проявлений. Так, при рубцовом эпидурите возникающая иррадиирующая боль при пальпации паравертебральных точек, как правило, оказывалась локальной, ограниченной небольшим участком пораженного дерматома, поверхностной и менее острой, чем у больных контрольной группы, у которых эти боли занимали всю зону пораженного дерматома, были преимущественно острыми, резкими, стреляющими, однако также оставались поверхностными. Более того, мы обратили внимание на то, что у больных контрольной группы нередко возникали иррадиирующие боли корешкового характера при грубой пальпации и перкусии остистых отростков на уровне грыжи межпозвонкового диска в положении легкого наклона туловища вперед, что почти не встречается при рубцовых процессах. Возникающая же иррадиация боли при пальпации остистых отростков у 17 больных в группе с рубцовыми эпидуритами+арахноидитами была обусловлена наличием у них, кроме рубцового процесса, грыжи межпозвонкового диска, что было верифицировано во время оперативного вмешательства.
Однако, несмотря на то, что некоторые ортопедические признаки встречались одинаково часто в обеих клинических группах, тем не менее выраженность этих признаков оказалась различной. Так, если у больных контрольной группы сглаженность поясничного лордоза была, как правило, выраженной и нередко сопровождалась сколиозом в поясничном отделе, резким ограничением объема движений в области поясницы, а также грубым симптомом Ласега, то у больных с рубцовым эпидуритом выпрямление поясничного лордоза обычно было слабо выраженным. Симптом Ласега был также выражен нерезко, а объем движений в поясничном отделе позвоночника был почти полностью сохранен. Несколько иначе выглядел вертебральный синдром у больных с рубцово-спаечными арахноидитами, чем у больных с эпидуритом, однако степень выраженности ортопедических признаков оставалась также слабо выраженной. Так, на основании таблицы, у больных с арахноидитами чаще наблюдалось негрубое ограничение объема движений в области поясницы (у 9 из 10 больных), легкое напряжение мышц спины (у 6 из 10 больных), слабо выраженный сколиоз поясничного отдела (у 6 из 10 больных) и некоторое напряжение и скованность при ходьбе (у 7 из 10 больных).
Чувствительные расстройства типа болевой гипалгезин имели место у больных как с рубцовыми формами поражения, так и у больных контрольной группы. Однако степень выраженности и локализация чувствительных нарушений оказалась различной у больных данных клинических групп. Так, при рубцовом эпидурите болевая гипалгезия обычно была умеренно выраженной и выявлялась либо на ограниченном участке внутри пораженного дерматома, либо на большем протяжении, чем зона пораженного корешка. Другой особенностью чувствительных расстройств при эпидурите являлось наличие слабо выраженной гипалгезии в зоне соответствующего дерматома с противоположной стороны. Это было отмечено у 6 из 15 больных с рубцовыми эпидуритами.
Характерной особенностью чувствительных расстройств при реактивно-слипчивом арахноидите являлась крайне слабая выраженность болевой гипалгезии, причем выявлялась она с двух сторон на большем или меньшем протяжении. На фоне болевой гипалгезии в отдельных дерматомах иногда выявлялись легкие или умеренно выраженные явления гипералгезии или гиперпатии, нередко с двух сторон.
При наличии же рубцовых изменений одновременно в эпидуральном и субарахноидальном пространствах чувствительные расстройства были также распространенными, двусторонними и слабо выраженными, как и у больных с реактивным арахноидитом. Однако в зоне корешков, пораженных эпидуральным рубцовым процессом, чувствительные расстройства были более выраженными, иногда двусторонними, но ограниченными небольшим участком в зоне дерматома. Подобные чувствительные расстройства были отмечены нами у 36 из 50 больных с рубцовыми процессами одновременно в эпидуральном и субарахноидальном пространствах.
У больных же контрольной группы болевая гипалгезия как правило, была довольно выраженной и носила отчетливый монорадикулярный, корешковый характер на стороне поражения.
Рефлекторные и двигательные (снижение силы 1 пальца стопы, мышечные гипотрофии, парезы стоп, ограничение движений нижними конечностями над горизонтальной плоскостью и т. д.) расстройства были отмечены нами в равном числе у больных обеих клинических групп. Выявить такие двигательные нарушения, которые могли бы быть характерными признаками тех или иных патологических изменений в позвоночном канале, нам не удалось.
Инструментальное исследование в виде спинномозговой пункции и проведения ликвородинамических проб предоставило нам весьма скудные данные в обеих группах. Лишь у 7 из 75 больных с рубцовыми процессами в момент исследования наблюдалось медленное и кратковременное истечение ликвора из пункционной иглы. При ликвородинамических пробах у всех этих больных выявлены признаки частичного или полного блока субарахноидального пространства. Белковоклеточная диссоциация была отмечена в ликворе лишь у больных с полным блоком субарахноидального пространства. Поэтому у этих больных возникли необходимость проведения дифференциальной диагностики подозреваемого рубцового процесса в субарахноидальном пространстве с выпавшей грыжей межпозвонкового диска, а также с опухолью конского хвоста, на что неоднократно указывалось многими авторами - Хартом (1958), К. Я. Оглезневым (1964), М. Ф. Дуровым (1967) и другими.
При эндолюмбальной инсуффляции воздуха у 19 из 75 больных со спаечными процессами наступил регресс болевого синдрома. В то же время в контрольной группе этого эффекта не наблюдалось. Это связано по мнению Д. С. Губер-Гриц и И. С. Неймарк (1957), Я. Ироут (1964), Н. Н. Охрименко и И. А. Деева (1968) и других, с расслоением нежных арахноидальных спаек. Таким образом, мы также пришли к выводу, что уменьшение болей при субарахноидальных инсуффляциях воздуха характерно для форм со спаечными процессами.
Благодаря вышеуказанным особенностям проявлений различных патологических процессов позвоночного канала, нами был правильно распознан рубцовый процесс как в эпидуральном, так и одновременно в эпидуральном и субарахноидальном пространствах позвоночного канала у всех 39 обследованных нами больных. У 17 из 39 больных диагноз был верифицирован во время оперативного вмешательства но поводу рубцового процесса в спинальных эпидуральном и субарахноидальном пространствах и грыжи межпозвонкового диска.
Таким образом, вышеуказанные характерные особенности различных патологических процессов позвоночного канала позволяют заподозрить наличие рубцового процесса при остеохондрозе позвоночника. Однако для окончательной верификации желательны дополнительные рентгено-радиологические методы исследования.
|
ПОИСК:
|
© MASSAGELIB.RU, 2001-2020
При использовании материалов сайта активная ссылка обязательна:
http://massagelib.ru/ 'Массаж. Учебные материалы для массажиста'
При использовании материалов сайта активная ссылка обязательна:
http://massagelib.ru/ 'Массаж. Учебные материалы для массажиста'