
Операция переднего "окончатого" спондилодеза при шейном остеохондрозе
Учитывая недостатки методик оперативных вмешательств при шейном остеохондрозе, с 1966 г. в клинике применяют метод переднего "окончатого" спондилодеза (Г. С. Юмашев и М. Е. Фурман). Принцип операции и применения специальной цилиндрической фрезы изложены в разделе 1. Однако в связи с особенностями анатомического строения шейного отдела позвоночника техника операции здесь имеет некоторые особенности.
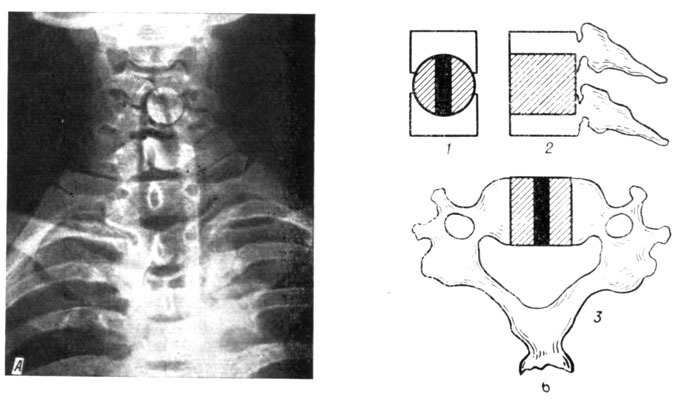
Рис. 81. Передний 'окончатый' спондилодез на одном сегменте. А - рентгенограмма; Б - схема: 1 - фронтальная плоскость; 2 - сагиттальная; 3 - горизонтальная плоскость
В подавляющем большинстве случаев приходится оперировать на двух и более сегментах. Вследствие небольшого размера тел шейных позвонков костная перемычка между фрезевыми каналами получается крайне тонкой и может разрушаться под давлением вводимых плотно трансплантатов. При использовании фрезы меньшего диаметра для сохранения перемычки приходится уменьшать толщину трансплантатов, при этом уменьшается их роль в восприятии нагрузки и в остеогенезе. Поэтому при "окончатом" спондилодезе в шейном отделе на двух сегментах и более мы применяем единый гомотрансплантат (рис. 81 и 82).
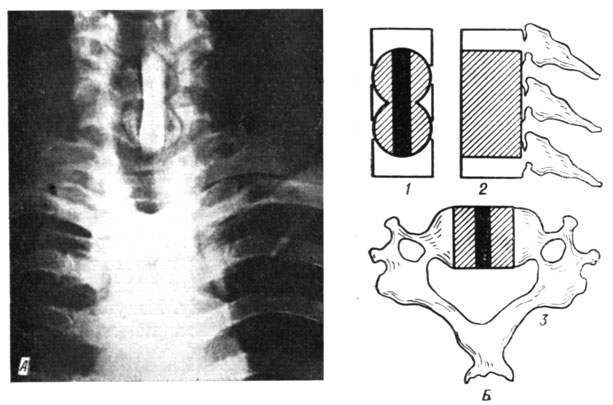
Рис. 82, Передний 'окончатый' спондилодез на двух сегментах. А - рентгенограмма; Б - схема: 1 - фронтальная плоскость; 2 - сагиттальная; 3 - горизонтальная плоскость
Инструментарий и операционная бригада. Для шейного отдела применяют цилиндрические фрезы диаметром 18 мм и глубиной цилиндра до ограничителя 15 мм. В связи с небольшими размерами диска скальпель должен быть типа глазного, обоюдоострым и с длинной ручкой. Вообще, весь инструментарий, в том числе и фреза, должны быть на длинной рукоятке для того, чтобы руки хирурга и ассистентов не заслоняли небольшое операционное поле. Мы пользуемся обычными крючками Фарабефа или тупыми зубчатыми крючками для смещения основных образований шеи, предварительно обернув их рабочую часть марлей с целью меньшей травматизации мягких тканей, сосудов и нервов. Необходимо иметь острые длинные ложечки разной величины. Их приходится применять для удаления не только диска, но и остеофитов на задней поверхности тел позвонков и в унковертебральном сочленении.
Кровотечение из мелких сосудов, проходящих по передней поверхности тел позвонков, останавливают с помощью электрокоагуляции, так как перевязать эти сосуды невозможно. В операционной должен находиться рентгеновский аппарат для возможности точной ориентации во время операции.
Операционная бригада состоит из хирурга, двух ассистентов, операционной сестры и анестезиолога. На рис. 83 показано расположение каждого из состава бригады при операции левосторонним доступом.
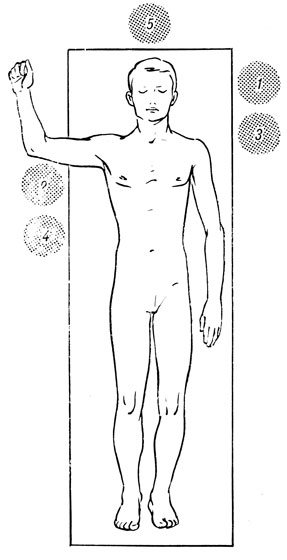
Рис. 83. Расположение бригады при операции переднего 'окончатого' спондилодеза на шейном отделе. 1 - хирург; 2 - первый ассистент; 3 - второй ассистент; 4 - операционная сестра; 5 - анестезиолог
Предоперационная подготовка заключается в систематических занятиях дыхательной гимнастикой лежа на спине. Больной должен заранее приспособиться к этому положению и научиться правильно дышать. Мы отказались от использования гипсовых ошейников в послеоперационном периоде и применяем для наружной иммобилизации мешочки-валики с песком, которые должны быть изготовлены (соответствующего размера) еще до операции. Специальных медикаментозных средств не назначаем. Накануне операции больному делают очистительную клизму, больной принимает гигиеническую ванну.
Обезболивание. Операцию производят под эндотрахеальным наркозом. При манипуляциях в области шеи, где проходят крупные сосуды, блуждающий нерв и симпатические стволы, местная анестезия не оправдана. Применение местной анестезии увеличивает продолжительность операции.
Рекомендуется следующая методика обезболивания.
Премедикация. Накануне операции на ночь дают 0,1 г барбамила и одну таблетку триоксазина, за час до операции - одну таблетку триоксазина и 1 мл 1% раствора промедола. В операционной больному дают дышать кислородом через маску. Путем венепункции подключают систему для трансфузии жидкости и крови.
Вводный наркоз. Его осуществляют введением 1 - 2% раствора тиопентала или гексенала. Во время интубации нельзя допускать переразгибания в шейном отделе, которое может увеличить имеющийся подвывих и вызвать травму спинного мозга. В связи с этим мы используем положение с поднятой головой по Жаксону. Интубацию проводят на фоне общей релаксации листеноном (100 - 120 мг).
Наркоз проводим невзрывоопасными наркотиками - закисью азота и флюотаном (у 88 больных) и азетропной смесью (флюотан - эфир) (у 76 больных). По ходу операции в наиболее травматичные этапы фракционно вводим промедол до 40 мг.
Наркоз флюотаном протекает спокойно, с небольшими колебаниями показателей гемодинамики. При таком наркозе среднее количество вводимых релаксантов составляет 250 - 350 мг при продолжительности операции 2 часа. Систолическое давление ниже 100 мм рт. ст. не опускалось; пульс 80 - 100 ударов в минуту. Кровапотеря во время операции составляет в среднем 250 - 400 мл. Необходимо полное возмещение переливанием одногруппной крови.
Положение больного на операционном столе - на спине. Голова его повернута в сторону, противоположную размеру, на 20 - 30°; в таком положении лучше контурируются образования шеи. Под лопатки подкладывают валик толщиной 6 - 8 см, придавая шее умеренное разгибание. При обычном левостороннем разрезе систему для переливания крови и кровозамещающих жидкостей подключают к правой руке. Под валик укладывают касету с пленкой. Электроды от электрокоагулятора и электродрели фиксируют к ногам больного.
Техника операции. Операционное поле обрабатывают обычным способом и отграничивают тремя простынями. Производят разрез кожи по внутреннему краю левой грудино-ключично-сосковой мышцы. Длина разреза 8 - 10 см. Для вмешательства на телах Th1 (и даже Th2) достаточно продлить этот разрез книзу до стернальной ножки грудино-ключично-сосковой мышцы (рис. 84).
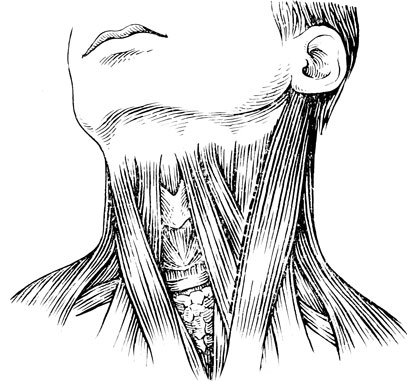
Рис. 84. Линия разреза на шее для операции переднего спондилодеза (обозначена пунктиром у внутреннего края m. sternocleidomastoideus)
Рассекают m. platysma и охватывающую ее fascia colli superficialis. Грудино-ключично-сосковую мышцу с влагалищем тупо отделяют у медиального края и отводят крючком кнаружи, при этом выявляется m. omohyoideus с третьим листком фасции. Эта мышца расположена косопоперечно относительно длинника раны, и при ее оттягивании уменьшается операционное поле, поэтому ее пересекают, а к концу операции сшивают двумя кетгутовыми швами.
Следующий этап операции - рассечение четвертой фасции (fascia endocervicalis), облегающей глотку, щитовидную железу, трахею, пищевод и крупные сосуды, для которых она является влагалищем. Это очень ответственный момент, так как указанные органы довольно тесно прилежат друг к другу и неточная ориентировка в тканях может привести к повреждению стенки пищевода, v. jugularis interna или a. carotis communis.
Для точной ориентировки мы используем следующий прием. После интубации больного анестезиолог вводит в пищевод мягкий резиновый желудочный зонд. Перед рассечением четвертой фасции хирург ощупывает пальцем место пульсации сосудистого пучка и пищевод. Для точной дифференцировки анестезиолог совершает несколько движений зондом, что хорошо регистрирует палец хирурга. Ассистент отгораживает эти образования (пищевод и сосудисто-нервный пучок) тупыми крючками, несколько оттягивая их в противоположные стороны. После этого хирург может уверенно рассечь четвертую фасцию, что позволяет хорошо видеть отдельно пищевод, трахею и сосудистый пучок. Первый ассистент крючком отводит m. sternocleidomastoideus и сосудистый пучок кнаружи, второй ассистент отводит трахею, щитовидную железу и пищевод за среднюю линию шеи. После этого зонд удаляют из пищевода.
Clewellun и Richardson (1965), говоря об осложнениях при переднем спондилодезе, указывают и на повреждения (перфорацию) пищевода. Пользуясь описанным выше приемом, мы ни разу не повреждали пищевод.
Свободной манипуляции на пятой фасции (fascia praevertebralis) могут мешать проходящие здесь левые щитовидные артерии. A. thyreoidea media, залегающая на уровне V шейного позвонка, всегда подлежит лигированию и пересечению. Необходимость в пересечении верхней и нижней щитовидных артерий бывает редко: мы прибегали к перевязке верхней артерии 4 раза, а нижней - 3 раза. Превертебральную фасцию рассекают вертикально вдоль позвоночника, после чего обнажается передняя поверхность тел шейных позвонков. Для манипуляции становятся доступными передняя продольная связка, тела позвонков и диски.
В процессе операции через каждые 10 - 12 минут ослабляют давление крючков на 1 - 2 минуты для улучшения кровотока в сонной артерии. Продольную связку рассекают скальпелем строго по средней линии. Она легко смещается распатором от средней линии; с боковых поверхностей тел позвонков, где связка прочно сращена, отслаивание ее нужно делать с некоторым усилием, но без большой амплитуды движений, чтобы не повредить симпатическое волокно и сосудистую сеть m. longus colli. Эти сосуды, представляющие собой тоненькие артериальные веточки, подлежат коагуляции. После этого мышцу осторожно сдвигают кнаружи.
Дискэктомия. Для точной локализации уровня поражения в один из обнаженных дисков вводят иглу на глубину 1 см и производят контрольную рентгенографию. Убедившись, что именно обнаженные диски подлежат удалению, глазным скальпелем надсекают и удаляют передний отдел фиброзного кольца, после чего острой ложечкой под контролем зрения выскабливают дегенеративные ткани пульпозного ядра гиалиновые пластинки и внутренние слои фиброзного кольца диска.
Спондилодез. На подготовленную площадку устанавливают фрезу ^так, чтобы ее цилиндр охватил межпозвонковую щель и равные участки тел смежных позвонков. Вращательными движениями цилиндр вводят в костную ткань смежных позвонков на глубину 15 мм (рис. 85, А). Ножом-пропеллером образованные полукруглые костные трансплантаты подрезают в горизонтальной плоскости, извлекают и освобождают от гиалиновых пластинок. Стенками образовавшегося округлого дефекта является обнаженная спонгиоза позвонков. Образованный дефект углубляют до связки с помощью электрофрезы. После этого удаляют оставшиеся боковые и задние отделы диска до задней продольной связки. Маленькой ложечкой удаляют задние экзостозы и унковертебральные разрастания (рис. 85, Б, В, Г). Возникающее незначительное кровотечение не требует особых мер и быстро останавливается тампонадой марлевым шариком.
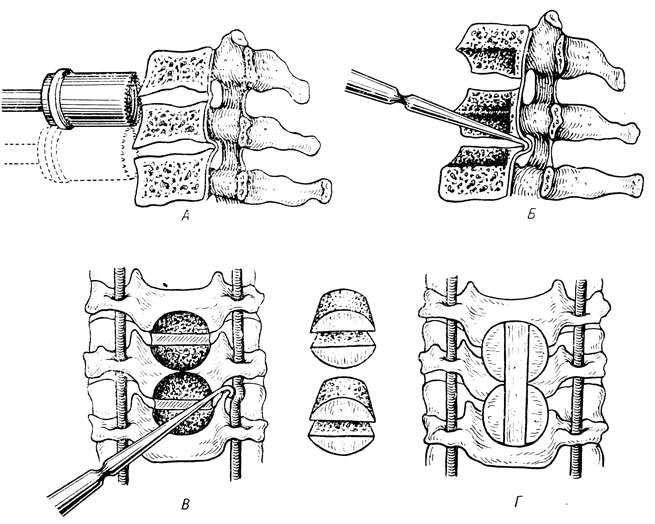
Рис. 85. Техника операции 'окончатого' спондилодеза в шейном отделе позвоночника. А - после дискэктомии цилиндрическими фрезами формируются полукруглые аутотрансплантаты (вторая фреза обозначена пунктиром); Б - дефект после извлечения трансплантатов: удаление остеофита под задней продольной связкой; В - удаление остеофита унковертебрального сочленения и декомпрессия позвоночной артерии; Г - оба сегмента стабилизированы введением в костный дефект единого кортикального трансплантата, а по бокам - двух пар полукруглых спонгиозных трансплантатов
Полукруглые трансплантаты вставляют обратно в округлый дефект, повернув их на 90°. Между ними плотно укладывают кортикальный лиофилизированный гомотрансплантат. В это время производят тракцию за голову больного для увеличения межпозвонкового пространства. Ширину гомотрансплантата подбирают такую, чтобы он плотно прижимал полукруглые аутотрансплантаты к телам позвонков. При вмешательствах на двух дисках и более образующиеся округлые дефекты сливаются друг с другом, поэтому после поочередного поворота четырех полукруглых аутотрансплантатов на 90° между ними вводят единый кортикальный гомотрансплантат.
После введения гомотрансплантата удаляют валик из-под лопаток, что приводит к уменьшению лордоза и ущемлению трансплантатов между телами позвонков. Кетгутом ушивают переднюю продольную связку и далее послойно все рассеченные ткани. Во избежание образования гематомы к передней продольной связке на 24 часа подводят резиновый выпускник. На кожу накладывают шелковые швы. Операцию заканчивают ваго-симпатической новокаиновой блокадой по А. В. Вишневскому слева. У 2 больных спондилодез произведен с помощью ультразвуковой сварки.
|
ПОИСК:
|
© MASSAGELIB.RU, 2001-2020
При использовании материалов сайта активная ссылка обязательна:
http://massagelib.ru/ 'Массаж. Учебные материалы для массажиста'
При использовании материалов сайта активная ссылка обязательна:
http://massagelib.ru/ 'Массаж. Учебные материалы для массажиста'