
Результаты оперативного лечения
Оперативному лечению было подвергнуто 164 больных, среди них было 80 мужчин и 84 женщины. Все операции произведены методом переднего "окончатого" спондилодеза.
По возрасту больные распределялись следующим образом: в возрасте 20 - 40 лет было 64 человека, в возрасте 41 - 50 лет - 60, в возрасте 51 - 60 лет - 38 и старше 60 лет - 2 больных. Длительность заболевания до 1 года была у 30 больных, до 3 лет - у 70, до 5 лет - у 44 и более 5 лет - у 20 больных. При обследовании до операции выявлен преобладающий синдром: корешковый - у 72, недостаточность позвоночной артерии - у 26, кардиальный синдром - у 24 и сочетанные синдромы - у 42 человек.
Операция проводилась однотипно, за исключением 4 больных, у которых в качестве распорки применялся общий кортикальный аутотрансплантат из большеберцовой кости. Всего было удалено 340 дисков: у 37 больных по одному диску, у 83 больных по два, у 34 больных по три и у 8 больных по четыре диска. Согласно материалам большинства авторов (Robinson, Cloward и др.), операции производились на одном, реже на двух дисках. Лишь Abbott (1963) сообщает, что из 101 больного у 9 больных было удалено по три диска.
Из 340 удаленных дисков на уровне С3 - С4 локализовались 29, на уровне С4 - С5 - 69, на уровне С5 - С6 - 126, на уровне С6 - С7 - 108, на уровне С7 - Th1 - 6 дисков и на уровне Th1 - Th2 - 2 диска. Таким образом, чаще всего (134 диска) операция производилась на уровне тел С5-6 и С6-7. В связи с биомеханическими особенностями этих дисков частота их поражения вполне объяснима.
Сроки наблюдения над оперированными были меньше года - у 18 человек, 2 лет - у 64, 3 лет - у 42 и более 3 лет - у 40 больных. Максимальный срок наблюдения составил 6 лет. Эффективность хирургического лечения мы оценивали по следующим основным критериям: исчезновению болевого синдрома, наступлению анкилоза и восстановлению трудоспособности.
Динамика болевого и других клинических синдромов. До операции боли (постоянные и приступообразные) в шейном отделе позвоночника имелись у 114 больных, ощущение хруста, ограничение движений, боли в надплечьях и руках - у 97 больных.
Через 12 - 14 дней после операции (когда больные уже носят полужесткий воротник) болевой синдром в шейном отделе исчез у 89 человек. Таким образом, подавляющее большинство больных (кроме 17) в ближайшие же сроки были избавлены от болей. Нельзя согласиться с мнением некоторых авторов, что исчезновение болей связано с наружной фиксацией: 24 наших больных до операции длительное время, но безуспешно пользовались ошейничком; через 5 - 6 дней после операции боли у них полностью прекратились. Видимо, главными факторами ликвидации болей являются удаление патологического субстрата и внутренняя фиксация. Дальнейшие наблюдения показали стойкое исчезновение болей у всех больных этой группы. Кардиальный болевой синдром полностью исчез лишь у половины больных (12 человек) и резко уменьшился по интенсивности и частоте у 7 больных.
Недостаточность позвоночной артерии до операции имела место у 26 больных. Болевой синдром (в основном по типу шейной мигрени) сохранился после операции только у 8 человек. Из оперированных больных у 152 человек до операции были выявлены чувствительные расстройства (парестезии, гипестезии и анестезия); у 106 уже на 2-й день после операции исчезли или уменьшились чувствительные нарушения, что связано с прекращением давления патологического субстрата на чувствительную порцию корешка. В последующие дни чувствительные расстройства исчезли еще у нескольких больных.
Снижение силы кистей имелось до операции у 143 больных. Перед выпиской из больницы сила кисти увеличилась у 120 больных. Даже у 8 больных с неудовлетворительными результатами операции также отмечена положительная динамика.
Объем движений в плечевом суставе был ограничен (плече-лопаточный периартрит) до операции у 76 больных. После операции он значительно увеличился у 68 человек (рис. 87).

Рис. 87. Объем движения в плечевом суставе у больной Р. А - до операции; Б - после операции
Патология рефлексов с верхней конечности до операции наблюдалась у 72 больных. После операции в ранние сроки регресса этой симптоматики не наступило. Лишь к 6-му месяцу отмечена положительная динамика рефлексов у 22 больных, а к 8-му месяцу - еще у 8 больных. По-видимому, длительно существующие изменения в нервном корешке могут оказаться неполностью обратимыми. Нарушения рефлексов сами больные не воспринимают, и обычно они не влияют на результаты операций.
Наступление анкилоза. Знакомство с литературой по этому вопросу показало широкий диапазон сроков анкилозирования, приводимых различными авторами. Так, Cloward (1958) сообщает, что у подавляющего большинства его больных через 11/2 - 2 месяца на рентгенограммах определялось полное срашение тел позвонков. Calandriello (1967), Altenszern (1966) и Abbott (1963), пользующиеся техникой Кловарда, отмечают время наступления анкилоза к 3-му месяцу. Bailey и Badgley (1965), Я. Л. Цивьян (1966) на своем материале определяют срок анкилозирования к 4 - 6-му месяцу. Напомним, что большинство операций упомянутые авторы производили на одном сегменте, поэтому особый интерес представляют сроки анкилозирования у наших больных, когда большинство операций осуществлялось на двух сегментах и более. По общепринятому мнению, сроки анкилозирования при этом удлиняются.
Для выявления динамики приживления трансплантатов и установления сроков образования анкилоза всем больным через каждые 11/2 - 2 месяца делали рентгеновские снимки. У 100 больных анкилоз наступил через 3 - 4 месяца после операции, у 33 больных - через 4 - 5 месяцев и у 25 больных - спустя 5 - 6 месяцев. Отсутствие анкилоза констатировано у 4 больных. В группу со сроком анкилозирования 3 - 4 месяца вошли 38 больных со стабилизацией на одном сегменте и 62 больных со стабилизацией на двух сегментах.
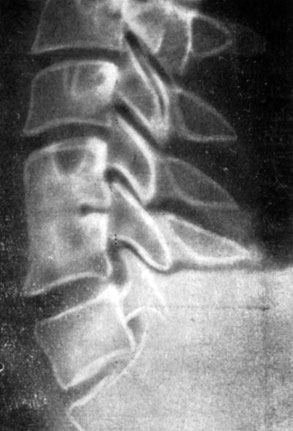
Рис. 88. Рентгенограмма больного В. Костный анкилоз через 4 месяца после 'окончатого' спондилодеза на уровне С5 - С6
Наши наблюдения показали, что имеется тенденция (но не закономерность) к анкилозированию в более ранние сроки при стабилизации одного сегмента; увеличение количества стабилизированных сегментов требует и большего времени на анкилозирование (рис. 88 и 89). Безусловно, процессы перестройки гомотрансплантата продолжаются после приращения ауто-трансплантатов. Однако мы считаем этот анкилоз вполне надежным, что позволяет освободить больного от ношения внешнего фиксатора.
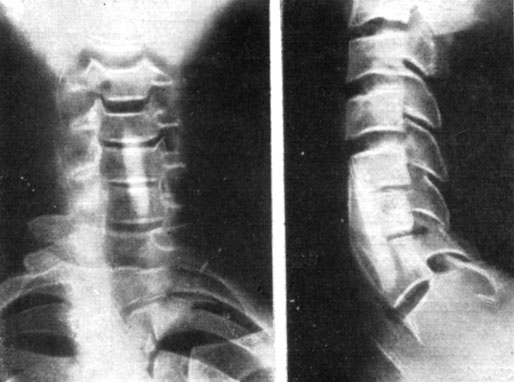
Рис. 89. Рентгенограммы больной Ж. Костный анкилоз через 5 месяцев после переднего 'окончатого' спондилодеза на уровне С5-6 и С6-7
В некоторых сомнительных случаях для определения анкилоза следует использовать функциональные рентгенограммы (рис. 90).
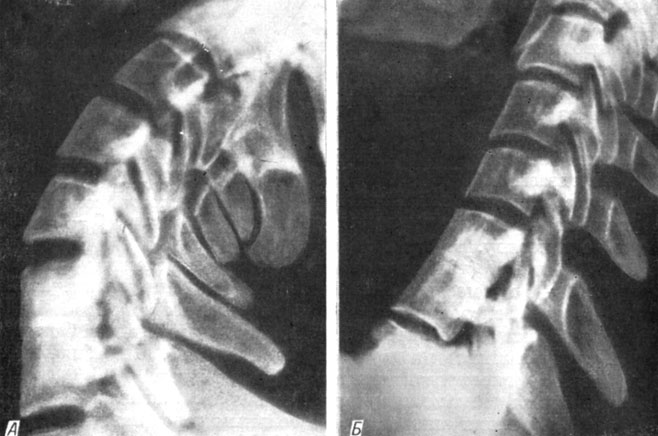
Рис. 90. Функциональные рентгенограммы для определения анкилоза. При максимальном разгибании (А) и сгибании (Б) шеи расстояние между остистыми отростками С6 - С7 не изменяется. Анкилоз через 31/2 месяца после переднего 'окончатого' спондилодеза
Отсутствие анкилоза, по данным разных исследователей, не является редкостью (Clavard, Robinson, 1962, и др.).
В обзорном сообщении Connoly (1965) приводится следующая частота псевдоартрозов у различных хирургов: у Cloward - 2%, у Stuck - 5%, у Robinson - от 12 до 26%, у Dereymacker - у 26%, у Connoly - 21%. Большинство этих авторов считают, что отсутствие сращения не влияет на исход операции. Так, Cloward (1958) из 3 больных с псевдоартрозом у одного больного отмечает выздоровление, Connoly из 13 таких больных у 9 констатирует отличный и хороший клинические результаты, Robinson из 9 больных отметил у 5 эффективность операции. Dereymacker, наоборот, связывает клинический результат с анкилозом, хотя 2 больных с псевдоартрозом считает излеченными.
По нашим данным, только у 4 больных не наступило сращения, что было связано со смещением трансплантата.
Вопросы восстановления трудоспособности после операции переднего шейного спондилодеза отражены в литературе, но данные противоречивы. Так, Cloward (1959) разрешает тяжелый физический труд через 5 недель после операции, Bobinson (1962) - через 6 месяцев. Большую физическую нагрузку больные переносят с трудом.
По нашему мнению, если профессия больного не связана с физическим напряжением, то ему можно разрешить приступить к прежней работе через 2 - 3 месяца после операции, но при условии обязательного ношения воротника. Лица, выполняющие тяжелый физический труд, могут выйти на работу только после наступления костного анкилоза, т. е. по истечении не менее 6 месяцев после операции. Некоторые больные, чувствуя себя удовлетворительно, настаивают на выписке на работу раньше установленных сроков, обосновывая это тем, что администрация предприятия, не изменяя им профессию и должность, временно избавит их от тяжелой физической нагрузки. Это не должно вызывать возражений.
К 6 - 8-му месяцу после операции трудоспособность восстановилась у 90% наших больных, в том числе у 35 больных, имевших до операции инвалидность II группы. На облегченную работу переведено 58 человек. Остальные работают по прежней специальности. У 10 больных трудоспособность не восстановилась.
Общие результаты оперативного лечения (табл. 10). Для оценки исходов хирургического лечения мы воспользовались сроками более года. Хорошие результаты оказались у 135 больных. Эти больные не предъявляют жалоб, рентгенологически у них установлен костный анкилоз; трудоспособность восстановлена. Обострений ни разу не было. Удовлетворительные исходы выявлены у 17 больных. Болевой и неврологические симптомы у этих больных исчезли частично. Все больные работают (легкий физический труд), однако неврологические расстройства и периодически обостряющиеся боли делают их временно нетрудоспособными.
Неудовлетворительный результат лечения отмечен у 12 больных. Основной причиной неудач у больных этой группы были неправильные показания к операции. Один больной умер от нераспознанной интрамедуллярной опухоли (летальность 0,6%).
Таблица 10
Общие результаты оперативного лечения шейного остеохондроза у 164 больных
| Результат | Число больных | |
| абс. | % | |
| Хороший | 135 | 82,5 |
| Удовлетворительный | 17 | 10,4 |
| Неудовлетворительный | 12 | 7,1 |
Таким образом, положительные исходы имелись у 152 больных, из них у 135 (82,5%) наступило практическое и стойкое выздоровление. Если учесть, что все эти больные длительно и безуспешно лечились ранее консервативно, то следует признать операцию переднего "окончатого" спондилодеза, выполненную при правильных показаниях, весьма эффективной.
|
ПОИСК:
|
© MASSAGELIB.RU, 2001-2020
При использовании материалов сайта активная ссылка обязательна:
http://massagelib.ru/ 'Массаж. Учебные материалы для массажиста'
При использовании материалов сайта активная ссылка обязательна:
http://massagelib.ru/ 'Массаж. Учебные материалы для массажиста'