
Результаты операции переднего спондилодеза
По поводу тяжелых форм поясничного остеохондроза в клинике оперировано передним доступом 320 больных.
Для анализа результатов оперативного лечения использованы истории болезни 290 больных, оперированных первично. Сведения о 30 больных, оперированных ранее задним доступом в других учреждениях и нами повторно передним доступом, приведены в следующей главе.
Среди оперированных было 184 мужчины (63,4%) и 106 женщин (36,6%). Большинство из них занимались тяжелым физическим трудом. Длительность заболевания у 242 человек превышала 3 года.
Применялись различные методики переднего спондилодеза. Так, "окончатый" спондилодез (по Юмашеву и Фурману) был использован 174 больным, по В. Д. Чаклину - 24, по Коржу - 10, по Хеншелю и Осна - 10, сочетание "окончатого" спондилодеза и спондилодеза (на разных уровнях) по В. Д. Чаклину - 44, сочетание "окончатого" спондилодеза и спондилодеза по Хеншелю и Осна - 28 больным.
Наиболее часто применялся передний "окончатый" спондилодез (у 246 больных). У 72 больных из данной группы эта операция комбинировалась с другими методиками. Спондилодез по А. А. Коржу применялся только при остеохондрозах, вызванных спондилолпстезом III - IV степени обычно на уровне L5 - S1. Методиками В. Д. Чаклина, Хеншеля и Осна мы пользовались в основном при наличии большого люмбо-сакрального угла или ступенчатого смещения позвонков (ретроспондилолистез), так как эти условия не совсем благоприятны для применения цилиндрической фрезы. Всего было удалено 444 диска: у 166 больных по одному диску, у 100 - по 2 диска, у 18 - по 3 диска и у 6 больных - по 4 диска. Стабилизировано 734 позвонка. Почти половина удаленных дисков приходится на уровень L4-5, т. е. наиболее "трудный" для подхода, а около 1/3 (155 дисков) - на уровень L5 - S1.
Динамика клинических симптомов. Для оценки эффективности хирургического лечения были изучены ближайшие и отдаленные результаты дискэктомпи и переднего спондилодеза.
Под наблюдением сроком до года состояли 78 больных (из них только 8 больных меньше года - 6 - 10 месяцев), до 2 лет - также 78, до 3 лет - 57, до 4 лет - 50, до 5 лет и более - 27 больных. Максимальный срок наблюдения был 7 лет. Чтобы иметь возможность установить не только окончательный результат и его стойкость, но и динамику выздоровления, осмотры проводились неоднократно (первый год через каждые 3 месяца, а впоследствии ежегодно), в том числе и после выхода больных на работу.
Из всех симптомов поясничного остеохондроза наибольшее значение имеет болевой, который в конечном итоге приводит больного на операционный стол. К моменту выписки полностью избавились от болей 218 человек, а через год - 240 человек. В дальнейшем у этих людей рецидив болей не наблюдался ни разу. Наряду с этим нами отмечена следующая закономерность: если в ближайший период болевой синдром полностью не исчезал, то и в дальнейшем он мало регрессировал. Так, из 72 больных с остаточными поясничными болями (у 56 из них, кроме того, имелись корешковые боли через год боли исчезли только у 21 больного; у остальных же (51 человек) они стойко сохранились. Из 51 больного у 10 интенсивность болей была такой же, как до операции, у остальных - значительно меньшей; 10 больных с неудовлетворительным исходом были оперированы по неправильным показаниям из-за диагностических ошибок. Несмотря на то что клиника остеохондроза не вызывала сомнения, у 6 человек имелся не выявленный нами спинальный арахноидит. У одной больной не был распознан рассеянный склероз.
Больная Ж., 44 лет, поступила в клинику с жалобами на сильные боли в поясничной области с иррадиацией в крестец, левую ногу, ощущение "стягивания" обеих ног. Больна 3 года с тех пор, как появились боли в ногах, ощущение жжения в правой голени. Через год боли усилились и стали постоянными. Временами возникают дизурические явления. Стационарное лечение (по поводу пояснично-крестцового радикулита) без эффекта.
Объективно: нистагмоидные толчки при взгляде в стороны, сглажена правая носо-губная складка. Сухожильные и периостальные рефлексы на руках высокие (D = S). Двусторонний симптом Бабинского и Россолимо. Отсутствие брюшных рефлексов. Повышение тонуса мышц нижних конечностей, спастическая походка, гомолатеральный сколиоз, сглаженность поясничного лордоза и значительное ограничение движений в позвоночнике (вперед - 0°, назад - 5°, наклоны в сторону - 10°). Напряженность длинных мышц спины и болезненность при перкуссии остистых отростков и паравертебральных точек пояснично-крестцового отдела. Симптомы натяжения слабо выражены. Гипестезия по дерматому L4, L5 и S1 слева. На бесконтрастных и контрастных рентгенограммах выраженные дегенеративные изменения L3 - S1.
На осциллограммах снижение осцилляторных показателей обеих голеней и стоп. Белок в ликворе 0,33%о. 24/IV 1967 г. операция: дискэктомия и передний спондилодез L3-4, L4-5 И L5 - S1. После операции статические расстройства полностью исчезли, однако походка остается спастической. Болевой люмбоишиальгический синдром и неврологические расстройства, характерные для рассеянного склероза, сохраняются (больная консультирована проф. Л О. Корст). Срок наблюдения 41/2 года.
У другой больной остеохондроз сопровождался полным разрывом задних отделов дисков L4-5 и L5 - S1 с мигрирующим пролапсом в спинномозговом канале и симптомами сдавления конского хвоста. Выбор метода оперативного вмешательства (передний спондилодез) в данном случае был ошибочным. Лишь после повторной операции задним доступом (ламинэктомия с удалением пролапса) боли значительно уменьшились.
У 8 больных неполное исчезновение болевого синдрома было вызвано тактическими ошибками (удаление одного диска при поражении двух). Двое из этих больных повторно госпитализированы по поводу обострения люмбоишиальгического синдрома.
Причиной остаточных болей в основном были неправильные показания к операции из-за диагностических ошибок, технических и тактических погрешностей. У подавляющего же большинства больных (232 человека - 80%) болевой синдром после операции переднего спондилодеза исчез. Больничным листом они ни разу не пользовались.
Быстрый регресс статических расстройств характерен для операции переднего спондилодеза. Уже к моменту выписки у 214 человек (из 265) исчезло сколиотическое искривление позвоночника. Такое быстрое исчезновение сколиоза подтверждает его рефлекторный характер. Дальнейшее наблюдение показало стойкость достигнутого результата (рис. 157). Лишь у 6 человек из этой группы при обострении симптомов шейного и грудного остеохондроза повторно выявился сколиоз, правда в меньшей степени. У 50 больных (в основном с остаточным болевым синдромом) сколиоз оказался стойким.
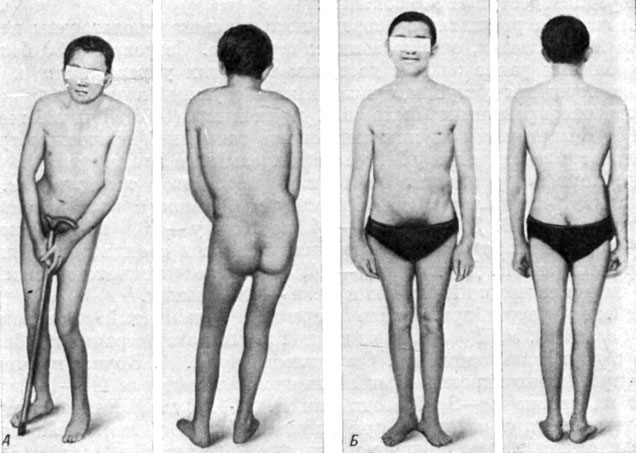
Рис. 157. Исчезновение сколиоза у больного Ш. А - до операции; Б - после операции
Частичное уплощение поясничного лордоза наблюдалось почти у всех больных и в отдаленные сроки. В статическом отношении это играет положительную роль, так как разгружаются вышележащие диски (В. Д. Чаклин, 1963; А. И. Осна, 1965, и др.). Наряду с этим восстанавливался нормальный объем движений. Интересно отметить, что сюда вошли лица, у которых наступил анкилоз на уровне трех оперированных дисков. Восстановление движения при этом происходит за счет соседних отделов. Судить о восстановлении объема движения и об исчезновении симптомов функциональной недостаточности позвоночника по понятным причинам мы могли после наступления анкилоза. Через год благодаря фиксации позвоночника (отсутствие патологической подвижности в пораженных сегментах), активной лечебной гимнастике и массажу 212 больных из 265 полностью избавились от неприятного синдрома его функциональной недостаточности.
Гипотрофия мышц спины и нижних конечностей к моменту выписки отмечалась у большего числа больных, чем до операции. Это было связано с вынужденным постельным режимом.
Активизация больного (постепенно усиливающаяся нагрузка, ходьба, лечебная гимнастика, массаж) привела к тому, что уже через полгода гипотрофия мышц исчезла у половины больных. Особенно быстро восстанавливались сила и объем мышц спины и брюшного пресса (как и подвижность позвоночника) после того, как больные начинали заниматься плаванием. При обследовании через 2 года незначительная гипотрофия мышц спины и нижних конечностей установлена у 30 человек. Представляет интерес измерение силы мышц спины и живота до и после операции.
Методика измерения силы мышц спины и живота, предложенная Ленинградским институтом протезирования (З. В. Апштейн, В. М. Шейнфинкель, 1963). Больного укладывают на стол (рис. 158), фиксируя ноги ремнем; другой ремень, охватывающий туловище на уровне лопаток, соединен с двумя динамометрами Коллена (по 90 кг), с реверсивными устройствами. Свободный конец тяги динамометра Д1 через блок на кронштейне соединен с ручкой, при помощи которой можно натянуть или расслабить эту тягу; тяга динамометра Д2 пропущена через отверстие в столе и прикреплена к нижней перекладине. Стрелки динамометра стоят на нуле. Верхнюю тягу регулируют (ручкой) так, чтобы верхняя часть туловища была приподнята над столом; таз же и ноги остаются в соприкосновении с ним. Это исходный момент. Показания динамометра Д1 соответствуют весу верхней части туловища (голова, шея, руки и частично грудная клетка). Затем исследуемый делает попытку сесть. В этот момент записывают показания динамометра Д2. Сумма показаний обоих динамометров характеризует действительную силу мышц живота и слагается из силы, необходимой для преодоления веса верхней части тела, и силы, необходимой для натяжения тяги Д2.
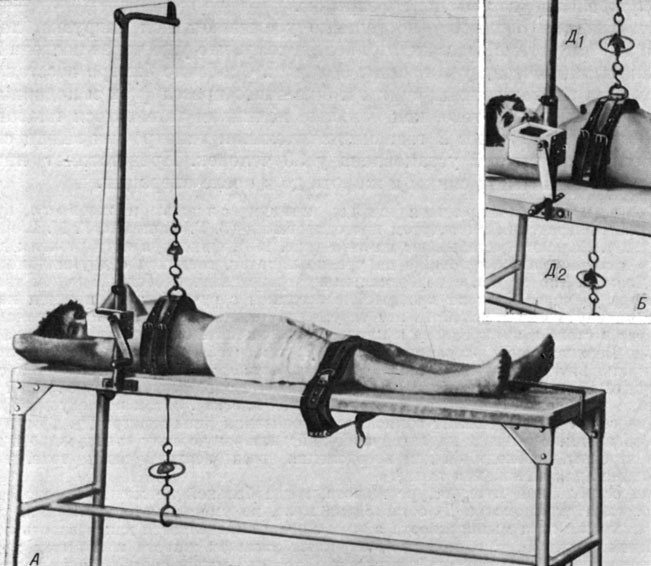
Рис. 158. Стол для измерения силы мышц спины и живота. А - общий вид; Б - реверсивные устройства с динамометрами
При ослабленной мускулатуре живота, когда больной не может преодолеть вес тела, стрелка динамометра Д2 остается на нуле, но уменьшаются показания на Д1. Действительная сила мышц живота в этом случае определяется как разность показаний динамометра Д1, т. е. при расслабленных мышцах живота и попытке принять положение сидя. Если разность равна нулю, то сила мышц соответствует весу верхней части тела. Для измерения разгибателей спины исследования проводят аналогичным образом, с той лишь разницей, что больного укладывают на живот, как при выполнении упражнения "ласточка".
Эта методика измерения силы мышц спины и живота оказалась не только объективной, но и удобной для динамического наблюдения и оценки этого теста. Обследованию подверглось 86 человек, из них у 75 явно увеличилась сила мышц спины и брюшного пресса по сравнению с дооперационным периодом.
Неврологические расстройства регрессировали медленно, а у многих больных стойко сохранялись. Так, например, к году чувствительность восстановилась лишь у 143 больных. Через 2 года из 212 обследованных участки гипестезии выявлены у 76 (40%). Рефлексы восстанавливались еще медленнее (к году всего у 82 из 258 больных); через 4 - 5 лет снижение или отсутствие рефлекса (в основном ахиллова) установлено у 78 человек из 134 обследованных. По-видимому, длительно существующие изменения в нервном корешке могут оказаться не полностью обратимыми (Р. И. Паймре, 1962, и др.). Положительный симптом Ласега через год после операции констатирован у 78 человек, из них у 25 - выражен слабо.
Вегетативные нарушения, проявляющиеся специфическим характером болей (жгучие, зудящие), а также нарушением трофики (цианоз, нарушение потоотделения, сухость и шелушение кожи нижних конечностей) , до операции имелись у большинства больных. После операции эти нарушения исчезли больше чем у половины больных.
Повышение сосудистого тонуса при остеохондрозе связано с вовлечением в процесс сосудодвигательных волокон, а также с рефлекторным спазмом сосудов на почве болевого синдрома. Снижение осцилляторного индекса голеней и стоп установлено нами у 255 больных до операции. К моменту выписки только у 48 больных отмечались незначительные повышения осцилляторных показателей, не доходящие, однако, до нормы. У остальных 207 больных повышения осциллографического индекса не было. Со временем амплитуда осцилляций постепенно нарастала и к 8 - 10-му месяцу после операции достигала нормальных величин. Через год после операции у 184 человек был нормальный осциллографический индекс (рис. 159).
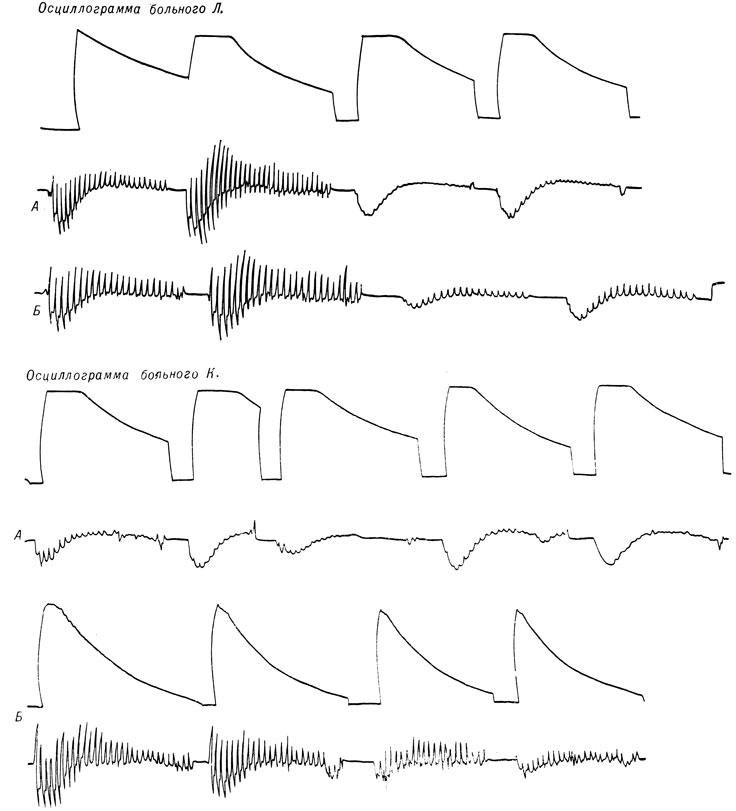
Рис. 159. Осцилограммы больного К. (спондилодез на уровн L4 - L5) и больного Л. (спондилодез на уровне L4 - S1). А - до операции; Б - после операции
Наступление айкилоза. Одним из существенных критериев оценки результатов операции переднего спондилодеза является наступление анкилоза стабилизированных сегментов позвоночника. Только при помощи рентгенологического метода исследования можно проследить за характером перестройки трансплантатов и установить время наступления анкилоза. В ближайший период после операции мы могли контролировать расположение трансплантатов (нет ли смещения) и динамику статических изменений.
Обычно рентгенографию проводили в трех проекциях: прямой, боковой и косой (левой) под углом 30° соответственно расположению трансплантатов на передне-левой поверхности позвоночника. Для рентгенографии люмбо-сакрального диска (учитывая угол promontorium) ноги больного сгибали в тазо-бедренных суставах, а трубку располагали краниально, под небольшим углом (10 - 15°).
Расположение трансплантатов. У всех больных, оперированных передним "окончатым" спондилодезом, на рентгенограммах ясно выявлялись (особенно в косых проекциях) замыкание межпозвонкового пространства двумя полукруглыми аутотрансплантатами и расположенная между ними более плотная тень лиофилизированного гомотрансплантата (рис. 160). Следует отметить, что из-за проекционного наслоения крыльев подвздошной кости уменьшается четкость трансплантатов на уровне L4-5. При уменьшении угла в косом положении на трансплантаты могут проецироваться противоположные суставные отростки. Полностью ликвидировать эти проекционные тени удается с помощью томографии.
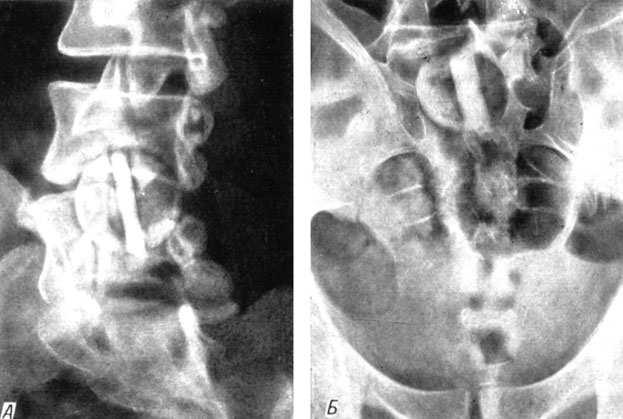
Рис. 160. Рентгенограммы через 35 дней после операции переднего 'окончатого' спондилодеза. А - на уровне L4-5 в косой проекции (больная О.); Б - на уровне L5 - S1 в задней проекции (больной З.)
На прямых рентгенограммах трансплантаты располагаются в центре только на уровне L5 - S1. В вышележащих отделах они размещаются несколько левее, соответственно месту оперативного вмешательства. На боковых рентгенограммах тени трансплантатов наслаиваются друг на друга, но отчетливо наблюдается заполнение межпозвонкового пространства (рис. 161).
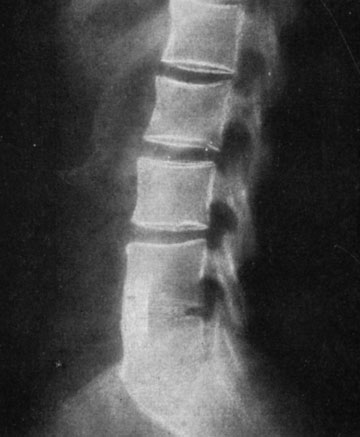
Рис. 161. Боковая рентгенограмма больной Р. через 45 дней после 'окончатого' спондилодеза L4-5 и L5 - S1
Частичное смещение трансплантатов (кпереди) констатировано у 8 больных (рис. 162). Причиной смещения были технические погрешности у 2 больных, оперированных по методике Хеншеля (недостаточно глубокий паз для трансплантата), и нарушения режима 6 больными, 4 из которых оперированы по методу В. Д. Чаклина, а двое - по методу Юмашева и Фурмана. У 3 больных костный анкилоз не наступил.
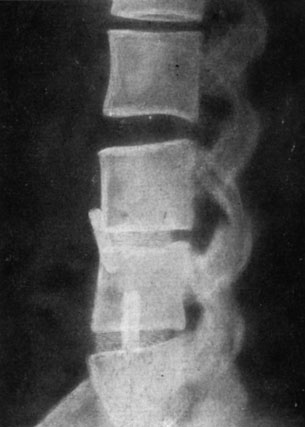
Рис. 162. Рентгенограмма больного Б. через 45 дней после переднего спондилодеза L3-4 и L4-5. На уровне L3-4 верхний край кортикального трансплантата сместился кпереди; аутотрансплантаты остались в межпозвонковом пространстве
Исчезновение сколиоза. На прямых рентгенограммах отмечалось полное исчезновение сколиоза у 215 из 265 пациентов. Через 2 года после операции рентгенологически констатирован сколиоз всего у 11.
Выпрямление поясничного лордоза сохранилось у подавляющего большинства больных.
При этом прямая, опущенная с середины нижней поверхности тела L3 (перпендикуляр Фергюссона), проходила на уровне мыса или кзади от него - положительное отклонение (рис. 163). Горизонтальное положение верхней площадки вышележащего блокированного позвонка отмечено у 273 больных. У 10 больных со спондилолистезом сохранился гиперлордоз.
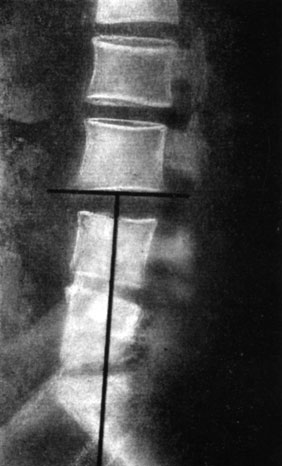
Рис. 163. Рентгенограмма больной Ф. Сохранение выпрямленного лордоза через 2 года после 'окончатого' спондилодеза L4-5. Анкилоз. Положительное отклонение перпендикуляра Фергюссона
Сохранение высоты межпозвонкового пространства. Больше чем у половины больных до операции была уменьшена высота межпозвонкового пространства. Мы не ставили задачу увеличить эту высоту, так как это трудно выполнимо технически без повреждения всего связочного аппарата данного сегмента. Замыкание межпозвонковой щели мощными трансплантатами должно было лишь предупредить прогрессирование уменьшения высоты щели, т. е. оседание позвонка. Во всяком случае к моменту выписки, а также при дальнейших наблюдениях прогрессирования межпозвонковой щели по сравнению с дооперационной ее величиной мы не наблюдали.
Перестройка трансплантатов и образование анкилоза между позвонками. Знакомство с литературой по этому вопросу показало обширный диапазон сроков наступления анкилоза, приводимых различными авторами.
Так, согласно Lane и Moore (1948), костный анкилоз наступает в среднем через 8 - 12 месяцев. Считая его необходимым, авторы, однако, указывают, что 14 человек (из 36 оперированных) приступили к работе по истечении 4 месяцев без каких-либо неприятных последствий. Sijbrandij (1962), говоря о хороших ранних и отдаленных клинических результатах, вместе с тем отмечает, что получение анкилоза приносит "разочаровывающие" результаты. Из 42 оперированных (автор пользовался трансплантатом из большеберцовой кости) через 4 года после операции костный анкилоз установлен всего у 3 человек, фиброзный анкилоз (выявленный на функциональных рентгенограммах) - у 33; сращения не обнаружено у 21 больного.
Adkins (1955), применивший задний межтеловой спондилодез по Кловарду установил костный анкилоз только у одного больного из 56 оперированных. Как и Sijbrandij, он считает наличие фиброзного анкилоза достаточным для клинического улучшения или выздоровления.
Фиксируя трансплантат винтом, Marique (1960) констатировал анкилоз не раньше чем через 11/2 - 3 года. Sacks (1964) получал анкилоз обычно через 9 - 12 месяцев: (автор применял гетерогенный трансплантат).
По данным А. И. Осна (1965), анкилоз наступает не ранее, чем по истечении 6 - 8 месяцев. Из 40 обследованных им больных после операции у 5 трансплантат рассосался. Однако у 3 из этих 5 больных, фиброзный анкилоз был вполне надежным, так как подвижность между блокированными позвонками отсутствовала.
Для выявления динамики приживления трансплантатов и установления сроков образования анкилоза всем больным через каждые 2 - 3 месяца делали рентгеновские снимки, но в силу топографо-анатомических особенностей пояснично-крестцовый отдел позвоночника является трудно доступной областью для обычной рентгенографии (Г. А. Зедгенидзе, 1958; Е. М. Каган, 1964). Наши данные также свидетельствуют о том, что на обычных рентгенограммах из-за большого объема мягких тканей, суммарного изображения многих костных элементов и наслоения крыльев подвздошной кости не четко видна структура трансплантатов (особенно спонгиозных). Трудно проследить и наличие костных балок между трансплантатами и телами позвонков.
Для определения анкилоза некоторые авторы пользуются функциональными снимками по методу Бега и Фальконера. Однако по крайней мере, у 1/4 больных результаты получаются неясными (А. И. Осна, 1965). Armstrong (1952), Adkins (1955) и другие авторы считают, что этот метод не дает возможности отличить фиброзный анкилоз от костного.
Более точные данные можно получить с помощью томографического исследования. Tardy и Quiani (1964) проследили этим путем эволюцию трансплантата после заднего спондилодеза.
Кроме обычной рентгенографии, которую проводили всем больным, мы провели томографическое исследование 47 больным в динамике - от 11/2 до 12 месяцев после операции переднего "окончатого" спондилодеза.
Методика исследования. Укладка больных зависит от уровня операции. Для люмбо-сакрального диска применяли передне-заднюю проекцию, для остальных дисков поясничного отдела, где операция произведена на передне-левой поверхности позвоночника, атипичную косую проекцию с приподнятой левой стороной, чтобы фронтальная плоскость тела составила угол 35 - 40° с поверхностью стола (АБ) (рис. 164). При таком положении плоскость трансплантата оказывается параллельной пленке. Центральный луч направляют на приподнятую часть живота примерно на 3 см кнаружи от прямой мышцы живота (обычно на область послеоперационного рубца).
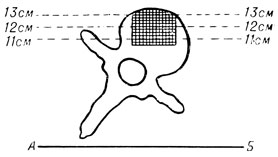
Рис. 164. Схема томографии косой задне-правой проекции
Отчетливое изображение трансплантатов и тел смежных позвонков получается в слоях, расположенных на 11, 12 и 13 см выше поверхности стола. Косая задне-правая проекция является наиболее благоприятной для получения четкого изображения трансплантатов.
Томографическое исследование, проведенное в разные сроки после операции, показало, что процессы перестройки трансплантата, заключающиеся в замещении их новообразованной костной тканью, протекают не менее интенсивно, чем в эксперименте.
Через 11/2 - 2 месяца после операции на большинстве томограмм отмечаются более или менее равномерный остеопороз и нечет в кость контуров полукруглых аутотрансплантатов; местами имеются очаги разрежения и уплотнения костной ткани. Щель между трансплантатами и телами смежных позвонков еще ясно прослеживается, хотя иногда она прерывается за счет костных трабекул в виде мостиков (последние в этот период были немногочисленными).
К 3 - 4-му месяцу после операции наряду с перестройкой трансплантатов щель между ними и телами позвонков местами исчезает. Тень аутотрансплантатов становится более интенсивной, хотя еще имеются участки разрежения. Контуры их нечеткие. Кортикальный гомотрансплантат к этому времени почти не меняет структуры. К 4 - 5-му месяцу после операции на большинстве томограмм отмечено полное исчезновение щели (рис. 165). У больных, оперированных другими методами, к этому времени щель между трансплантатом и телами позвонков еще прослеживалась почти на всем протяжении. Кортикальный гомотрансплантат к 5-му месяцу (т. е. ко времени сращения аутотрансплантатов) виден на рентгенограмме менее отчетливо. Сращение его с телами позвонков отмечается по истечении года после операции.
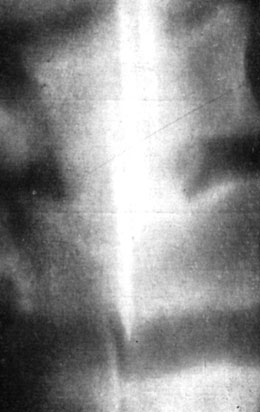
Рис. 165. Томограмма больной Н. через 5 месяцев после операции переднего 'окончатого' спондилодеза; исчезновение щели между полукруглыми аутотрансплантатами и телами смежных позвонков
Методика операции переднего спондилодеза не отражалась на динамике исчезновения симптомов остеохондроза. В конечном итоге основная цель (тотальная дискэктомия и стабилизация пораженного сегмента) достигалась при любых методах. Что же касается времени наступления костного анкилоза, то оно прямо зависело от методики переднего спондилодеза и характера примененных трансплантатов (рис. 166, табл. 21).
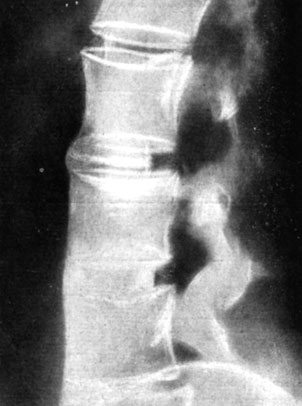
Рис. 166. Рентгенограмма больного С. через 8 месяцев после операции переднего спондилодеза с применением различных методик. L2-3 - анкилоза нет (методика Хеншеля). L3-4 и L4-5 - костный анкилоз ('окончатый' спондилодез)
В 250 артродезированных сегментах методом "окончатого" спондилодеза (в 80% случаев) получен анкилоз в ранние сроки (по истечении 4 - 6 месяцев после операции). В 58 случаях анкилоз констатирован через 7 - 9 месяцев. В 6 случаях получен фиброзный анкилоз (установленный на функциональных снимках), который был, однако, достаточным для обеспечения неподвижности данного сегмента. У 65 больных, которым применена модификация "окончатого" спондилодеза формализированным гомотрансплантатом (96 сегментов), также анкилоз наступил в ранние сроки (через 4 - 6 месяцев после операции).
Сроки анкилозирования при использовании других методов переднего спондилодеза были значительно большими и всегда превышали 7 месяцев.
Во всех случаях независимо от методики операции, когда применялся аутотрансплантат, сроки анкилозирования были намного меньшими, чем при использовании гомокости (лиофилизированная, замороженная). Исключением явились формалинизированные гомотрансплантаты, которые по своим свойствам приближаются к аутогенной кости.
Таблица 21
Время наступления анкилоза после переднего спондилодеза (по количеству артродезированных сегментов) при поясничном остеохондрозе
| Методика операции переднего спондилеза | Сроки наступления анкилоза | Фиброзный анкилоз | Отсутствие сращения | Всего | ||
| через 4 - 3 месяцев | через 7 - 9 месяцев | по истечении более 10 месяцев | ||||
| В. Д. Чаклина | - | 16 | 34 | - | 6 | 56 |
| Коржа | - | - | 10 | - | - | 10 |
| Хеншеля и Осна | - | 18 | 38 | 4 | 4 | 64 |
| Юмашева и Фурмана | 250 | 58 | - | 6 | - | 314 |
| Итого | 250 | 92 | 82 | 10 | 10 | 444 |
Восстановление трудоспособности больных после операции. Большинство зарубежных хирургов считают, что больные довольно скоро после операции могут приступить к физической работе. Такая тенденция отмечается не только после простого удаления грыжи диска. Например, по мнению Spurling (1955), Gill и White (1955), больные через 2 - 3 месяца могут выполнять тяжелую физическую работу. Даже после дискэктомии с передним спондилодезом, когда для образования хотя бы прочного фиброзного анкилоза, обеспечивающего достаточную степень стабильности позвоночника, требуется значительное время, большинство авторов (Lane, Moore, 1948; Harmon, 1959, и др.) отводят небольшие сроки (2 - 4 месяца) на восстановление трудоспособности. Эти авторы, решая вопрос о трудоспособности, основываются только на субъективных ощущениях больных. Правда, сам Harmon, отмечая отличные результаты операции, в то же время указывает, что в течение первого года после нее 1/3 больных "испытывала незначительные поясничные боли и временами корешковые парестезии", которые затем бесследно исчезли.
Отечественные хирурги, учитывая не только способность больного к выполнению того или иного труда, но и интересы предупреждения дальнейшего развития остеохондроза, удлиняют эти сроки. После удаления грыжи диска задним доступом (ламинэктомией или гемиламинэктомией) больных переводят на инвалидность II группы сроком на 6 месяцев (Р. И. Паймре, 1962; В. А. Шустин, 1966). Я. К. Асс (1965) для большинства больных увеличивает эти сроки до года.
Сроки восстановления трудоспособности после переднего спондилодеза, понято, более длительны, чем при нейрохирургических операциях. А. И. Осна (1965) считает весьма опасными ранние движения и нагрузку до наступления полного анкилоза. В связи с этим он придерживается следующих сроков возврата на работу: для лиц, занимающихся интеллектуальным трудом, по истечении 9 - 10 месяцев, для выполняющих физическую работу - 12 месяцев после операции.
Большинство наших больных после операции были представлены на ВТЭК и переведены на инвалидность II группы сроком на 6 месяцев. Учитывая, однако, не только исчезновение субъективных расстройств и восстановление статики больного, но и более ранние сроки наступления анкилоза после операции переднего "окончатого" спондилодеза, мы сочли возможным несколько сократить сроки послеоперационной нетрудоспособности. Лица, занимающиеся легким физическим трудом, по нашему мнению, могут приступить к работе через 3 - 4 месяца после операции, работники тяжелого физического труда - через 6 - 8 месяцев. Перевод на более легкую работу (связанную со снижением квалификации) может служить основанием для временного установления инвалидности III группы (до 6 месяцев). Некоторые больные вопреки нашим рекомендациям приступили к работе раньше, но клинико-рентгенологические наблюдения за ними никаких ухудшений не выявили. Достигнутый эффект от операции оказался стойким.
Больной С., 37 лет, термист-калильщик, поступил в отделение 31/III 1965 г. с жалобами на боли в пояснице, иррадиирующие в правую ногу и резко усиливающиеся при сгибании и разгибании; быструю усталость мышц спины, из-за чего большую часть дня вынужден лежать; онемение в области правой голени. Страдает 16 лет. Травмы в анамнезе нет. Последние 6 лет обострения участились. Был переведен на более легкую работу. Неоднократно лечился в стационарах (по 2 - 3 месяца в году) и санаторно-куротных учреждениях с незначительным улучшением. Последний год сильно беспокоят иррадиирующие боли, особенно при ходьбе и попытке поднятия тяжестей (люмбаго). Отмечает прогрессирующее искривление позвоночника.
При поступлении походка скованная, выраженные статические расстройства (гомолатеральный сколиоз, уплощение поясничного лордоза, нестабильность позвоночника), гипотрофия мышц правой голени, резко положительные симптомы натяжения, гипестезия по задней поверхности правой голени. Нарушения рефлексов нет. На спондилограмме явления остеохондроза поясничного отдела без точной локализации. Белок в ликворе 0,33%. Незначительное снижение осцилляторных показателей обеих голеней и стоп. При дискографии выявлены резкие дегенеративные изменения диска L4-5 с чрессвязочным разрывом (рис. 167).
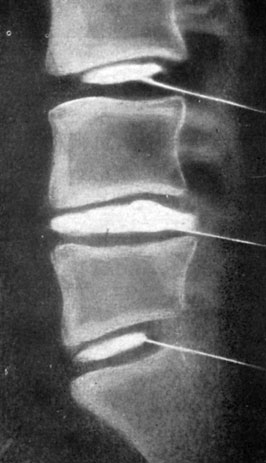
Рис. 167. Дискограмма больного С. Выраженные дегенеративные изменения с чрессвязочным разрывом и задним грыжевым выпячиванием диска L4-5
14/IV 1965 г. операция дискэктомии с передним "окончатым" споидилодезом L4-5 (внебрюшинным доступом). Гистология препарата: дегенеративно-некротические изменения пульпозного ядра и фиброзного кольца. Послеоперационный период протекал гладко. Рана зажила первичным натяжением. На 35-й день после операции больной начал ходить, боли и статические расстройства полностью исчезли. На 48-й день после операции выписан в корсете, который через 11/2 месяца был сменен на съемный. При контрольной рентгенографии и томографии костный анкилоз констатирован через 5 месяцев после операции (рис. 168).
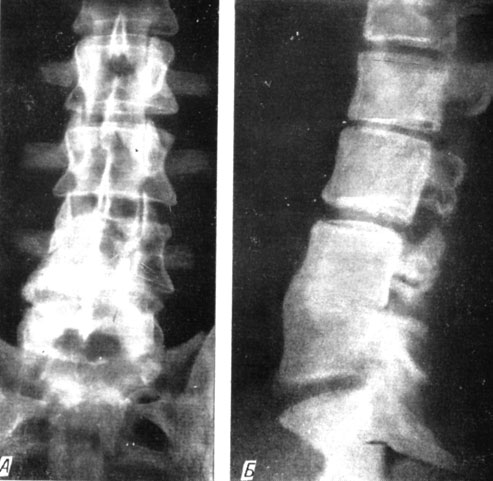
Рис. 168. Рентгенограмма больного С. через 5 месяцев после операции. Анкилоз на уровне L4-5. А - прямая проекция; Б - боковая проекция
Больной вышел на прежнюю работу уже через 21/2 месяца после операции. Динамическое наблюдение в течение 61/2 лет показало стойкость достигнутых результатов. Не всегда, однако, ранний выход на работу, связанную с тяжелым физическим трудом, проходит безнаказанно. У 8 таких больных мы наблюдали усиление болей. Некоторые больные, чувствуя себя вполне удовлетворительно, хотели выйти на работу раньше установленных нами сроков. При наличии у них анкилоза мы не возражали против этого, но непременным условием ставили временный переход на. более легкую работу.
Подавляющее большинство больных (210 человек) вернулись к трудовой деятельности в течение первого года после операции (из них 128 человек до истечения 6 месяцев). Нетрудоспособными больше года (максимальный срок 15 месяцев) были 28 человек. Из 142 человек, вернувшихся к прежней работе, 70 занимаются тяжелым физическим трудом. На более легкую работу перешли 112 (табл. 22). После выхода их на работу лишь 26 человек пользовались больничными листами (периодически) из-за не полного эффекта оперативного лечения. Из 68 больных, бывших до операции инвалидами II группы, к работе (в основном облегченной) приступили 58 человек. Трудоспособность не восстановлена у 16 больных (стойко), из них 5 человек до операции были инвалидами II группы. Таким образом, трудоспособность была восстановлена у 94% больных (у 89% стойко). Эти данные наряду с другими позволяют сделать вывод о высокой эффективности операции переднего спондилодеза.
Таблица 22
Восстановление трудоспособности у 270 больных после операции переднего спондилодеза
(В таблицу не включены данные о 7 больных, не приступивших к работе из-за малых сроков после операции и о 12 больных - пенсионерах, домашних хозяйках.)
| Трудоспособность | Характер работы до операции | |||
| легкий физический труд | тяжелый физический труд | инвалиды II группы | всего | |
| Вернулись к прежней работе | 64 | 70 | 8 | 142 |
| Перешли на более легкую работу | - | 62 | 50 | 112 |
| Нетрудоспособны | 2 | 4 | 10 | 16 |
| Итого | 66 | 136 | 68 | 270 |
Общие результаты оперативного лечения. При оценке результатов наших операций мы ориентировались на следующие показатели: 1) исчезновение болевого синдрома; 2) ликвидация статических и неврологических расстройств; 3) наличие анкилоза; 4) восстановление трудоспособности.
В табл. 23 приведены результаты хирургического лечения передним доступом больных с поясничным остеохондрозом.
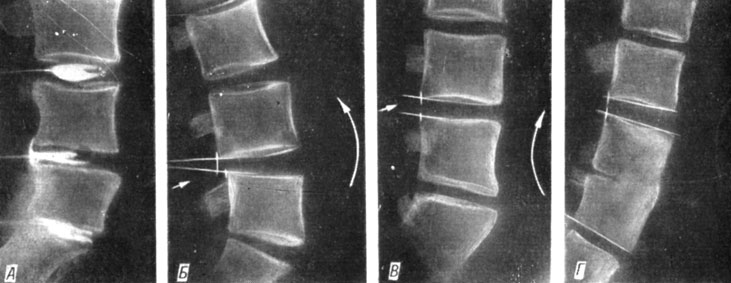
Рис. 169. Рентгенограмма больного Б. Подсвязочный разрыв диска L4-5 на дискограмме (А) с явлениями нестабильности на этом уровне, выявленными на функциональных снимках (Б и В); костный анкилоз через 7 месяцев после операции (Г)
В группу больных с хорошими результатами (полное и практическое выздоровление) вошли 232 человека. Это лица, которые полностью избавились от болей и статических расстройств. Незначительные неврологические симптомы у них сохранились, но не причиняют никаких расстройств. При опросе эти больные заявили, что чувствуют себя вполне здоровыми. Рентгенологически установлены костный анкилоз и исчезновение явления нестабильности (рис. 169). Работоспособность восстановлена у всех больных этой группы, но 46 человек из них переведены на облегченную работу, так как после больших физических усилий они чувствуют некоторую тяжесть в поясничной области, особенно усиливающуюся к концу рабочего дня.
Таблица 23
Общие исходы оперативного лечения 290 больных
| Результаты операции | Число больных | |
| абс. | % | |
| Хорошие (полное или практическое выздоровление) | 232 | 80 |
| Удовлетворительные (неполное выздоровление, улучшение) | 40 | 13,8 |
| Неудовлетворительные (отсутствие эффекта от операции) | 18 | 6,2 |
| Всего | 290 | 100 |
Удовлетворительные результаты (улучшение) достигнуты у 40 больных: 18 из них до операции были инвалидами. Все эти больные избавились от острой боли, однако у них остались признаки нестабильности позвоночника и неврологические симптомы, в том числе у 4 больных - парез стопы. У 32 больных этой группы наблюдались обострения, которые проходили под воздействием консервативной терапии. Костный анкилоз констатирован у 30, отсутствие его (на 15 сегментах) - у 10 больных. Трудоспособность восстановлена у всех больных этой группы, но выполняют они только легкую физическую работу.
При анализе причин неполного выздоровления мы отметили ряд ошибок, связанных с погрешностями в оперативной технике и послеоперационном ведении больных: удаление не всех пораженных дисков, образование неглубокого паза для трансплантата, слишком раннее вставание больных и др. Оставшаяся нестабильность позвоночника у этих больных объясняется несоблюдением перечисленных моментов. При необратимых изменениях в корешках рассчитывать на регресс неврологических симптомов, конечно, не приходится. Однако значительное уменьшение болей следует объяснить фактом стабилизации позвоночника и тем самым прекращением болезненной, патологической подвижности в пораженном сегменте. Динамическое наблюдение за больными этой группы показало некоторый сдвиг в сторону улучшения: через 3 - 4 года после операции обострения (редкие) наблюдались уже только у 24 больных.
У 16 человек из этой группы возникли симптомы остеохондроза другой локализации (шейный и грудной) при полном исчезновении болей в поясничном отделе. В литературе описаны случаи обострения шейного остеохондроза после оперативного лечения поясничного остеохондроза (независимо от доступа), хотя причина этого обострения остается неизвестной. Для уточнения этого вопроса больному с остеохондрозом независимо от локализации необходимо произвести рентгенографию всех отделов позвоночника. При выявлении распространенного остеохондроза показания к операции должны быть резко сужены.
Не исключено, однако, появление неблагоприятных биомеханических сдвигов на других уровнях позвоночника. В настоящее время в нашей клинике ведутся работы по изучению этих вопросов.
Неудовлетворительный результат (полное отсутствие эффекта от операции) признан у 17 больных. Несмотря на то что костный анкилоз наступил у всех больных этой группы, люмбоишиальгический болевой синдром совершенно не исчез, а имевший место до операции парез стопы у 4 больных остался. Сохраняются также выраженные симптомы натяжения корешков. Работоспособность у больных этой группы (за исключением двух человек) не восстановлена.
Отсутствие эффекта было выявлено вскоре после операции, особенно после подъема этих больных с постели. В дальнейшем симптомы заболевания не регрессировали. Один больной умер от послеоперационной паралитической непроходимости кишечника. У 14 больных неудачи объясняются диагностическими ошибками и вследствие этого - неправильными показаниями к операции переднего спондилодеза, поэтому эти причины не снижают практической ценности данной операции. Лишь у одной больной неудовлетворительный исход (нагноение забрюшинной гематомы) всецело объясняется нарушением операционной техники.
Таким образом, приведенные данные свидетельствуют о высокой эффективности операции тотальной дискэктомии с передним спондилодезом при тяжелых формах поясничного остеохондроза.
|
ПОИСК:
|
© MASSAGELIB.RU, 2001-2020
При использовании материалов сайта активная ссылка обязательна:
http://massagelib.ru/ 'Массаж. Учебные материалы для массажиста'
При использовании материалов сайта активная ссылка обязательна:
http://massagelib.ru/ 'Массаж. Учебные материалы для массажиста'