
4. Повторные операции при поясничном остеохондрозе
Истинным рецидивом после удаления грыжи диска задним доступом считается повторное появление грыжи на том же уровне. Согласно сборной статистике, частота таких рецидивов колеблется от 5 до 20%. Причиной истинных рецидивов является невозможность полного удаления всего пораженного диска этим доступом. Сторонники удаления (или выскабливания) грыжи диска полагают, что вполне достаточно убрать лишь дегенерированные части диска. В этом случае рассчитывают на получение фиброзного анкилоза между позвонками. На практике же мы нередко видим другую картину: продолжающаяся нагрузка на данный сегмент, в котором произошли значительные биомеханические сдвиги (потеря эластичности и упругости), ведет к прогрессированию дегенерации оставшихся неудаленных частей диска и нередко к повторным выпячиваниям (рис. 170). Мало того, изменение статики обусловливает остеохондроз соседних сегментов, чаще вышележащего. Иногда появляются грыжи в соседних с оперированным сегментом межпозвонковых пространствах. В связи с этим большой интерес представляет вопрос о повторных операциях после удаления грыжи диска. Следует отметить, что эта проблема вообще мало освещена как в отечественной, так и в зарубежной литературе.
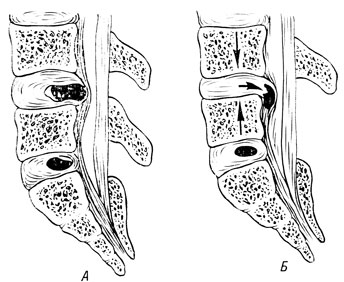
Рис. 170. Механизм рецидива грыжи диска после операции задним доступом (схема). А - до операции (грыжа диска L4-5); Б - после ламинэктомии (рецидив грыжи диска на этом же уровне)
К 1952 г. Törma собрал в литературе описание 151 случая повторных операций и подверг их анализу вместе со своими 62 операциями. По данным некоторых ученых (А. И. Арутюнов, М. К. Бротман, 1960), показатель частоты повторных операций колеблется от 5 до 10%. Понято, что это не все больные, нуждающиеся в повторной операции. По Hipp (1961), таких больных не меньше 15%.
Немалый интерес представляют находки при повторных операциях задним доступом. Так, Spurling (1955) из 21 повторно оперированного больного (5,5%) обнаружил истинный рецидив грыжи в том же межпозвонковом промежутке у 10 больных, разрывы на другом уровне - у 2 больных; у 9 больных имелись плотные рубцы с вовлечением корешков; 3 больным из этой же группы из-за сильнейших болей была произведена хордотомия. Hyndmann (1946) описал два случая истинного рецидива грыжи: в первом случае через 3 месяца после кю- ретажа грыжи слева развилась большая грыжа справа, которой не было при первой операции, во втором случае у больного произошло внезапное выпадение полностью секвестированного ядра через 6 лет после частичного кюретажа диска. Из 7 повторно оперированных больных Coldwell и Sheppard (1948) излечение после второй операции наступило лишь у 3 больных (через 26 месяцев), причем 2 больным была произведена задняя фиксация и одному больному - ризотомия. Raaf (1959) из 46 повторно оперированных обнаружил истинные рецидивы грыжи у 12, а на других уровнях - у 15 человек. У 19 больных грыжа не выявлена. Figna и Simonini (1968) у 19 повторно оперированных больных установили грыжевые выпячивания на других уровнях. В 1962 г. ассоциация ортопедов опубликовала результаты изучения отдаленных результатов со сроком наблюдения не менее 5 лет у двух групп больных, оперированных в различных учреждениях. У больных первой группы была удалена только задняя грыжа диска, а у больных другой группы, кроме удаления грыжи, произведена фиксация позвоночного сегмента (Young, 1962). При обследовании больных обеих групп оказалось, что из 256 больных первой группы 45 человек (17,6%) повторно оперированы. Из 118 больных второй группы 18 (15,2%) человек подверглись повторным операциям. Общие результаты комбинированных операций оказались на 20% лучшими, чем при удалении только грыжи. После рецидивах заболевания, особенно после повторных операций, шансы на успех все больше и больше уменьшаются.
Многие авторы отмечают большую частоту повторных операций после отрицательных эксплораций. Так, по данным Aitken (1952), таких больных было 30%, в то время как после удаления грыжи они составляли 21%. Cloward (1953, 1962) считает, что все дисковые операции нужно сочетать с первичной фиксацией. Из 113 больных повторно оперировано с рецидивами грыж диска 32 человека. Всем им произведена задняя фиксация по методу автора. Пожалуй, вряд ли найдется хирург, оперирующий на дисках, которому не пришлось бы столкнуться с повторными операциями.
Больные с неудовлетворительными результатами после операции всегда представляют сложную проблему: во-первых, хирургу необходимо решить, продолжать ли консервативную терапию, от которой больной уже отказывается из-за отсутствия эффекта; во-вторых, до настоящего времени нет четких показаний к повторным операциям. Неврологическая симптоматика в этих случаях довольно диффузная из-за спаечных процессов, арахноидитов и т. д. По той же причине и миелография дает нечеткую информацию (Harmon, 1959). Более достоверным методом, позволяющим установить уровень поражения, является дискография. Так, например, Grassberger и Seyss (1964) с помощью дискографии обнаружили рецидив у 3 больных через год и более после операции.
Еще сложнее вопрос о характере повторной операции. Дело не только в чисто технических затруднениях, связанных с обширными Рубцовыми спайками, особенно после неоднократных операций. При любых повторных операциях отмечается очень большой процент неудовлетворительных результатов. И все же хирурги вынуждены повторно идти задним доступом, когда предполагается наличие свободного дискового "секвестра" или имеется синдром сдавления конского хвоста. К счастью, последние два варианта встречаются не так часто.
Больной М., 47 лет, оперирован в нейрохирургическом отделении за 2 месяца до поступления в нашу клинику. Больной страдал поясничным остеохондрозом с выраженным радикулярным (правосторонним) синдромом в течение 10 лет. Во время операции (ламинэктомия) была обнаружена и удалена латеральная грыжа L4-5 и произведено выскабливание диска. С первых же дней радикулярный синдром полностью исчез. Через месяц после операции, когда больной уже передвигался, при попытке открыть холодильник он почувствовал редчайшую боль в пояснице с иррадиацией в обе ноги. Одновременно появились умеренные тазовые нарушения. Уменьшить боли удавалось только наркотиками.
При поступлении па основании клинико-рентгенологических данных был установлен диагноз рецидива грыжи диска на том же уровне со сдавлением корешков конского хвоста. При повторной операции (ревизия спинномозгового канала) нами был обнаружен и извлечен дисковый секвестр размером 1,5x1,5 см, находившийся в эпидуральном пространстве на уровне первичного вмешательства (L4-5). Послеоперационный период протекал гладко. Боли и неврологические расстройства быстро исчезли. При выписке остались небольшой сколиоз и явления нестабильности позвоночника. Больной носит корсет облегченного типа. Сроки наблюдения небольшие.
Особняком стоят повторные операции, проводимые передним доступом (дискэктомия и передний спондилодез).
О двух таких успешных операциях сообщает Ingebrigtsen (1963). Речь идет о 2 больных, ранее дважды оперированных задним доступом. После операции передним доступом с тотальной дискэктомией и передним межтеловым спондилодезом у них исчезли боли и значительно улучшилось общее состояние. Sijbrandij (1962) произвел передний спондилодез 9 больным, ранее оперированным до 5 раз (удаление грыжи диска, задняя фиксация и т. д.). У 5 больных наступило выздоровление, у 3 эффекта не отмечалось, один больной выбыл из-под контроля.
Удовлетворительные результаты после переднего спондилодеза получили также Lane и Moore (1948). Самым большим числом наблюдений (18 больных) располагает Harmon (1959, 1964). Все больные, о которых он говорит, были ранее оперированы задним доступом по 3 раза и больше. После операции дискэктомии и переднего спондилодеза хорошие и удовлетворительные результаты получены у всех больных, за исключением одного. По данным автора, сроки наступления анкилоза у этих больных увеличиваются в 2 раза независимо от ношения корсета.
Под нашим (совместно с Ю. Т. Кочетковым) наблюдением находилось 90 человек с рецидивами после операций, проведенных задним доступом. Большая часть этих больных была оперирована в различных нейрохирургических учреждениях. Следует оговориться, что "рецидив" мы понимаем в более широком клиническом смысле. Кроме постоянной люмбальгии и явлений нестабильности позвоночника, мы обязательно включаем сюда сильную ишиальгическую боль, не поддающуюся консервативному воздействию, а также другие неврологические, вегетативные и статические расстройства, приводящие к снижению или потере трудоспособности.
Среди наших больных мужчин было 61, женщин 29. Возраст больных - от 25 до 58 лет. Подавляющее большинство из них прежде занимались физическим трудом. Все больные были ранее оперированы задним доступом - ламинэктомией с предоперационным диагнозом грыжи диска. При этом в основном удалялось по 2 - 3 дужки. По характеру нейрохирургических вмешательств и обнаруженных находок операции распределялись следующим образом: удаление грыжи диска - у 37 человек, удаление грыжи диска и гипертрофированной желтой связки - у 9 человек, удаление грыжи диска и разъединение арахноидальных сращений - у 16 человек, удаление грыжи диска и ризотомия - у 3 человек, фораминотомия - у 4 человек, разъединение арахноидальных сращений - у 6 человек, иссечение гипертрофированной желтой связки - у 9 человек, ризотомия - у 2 человек, удаление свободных секвестров диска - у 2 человек, удаление костных фрагментов - у 2 человек.
В зависимости от уровня локализации грыжи дисков располагались: L2-3 - 2 раза, L3-4 - 9 раз, L4-5 - 39 раз и L5 - S1 - 16 раз1.
1(Одному больному удалены 2 грыжи дисков.)
Таким образом, грыжа диска была обнаружена и удалена у 72,3% больных. Отрицательные эксплорации имелись у 25 больных (27,7%).
Представленные данные в основном совпадают с данными литературы.
Из обследованных больных после операции задним доступом у 18 человек имелись те или иные осложнения, например парез нижней конечности у 6, расстройство функции тазовых органов у 5 человек. В литературе недостаточно освещен вопрос об осложнениях, связанных с частичной или полной утратой половой потенции. Подобное осложнение нами зафиксировано у 15 мужчин (до операции частичное снижение половой потенции было только у 2 больных). Большинство больных были оперированы более 4 лет назад до поступления на повторное оперативное лечение. Минимальные сроки после операции равнялись 2 годам. Эти сроки вполне достаточны, чтобы судить об отдаленных результатах.
Отсутствие эффекта уже в ближайший период после ламинэктомии отмечалось главным образом у больных, у которых грыжа диска на операции не была выявлена. У остальных больных начало рецидива болей и других проявлений остеохондроза (неврологические, особенно статические расстройства) развивались постепенно, обычно через год после операции.
Большинство больных связывали начало рецидива с нагрузкой, чаще незначительной.
Поясничные боли отмечены у всех больных, причем эти боли носили более локализованный характер, чем до операции. Корешковые боли с иррадиацией в нижнюю конечность сохранились у 72 больных (80%); у них же симптомы натяжения были резко положительными. Сильные обострения болей, приводящие большую часть больных к постельному режиму или стационарному лечению, наблюдались уже в течение первого года после операции. Консервативная терапия в стационарных условиях и санаторно-курортное лечение давали лишь временные ремиссии, а у 18 больных заболевание протекало без светлых промежутков. Больные, приступившие к работе, ежегодно пользовались больничными листами в среднем на протяжении 3 - 4 месяцев.
Нарушение чувствительности отсутствовало лишь у 6 больных. В основном эти нарушения выражались гипестезией и носили диффузный характер. Полная анестезия отмечена у 15 больных, чаще всего на отдельных участках стопы, и не всегда она совпадала с классическими схемами. Вообще же из-за вовлечения зон соседних корешков, которые увеличивались по сравнению с первоначальной операцией задним доступом, точное определение уровня пораженного диска по дерматому было возможным лишь у 34 больных (37,7%). У большей части этих больных по данному признаку были установлены поражения двух и более корешков (даже учитывая зоны перекрытия), в то время как на операции была обнаружена только одна грыжа. Истинные порезы дистальных отделов нижних конечностей наблюдались у 6 больных. Атрофия мышц спины, ягодичной области и ноги была у 73 больных.
Снижение ахиллова рефлекса установлено у 69 больных. Интересно, что почти также часто выявляли и нарушения коленного рефлекса. Эти данные отличаются от данных литературы и связаны, по нашему мнению, с прогрессированием остеохондроза вышележащих дисков.
Ишиальгический сколиоз (чаще гомолатеральный) констатирован у половины, а сглаживание поясничного лордоза - почти у всех больных. Большое беспокойство больным причиняли симптомы нестабильности позвоночника, выражающиеся в ограничении подвижности (в основном сгибания) и быстрой утомляемости спины. Некоторые больные были вынуждены принимать горизонтальное положение по нескольку раз в день. Часть из них при ходьбе пользовалась костылями или палкой. Анализ спинномозговой жидкости, проведенный у части больных, показал некоторое увеличение содержания белка в ликворе (до 1%), умеренный гиперальбуминоз и относительный цитоз по сравнению с данными, полученными до операции. У 16 больных пункция оказалась "сухой" из-за спаечного каудита. К моменту поступления в стационар у 56,6% больных была инвалидность II группы. Имеется много работ по изучению рентгенологической картины остеохондроза, но нет работ, излагающих особенности послеоперационных изменений в позвонках при неудачных исходах.
Наши исследования в этом направлении позволили у 46 больных обнаружить прогрессирующее уменьшение высоты межпозвонкового пространства в области удаленного диска (рис. 171). У 25 из них имело место уменьшение высоты соседних дисков.
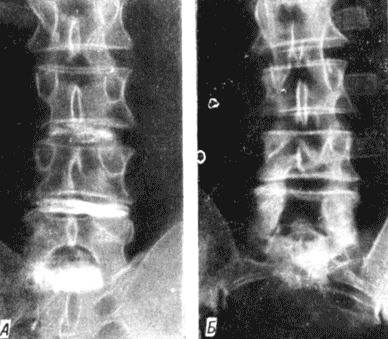
Рис. 171. Прогрессирование уменьшения высоты межпозвонковых промежутков. А - дискограмма больного С. до ламинэктомии; Б - рентгенограмма того же больного через 3 года после ламинэктомии и удаления грыжи диска L4-5
Спондилоартроз оставшихся суставных отростков и уплотнение пери- артикулярных мягких тканей (иногда до степени окостенения) установлены у 29 больных, при этом отмечено образование рубцово-хрящевых на- пластываний в основном на уровне культей дужек. Этих изменений до операции не было.
О краевых оссификациях мягких тканей после ламинэктомии сообщают Froning и Frohman (1968), И. К. Пенькова (1970).
Патологическая подвижность между телами позвонков типа псевдо- спондилолистеза была у 26 больных (рис. 172).
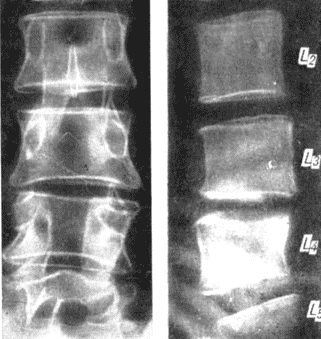
Рис. 172. Рентгенограмма больного М. Псевдоспондилолистез L4 после ламинэктомии L3 и L4
Мы не останавливаемся специально на таких признаках, как увеличение костных разрастаний типа остеофитов, прогрессирование склероза замыкательных пластинок. Но и приведенные данные достаточны для объяснения биомеханических нарушений и симптомов нестабильности позвоночника. В основном они зависят от прогрессирования остеохондроза на месте удаленного диска и в соседних сегментах, от нарушения целостности костной основы и связочного комплекса заднего отдела позвоночника и от травмирования суставных поверхностей во время операции.
На основании клинических и бесконтрастных рентгенологических исследований топический диагноз был установлен почти у половины больных.
Для уточнения патологии применялись контрастные рентгенологические исследования. Учитывая большой процент недостоверных данных миелографии после операции задним доступом, мы этот метод исследования не применяли. Произведенная у некоторых больных перидурография также дала сомнительные результаты. Лучшие результаты получены при дискографии. Техника поясничной дискографии описана в предыдущих разделах. Однако у больных после ламинэктомии ввиду отсутствия остистых отростков приходится предварительно вводить под кожу несколько небольших игл - "ориентиры". У некоторых больных из-за уплотнения периартикулярных тканей пункция диска на этом уровне может оказаться невозможной. Дискография произведена 40 больным; всего исследовано 116 дисков.
При анализе полученных данных удалось установить истинный рецидив грыжи на том же уровне, где ранее была произведена операция удаления грыжи задним доступом (21 больной). У 14 человек картина дополнительно сопровождалась разрывом заднего фиброзного кольца и связочного аппарата, так что контрастное вещество распространялось "в эпидуральном пространстве. У всех больных, за исключением 4 человек, на дискограмме были обнаружены начальные, а чаще выраженные дегенеративные изменения в выше и ниже расположенных дисках по отношению к оперированному, что говорило о прогрессировании остеохондроза при отсутствии стабилизации. Полученные данные дискографии оказались высоко достоверными и были подтверждены операционными находками и гистологическими исследованиями 74 удаленных дисков. Все 90 больных, ранее оперированных задним доступом, на том или ином этапе после операции проходили консервативное лечение в различных лечебных учреждениях Москвы и в нашей клинике. К сожалению, эффект от консервативного лечения у многих больных оказался недлительным (5 - 6 месяцев) и курс консервативного лечения приходилось повторять. В дальнейшем 30 человек подверглись повторной операции - переднему спондилодезу с дискэктомией.
Показаниями к повторной операции явились частые и тяжело протекающие обострения с выраженным люмбоишиальгическим синдромом, прогрессирование неврологических и статических расстройств. При показаниях к оперативному лечению учитывались время, прошедшее после операции (обычно не меньше года), и неэффективность консервативного лечения. Наличие рентгенологического подтверждения прогрессирования остеохондроза было обязательным.
Передний спондилодез на уровне L5 - S1 проводился чаще всего по методике В. Д. Чаклина, а на остальных уровнях - по методике Юмашева и Фурмана. Всего удалено дисков и артродезировано 74 межпозвонковых промежутка: по одному диску - у 2 больных, по 2 диска - у 14, по 3 - у 12 и по 4 диска - у 2 больных.
Техника операции и послеоперационное ведение были такими же, как у больных, оперированных впервые. Во время операции у всех больных обращала на себя внимание выраженная расшатанность пораженных сегментов и дегенерация по меньшей мере двух дисков. По-видимому, рецидивы заболевания неминуемо ведут к распространению остеохондроза на смежные сегменты вследствие нестабильности позвоночника. Гистологическое исследование удаленных дисков указывало на резкие дегенеративные изменения вплоть до некротических процессов. В связи с обширной зоной стабилизации постельный режим продливался до 45 дней. Из встретившихся осложнений у 2 больных отмечен тромбофлебит нижней конечности и нарез кишечника. Оба осложнения закончились благополучно.
После операции переднего спондилодеза отмечалось заметное уменьшение или полное исчезновение люмбоишиальгического синдрома.
Представляет интерес восстановление чувствительности у 20 больных. Эти данные согласуются с публикациями Harmon (1964) и других авторов и еще раз подтверждают возможность разгрузки нервного корешка после тотальной дискэктомии, выполненной передним доступом. По-видимому, чувствительность не восстанавливается лишь при необратимых изменениях корешка.
Рефлексы восстанавливались медленнее, а парез стопы, который был зарегистрирован до операции у 3 больных, не ликвидировался.
У всех больных до операции имелись те или иные вегетативные расстройства нижних конечностей (цианоз, нарушение потоотделения, зябкость, спазмы, снижение осцилляторного индекса). Осциллографические исследования, проведенные до и после операции в динамике, выявили повышение осцилляторных показателей до нормы (обычно через 8 - 10 месяцев после операции).
Наряду с исчезновением болей у большинства больных регрессировали статические расстройства.
Больной Ц., 42 лет, страдает пояснично-крестцовым радикулитом с 1945 г. Длительные ремиссии после консервативного лечения отмечались до 1954 г. После поднятия большой тяжести появились типичные приступы люмбаго с иррадиацией болей в правую ногу. Обострения участились до 8 - 10 раз в год. Неоднократное стационарное лечение давало лишь кратковременное улучшение.
В 1964 г. появились нарушения чувствительности и расстройства мочеиспускания. В декабре 1964 г. в нейрохирургическом отделении городской клинической больницы № 67 Москвы произведена операция лиминэктомии L3, L4 и L5 с удалением грыжи диска L4-5 (без выскабливания). После операции сохранились незначительные боли в пояснице, онемение и снижение чувствительности в правой ноге. С конца 1966 г. боли в пояснице резко усилились (с иррадиацией по задне-наружной поверхности правого бедра). Прогрессировали симптомы нестабильности позвоночника. Даже при небольшой физической нагрузке, ходьбе дольше 20 - 30 минут, перемене погоды и т. п. резко усиливались боли на длительное время. Появились трофические расстройства в правой стопе и голени. Двукратное стационарное лечение (в том числе вытяжение и бальнеотерапия) оказалось неэффективным. Из-за сильных болей больной страдает бессонницей. Инвалид II группы.
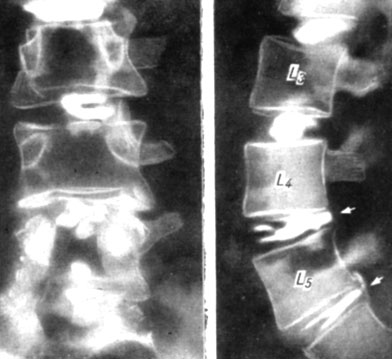
Рис. 173. Дискограмма больного Ц. через 21/2 года после ламинэктомии и удаления грыжи диска L4-5. Рецидив грыжи диска L4-5; грыжа диска L5 - S1; нормальные диски L2-3 и L3-4
В нашу клинику поступил в сентябре 1967 г. с указанными жалобами. Объективно: скованность походки и почти полное отсутствие движения в поясничном отделе позвоночника. Вынужденное положение в кровати (на корточках). Локальная болезненность в области послеоперационного рубца; перкуссия в этой области вызывает иррадиирующие боли в правую ногу "как электрическим током". Положительные симптомы натяжения. Отсутствие коленного, ахиллова и подошвенного рефлексов справа. Гипестезия по зоне L5 - S1 корешков. На дискограммах обнаружены выраженные дегенеративные изменения и задние грыжи дисков L4-5 и L5 - S1 (рис. 173). 6/Х 1967 г. операция: дискэктомия с передним спондилодезом L4-5 и L5 - S1.
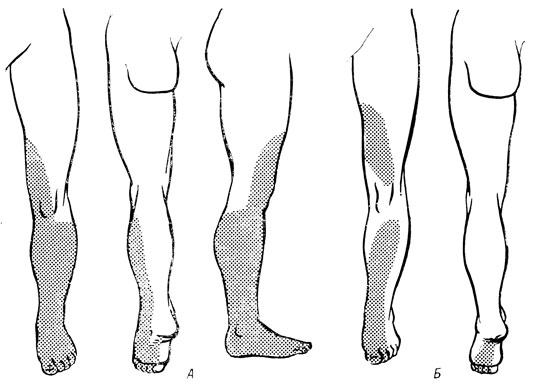
Рис. 174. Динамика чувствительных растройств. А - гипестезия в зоне корешков L5 и S1; Б - через 10 месяцев после переднего спондилодеза
К моменту выписки боли и большая часть расстройств чувствительности исчезли. При осмотре через 10 месяцев после операции симптомы нестабильности позвоночника отсутствовали и чувствительность значительно восстановилась (рис. 174). Выполняет прежнюю работу - прессовщик. Жалоб не предъявляет.
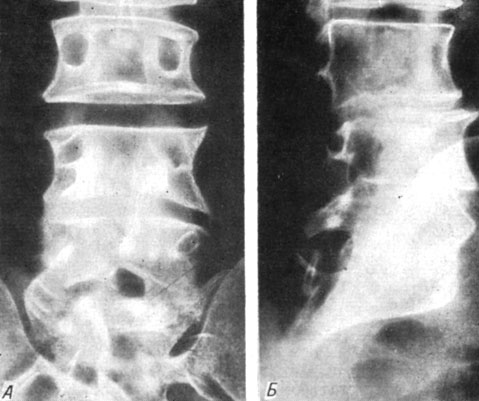
Рис. 175. Спондилограмма больного Ц. в задней (А) и боковой (Б) проекциях через 10 месяцев после 'окончатого' спондилодеза на уровне L4-5 и L5 - S1. Анкилоз
К этому же времени на рентгенограммах установлен анкилоз (рис. 175). На осциллограммах четко выявляется восстановление сосудистого тонуса нижней конечности (рис. 176).
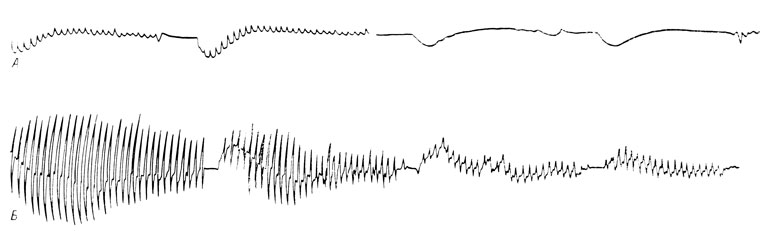
Рис. 176. Осцилограммы голеней и стоп больного Ц. А - через 21/2 года после ламинэктомии; Б - через 8 месяцев после переднего спондилодеза
Наблюдение в течение 4 лет показало стойкость достигнутых результатов.
Сроки наблюдения над 30 повторно оперированными больными составили от 11/2 до 5 лет.
Хорошие результаты (полное или практическое выздоровление) установлены у 18 больных, удовлетворительные результаты (улучшение) - у 10 больных и неудовлетворительный результат - у 2 больных.
Больной К., 54 лет. В 1955 г. после сильного и длительного охлаждения появились боли в пояснице, со временем усиливающиеся и резко обостряющиеся при любого физическом напряжении.
По поводу пояснично-крестцового радикулита неоднократно лечился амбулаторно и в стационаре, однако обострения регулярно повторялись 3 - 4 раза в год. Лишь 9 лет спустя в 1964 г. была диагностирована грыжа диска L4-5. В феврале 1965 г. в Больнице имени Боткина произведена операция - ламинэктомия L4 и L5 с удалением грыжи диска L4-5.
Непосредственный результат был удовлетворительным, но через 3 - 4 месяца после операции вновь появились боли в пояснице, которые вскоре стали иррадиировать в левую ногу. Прогрессировала усталость мышц спины, и появилась гипестезия по зонам корешков L4, L5 И S1 слева. Больной был переведен на инвалидность II группы.
В клинику поступил в июне 1966 г. с жалобами на постоянные сильные иррадиирующие боли, усталость и онемение в пояснице, усиливающиеся после физической нагрузки, онемение и периодические судороги в левой ноге, снижение болевой и тактильной чувствительности в левой ноге от ягодицы и паховой складки до пальцев стопы.
Объективно: гомолатеральный сколиоз, выпрямление лордоза и скованность походки. Движения в поясничном отделе ограничены (особенно конечная фаза), сопровождаются иррадиирующими болями в левую ногу). Такие же ощущения вызывает нагрузка по оси позвоночника и чрезбрюшинная пальпация нижнепоясничных дисков. Симптомы натяжения резко положительны. Атрофия мышц левой голени (на 3,5 см меньше правой по окружности); ягодичные мышцы слева дряблые. Значительное ослабление силы мышц левой стопы. Снижение болевой чувствительности в зонах дерматома L3, L4 и L5 и полное отсутствие тактильной чувствительности в зоне L4 слева.
На дискограмме (рис. 177) выраженные дегенеративные изменения с разрывами дисков и задними грыжевыми выпячиваниями на уровнях L2-3, L3-4 и L5 - S1 (и истинный рецидив грыжи на уровне L4-5).
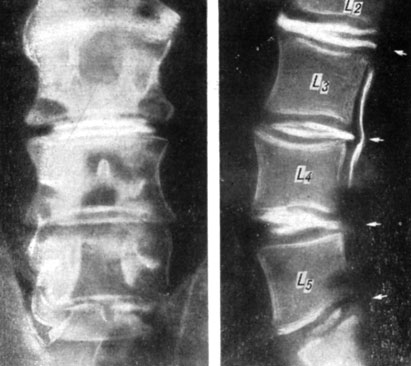
Рис. 177. Дискограмма больного К. через 11/2 года после ламинэктомии. Выраженная дегенерация четырех нижнепоясничных дисков с разрывами и задними грыжевыми выпячиваниями (рецидив грыжи диска L4-5)
Учитывая наличие истинного рецидива грыжи и прогрессирование процесса на других уровнях, а также неэффективность консервативной терапии, 21/II 1967 г. больному произведена операция - дискэктомия с передним "окончатым" спондилодезом на уровне L2-3, L3-4, L4-5 И L5 - S1. Через 2 дня после операции болевая и тактильная чувствительность на левой ноге несколько улучшились, а через 2 недели почти полностью восстановились (рис. 178). Через 2 месяца после операции на томограммах определяется перестройка костных трансплантатов, последние не смещены. К этому времени больной был выписан в гипсовом корсете. В связи с полным исчезновением болей спустя неделю после выписки больной самовольно снял корсет и с тех пор им не пользуется. Через 31/2 месяца после операции он выполнял всю домашнюю работу и большую часть работы на приусадебном участке. К основной работе (электросварщик) приступил через 10 месяцев. Анкилоз зарегистрирован через год после операции (рис. 179). При обследовании через 41/2 года жалоб не предъявляет.
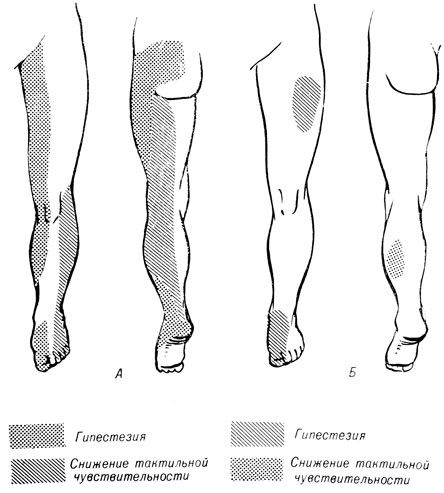
Рис. 178. Регресс чувствительных расстройств у больного К. А - до операции переднего 'окончатого' спондилодеза; Б - через 2 недели после операции
При анализе отдаленных результатов выявлено, что 4 больных вскоре после выписки из клиники самостоятельно сняли корсеты, однако, несмотря на раннюю активизацию и отсутствие фиксации, у них также отмечен хороший отдаленный результат.
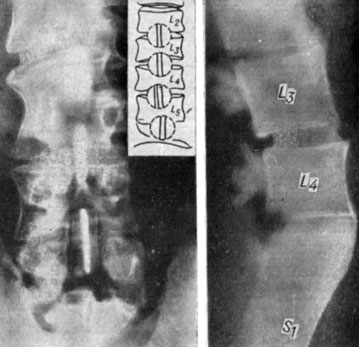
Рис. 179. Спондилограмма больного К. через год после переднего 'окончатого' спондилодеза L2-3, L3-4, L4-5 и L5 - S1. Анкилоз
К группе больных с удовлетворительными результатами (улучшение) отнесено 10 человек. Хотя все они избавились от острой боли и приступили к работе (из них 6 человек работают по прежней специальности, а 4 человека перешли на облегченную работу), однако остаются тупые поясничные боли, а у 4 человек - радикулярные боли. У 5 больных этой группы констатировано обострение не выявленного ранее шейного остеохондроза. Возможно, это связано с изменением статики. У одного больного причиной неполного выздоровления явилась наша тактическая ошибка: операция была произведена на одном диске при поражении двух дисков.
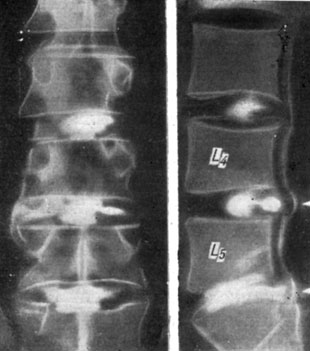
Рис. 180. Дискограмма больного В. через 11/2 года после ламинэктомии (отрицательная эксплорация). Выраженная дегенерация с задними грыжевыми выпячиваниями L4-5 и L5 - S1; диск L3-4 нормальный
Больной В., 37 лет, шофер, заболел остро в 1948 г. в момент поднятия железнодорожного рельса. Хроническая люмбальгия с редкими обострениями в течение 10 лет. Переведен на более легкую работу, но связанную с неудобным положением туловища. В 1958 г. после переохлаждения (работа в холодной воде) возобновились поясничные боли уже с иррадиацией в левую ногу. Несколько раз лечился по поводу почечной колики, однако тщательное обследование в условиях урологической клиники позволило полностью отвергнуть диагноз почечнокаменной болезни. В 1963 г. поступил в Московский областной научно-исследовательский институт имени М. Ф. Владимирского (МОНИКИ), где был диагностирован поясничный остеохондроз, вторичный менингорадикулит и заподозрена грыжа диска. В июне того же года произведена операция ламинэктомии L2, L3 и L4, ревизия субдурального пространства и фораминэктомия L2 и L4. Грыжи диска не было обнаружено. Отсутствие эффекта выявилось сразу после операции. Больной не мог даже самостоятельно одеться. Переведен на инвалидность II группы и оформлен на работу сторожем. После операции страдает импотенцией. В декабре 1964 г. поступил в клинику с выраженными статическими и неврологическими расстройствами, а также с явлениями спондилоартроза. На диcкограммах дегенерация дисков в виде фрагментации с задними грыжевыми выпячиваниями на уровне L4-5 и L5 - S1 (более выражена на уровне L4-5) (рис. 180).
30/XII 1964 г. произведена операция - дискэктомия с передним "окончатым" спондилодезом L4_5. Через 2 месяца выписан в удовлетворительном состоянии. Люмбоишиальгический синдром значительно уменьшился, но полностью не ликвидирован. Хотя анкилоз наступил через 6 месяцев, однако после снятия корсета возобновились признаки нестабильности позвоночника.
Через год после операции приступил к облегченной работе (в автопарке). Жалуется на усталость мышц спины и боли в пояснице при подъеме тяжести больше 15 кг и при однообразном положении тела дольше 2 часов. Симптомы натяжения положительные. Остается гипестезия в зоне корешка S1. Половые расстройства также не ликвидированы.
Наблюдение за больным в течение 7 лет подтвердило неполное выздоровление.
Неудовлетворительный результат (отсутствие эффекта от операции) констатирован у 2 больных. Причиной неудовлетворительного исхода оперативного лечения была ошибка в показании к переднему спондилодезу. Рентгенологические данные через 3 года после ламинэктомии указывали на истинный рецидив грыжи диска на уровне L4-5 и появление нового грыжевого выпячивания на уровне L5 - S1. Однако недооценка клинических данных, указывающих на наличие арахноидита (двусторонняя симптоматика, диффузность неврологических симптомов, "сухая" пункция, характер болевого синдрома и т. д.), привела к ошибке. Этих больных, безусловно, следовало повторно оперировать задним доступом для разъединения арахноидальных сращений и удаления грыжи дисков с одномоментной задней стабилизацией.
Таким образом, тотальная дискэктомия с передним спондилодезом, произведенная 30 больным, оперированным ранее задним доступом, не дала положительного результата лишь у двух больных. У 10 больных было достигнуто значительное улучшение, а у 18 больных - практическое выздоровление. Эти данные свидетельствуют о том, что при соответствующих показаниях (прогрессирование остеохондроза, явления нестабильности позвоночника и рецидив грыжи диска) повторная операция должна проводиться передним доступом. Противопоказаниями к переднему спондилодезу у этих больных являются мигрирующий (свободный) пролапс диска в спинномозговом канале и арахноидит.
В литературе почти не освещен вопрос о повторных операциях при рецидивах после переднего спондилодеза. Из 290 первично оперированных нами больных с поясничным остеохондрозом неудовлетворительный результат констатирован у 18 больных. Повторному оперативному вмешательству (задним доступом) подверглись 4 больных (1,4%). Во всех случаях причиной неудовлетворительных исходов являлось неправильное показание к переднему спондилодезу из-за ошибочной диагностики (арахноидит и мигрирующий пролапс диска в спинномозговом канале). После повторной операции (ламинэктомия) наступило улучшение.
|
ПОИСК:
|
© MASSAGELIB.RU, 2001-2020
При использовании материалов сайта активная ссылка обязательна:
http://massagelib.ru/ 'Массаж. Учебные материалы для массажиста'
При использовании материалов сайта активная ссылка обязательна:
http://massagelib.ru/ 'Массаж. Учебные материалы для массажиста'