
2. Операции, проводимые задним доступом, при грудном остеохондрозе
В литературе, посвященной остеохондрозу, имеются различные мнения о показаниях к операции задним доступом при грудном остеохондрозе. Я. Л. Цивьян (1966) считает, что оперативное вмешательство при грудном остеохондрозе даже при наличии задней грыжи, сдавливающей спинной мозг, должно производиться передним доступом. В то же время И. М. Иргер (1965), исходя из чисто нейрохирургических соображений высказывается за ламинэктомию не только при компрессии спинного мозга, но и при компрессии только корешка. Число оперированных больных у всех авторов весьма небольшое, что объясняется редкостью локализации грыжи диска в грудном отделе. Прослеживая отдаленные результаты у оперированных нами различными методами 32 больных с грудным остеохондрозом, мы пришли к выводу, что операция задним доступом (ламинэктомия) показана только при торакальной миелопатии, вызванной задней грыжей, сдавливающей спинной мозг (или последнего с корешком).
Техника операции. Для обезболивания применяют эндотрахеальный наркоз. При срединных грыжах больного укладывают на правый бок, при парамедиальных грыжах - на здоровый бок. Обязательно контрольная рентгенография с маркировкой соответствующего остистого отростка. Линейный разрез кожи и подкожной клетчатки производят по линии остистых отростков. Конец разреза должен быть выше и ниже на один позвонок от области предполагаемой ламинэктомии. После продольного рассечения фасции по обеим сторонам от остистых отростков с помощью широкого распатора поднадкостнично скелетируют остистые отростки и дужки до области суставных отростков. Гемостаз осуществляют тугой тампонадой марлевыми тампонами, смоченными горячим физиологическим раствором. Ножницами разрезают межостистые связки, а остистые отростки перекусывают у основания костными щипцами. После введения ранорасширителя окончательно скелетируют дужки и тупфером обнажают желтые связки.
Во избежание травмы спинного мозга при дальнейших манипуляциях в грудном отделе нельзя ограничиваться гемиламинэктомией. Мало того, ламинэктомия должна захватить 3 - 4 дужки. Особенно осторожно и медленно удаляют дужки (от середины и продолжая в стороны до медиальной границы суставных отростков) заведением под них тонких бранш кусачек. При этом важно не оказывать давления на твердую мозговую оболочку и спинной мозг, так как это может вызвать необратимые нарушения его функции. Эпидуральную клетчатку рассекают по средней линии и отодвигают в стороны. Нельзя применять перекись водорода для остановки кровотечения из эпидуральных вен (опасность воздушной эмболии). При компрессии спинного мозга твердая мозговая оболочка обычно не пульсирует. Экстрадуральное удаление грыжи диска в грудном отделе затруднительно. Кроме того, всегда необходима ревизия спинного мозга для исключения опухоли. Твердую мозговую оболочку разрезают послойно по средней линии (под защитой введенного желобоватого зонда), не доходя 1 см до неудаленных дужек, прошивают по краям и берут на лигатуры. Паутинную оболочку вскрывают тонкими ножницами. При надобности проверяют проходимость подпаутинного пространства с помощью зонда.
Ревизия передних отделов позвоночного канала возможна после осторожного отодвигания спинного мозга в сторону шпателем. Для этого необходимо предварительное одностороннее (реже двустороннее) пересечение зубовидных связок на 2 - 3 уровнях. Над грыжевым выпячиванием рассекают твердую мозговую оболочку и продольную связку. Дегенерированные фрагменты диска извлекают острой ложечкой. В случаях кальцинированных небольших и очень трудно удаляемых грыж, по мнению И. М. Иргера (1965), не следует рисковать нанесением травмы мозгу, а нужно ограничиться двусторонним пересечением зубовидных связок. Твердую мозговую оболочку зашивают только по задней поверхности непрерывным капроновым швом. При обширных ламинэктомиях операцию необходимо заканчивать костнопластической фиксацией позвоночника двумя кортикальными трансплантатами. Последние укладывают с обеих сторон между освеженными остистыми отростками и дужками на один сегмент выше и ниже уровня ламинэктомии и фиксируют к ним капроновыми или лавсановыми нитями и мышечным массивом. Рану послойно зашивают наглухо с оставлением в ее нижнем углу на сутки резинового выпускника.
Послеоперационный период ведут так же, как при вмешательствах на поясничном отделе позвоночника. По описанной методике нами оперировано 2 больных с клиникой торакальной миелопатии, обусловленной задними грыжами дисков.
Больной Д., 38 лет, инженер, переведен в клинику из районной больницы, где находился в течение 2 месяцев по поводу травмы позвоночника. В феврале 1969 г., спускаясь с горы на лыжах, ударился о препятствие и почувствовал сильную боль в грудном и поясничном отделах позвоночника. На рентгенограммах был обнаружен перелом двух поперечных отростков поясничных позвонков. Боли в результате консервативного лечения уменьшились, однако постепенно стали нарастать слабость и онемение в ногах, больше слева, появились затруднения при мочеиспускании и снижение половой потенции. Передвигается с помощью костылей.
Объективно: гипотрофия мышц спины и бедер, умеренно выраженный правосторонний сколиоз. Болезненность при перкуссии остистых отростков Тh10 и Тh11. Нижний спастический парапарез и клонусы стоп, больше слева. Двусторонняя гипестезия с уровня Th10. Симптом Ласега слабоположительный. Рентгенологически выявлены умеренное снижение высоты межпозвонковых пространств Тh10-11 и Th11-12, консолидированный перелом поперечных отростков L2 и L3. На миелограммах - дефект наполнения на уровне Th10 - Тh11. Люмбальная пункция: частичный блок, цитоз 7, белок 0,39‰.
23/IV 1969 г. операция - ламинэктомия Th9 - Тh11 с трансдуральным подходом. Спинной мозг не пульсирует. Рассечены три пары зубовидных связок. На уровне межпозвонкового диска Тh10-11 обнаружена и удалена срединная грыжа размером lxl см мягкой консистенции. Рана послойно зашита наглухо. Послеоперационный период протекал без осложнений. Неврологические расстройства довольно быстро регрессировали. При повторном осмотре через 6 месяцев тазовые нарушения (за исключением половой функции) почти полностью исчезли. При ходьбе пользуется палочкой. К работе приступил через 9 месяцев после травмы.
У второго больного (с длительностью заболевания 2 года) была удалена парамедпальная грыжа диска на уровне Th11 - Th12. Неврологические нарушения регрессировали медленно, а частичный парез ноги оказался стойким. Переведен на облегченную работу. Неполное излечение, по-видимому, было обусловлено длительностью компрессии спинного мозга.
Hulme (1960) предложил способ удаления грыжи диска, минуя позвоночный канал. Этот способ является модификацией задне-наружного внеплеврального доступа Менарда (рис. 184). Из 6 больных, оперированных автором, у 4 человек наступило выздоровление.
Нами этот способ применен у одного больного с остеохондрозом и умеренно выраженными спинальными расстройствами на почве задне-боковой грыжи диска на уровне Тh8-9. Операция заключалась в следующем. В положении больного на левом боку под эндотрахеальным наркозом продольным разрезом по паравертебральной линии справа на 4 см кнаружи от остистых отростков Th7 - Th10 послойно вскрыты мягкие ткани. Длинные мышцы спины смещены кнутри. Обнажены концы ребер и поперечные отростки. Последние, а также VII - X ребра на протяжении 6 см поднадкостнично резецированы с последующей экзартикуляцией головок указанных ребер. Париетальная плевра и внутригрудинная фасция тупо отслоены от боковой поверхности позвоночника кпереди. Осуществлена контрольная рентгенография с введением иголки в диск Th8-9. Межпозвонковое отверстие прослежено по ходу межреберного нерва. Глазным скальпелем вскрыт диск Th8-9, и острой ложечкой произведено выскабливание дегенерированных частей его, главным образом по задне-боковой поверхности. Долотом сформирован продольный паз по боковой поверхности тел позвонков Th8 - Th9, куда плотно уложен кортикальный гомотрансплантат. Рана послойно зашита наглухо.
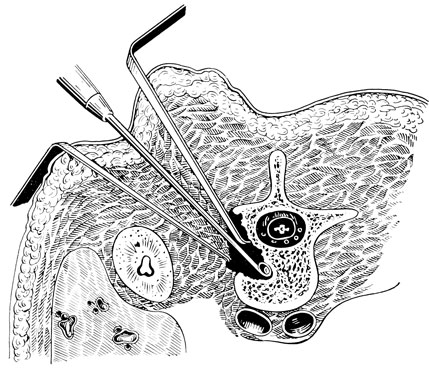
Рис. 184. Задне-наружный внеплевральный доступ к телам грудных позвонков по Менарду
После операции болевой и неврологические синдромы почти полностью исчезли. Работает по прежней специальности техником.
Результат у всех больных, оперированных задним доступом, оказался удовлетворительным. Исход оперативного вмешательства во многом зависит от ранней диагностики и обратимости процессов, наступивших из-за компрессии спинного мозга.
|
ПОИСК:
|
© MASSAGELIB.RU, 2001-2020
При использовании материалов сайта активная ссылка обязательна:
http://massagelib.ru/ 'Массаж. Учебные материалы для массажиста'
При использовании материалов сайта активная ссылка обязательна:
http://massagelib.ru/ 'Массаж. Учебные материалы для массажиста'