
VII. Распространенный остеохондроз
До последнего времени остеохондроз рассматривался как локальное дегенеративное поражение одного отдела позвоночника. Однако практика показывает, что нередко у одного и того же больного имеются выраженные клпнико-рентгенологические проявления остеохондроза двух, а иногда и всех его отделов. Такое сочетание получило название распространенного, или генерализованного, остеохондроза. Несмотря на очевидность этих фактов, вопросы, касающиеся распространенного остеохондроза, не являются предметом широкого обсуждения. В литературе имеются лишь упоминания о нем или можно обнаружить журнальные статьи. Нельзя сказать, что распространенный остеохондроз является казуистикой. Так, Т. Н. Бобровникова, Е. С. Заславский и Р. Я. Каменщикова (1971) из 667 больных с остеохондрозом позвоночника у 136 (20,4%) выявили неврологические проявления как поясничного, так и шейного остеохондроза. Такая локализация установлена у 31% больных, страдающих вибрационной болезнью (Э. А. Вайнштейн, 1971). По данным О. И. Хижняк (1971), грудной остеохондроз у 44% больных сочетался с шейным и у 21% - с поясничным остеохондрозом.
По нашим данным (совместно с Р. М. Меликовым), у 1/4 больных с остеохондрозом (24%) имелась распространенная его форма. Обследование и лечение 136 человек проходили в стационарных условиях. Из них было 70 мужчин и 66 женщин. В отличие от локального остеохондроза отмечен некоторый сдвиг в сторону старшей возрастной группы (80% больных были старше 45 лет) и более длительный анамнез заболевания (в среднем 5 лет).
Чаще всего поражаются два отдела, несущие наибольшую нагрузку, - поясничный и шейный. Нередки поражения шейно-грудного или пояснично-грудного отдела.
Данные о локализации процесса при распространенном остеохондрозе представлены ниже:
| Уровень поражения | Число больных |
| Поясничный + шейный | 74 |
| Грудной + шейный | 31 |
| Грудной + поясничный | 21 |
| Поясничный + грудной + шейный (так называемая генерализованная форма) | 9 |
У больных с распространенным остеохондрозом шейный отдел поражался наиболее часто (85%); поясничный - у 76% больных, а грудной - У 45%.
Больные с распространенной формой остеохондроза нередко направлялись с ошибочным диагнозом болезни Бехтерева.
К этиологическим моментам, приводящим к распространенному остеохондрозу, кроме перегрузки и травмы позвоночника (даже без нарушения костной основы), пожалуй, первостепенное значение имеет ревматоидный фактор. Дегенеративные изменения других суставов (атрозы) выявлены нами у 1/5 части этих больных.
Клиническая картина распространенного остеохондроза сводится к болевому синдрому, неврологическим, вегетативным и висцеральным расстройствам. Эти признаки имеют особенности для каждого отдела позвоночника и описаны в предыдущих разделах. Имеется две особенности, отмеченные также другими авторами (Frykholm, 1951; Д. Г. Герман, 1964; Т. И. Бобровникова, Е. С. Заславский, Р. Я. Каменщикова, 1971): во-первых, больше чем у половины наших больных (62%) симптомы шейного, поясничного и нередко грудного остеохондроза сформировались на одной и той же стороне; во-вторых, нарушение статики при поясничном остеохондрозе нередко приводит к компенсаторному гиперлордозу в шейном отделе с последующим развитием (или обострением) шейного остеохондроза. Такую последовательность мы наблюдали не только у больных, лечившихся консервативно, но и у 11 человек, оперированных на поясничном отделе как передним, так и задним доступом. К сожалению, этим больным до операции не производились рентгенограммы шейного отдела позвоночника, так как больные не предъявляли соответствующих жалоб. Поэтому вопрос о развитии шейного остеохондроза из-за наступивших вторичных статических нарушений, обусловленных оперативным вмешательством, также остается открытым.
Клиническая картина. Для распространенного остеохондроза характерно хроническое течение с обострениями и ремиссиями. Начинаясь с какого-то отдела (чаще поясничного), процесс постепенно переходит на другой отдел, но не обязательно на соседний. Вместе с тем, несмотря на распространенный характер поражения, больной чаще всего акцентуирует внимание на определенном сегменте, который больше всего его беспокоит. Каждому больному с данным заболеванием необходимо произвести рентгенографию всех отделов позвоночника. Рентгенодиагностика складывается из обычных признаков остеохондроза (уменьшение высоты диска, склероз замыкательных пластинок, остеофиты, статические изменения и др.) отдельных сегментов в различных отделах позвоночника. Следует отметить, что между клиническими проявлениями заболевания и обычной спондилографией нет постоянного параллелизма, поэтому, кроме функциональных исследований, в необходимых случаях (чаще когда ставится вопрос об операции) обычную спондилограмму дополняют контрастными методами исследования, при этом предпочтение отдают миелографии и перидурографип как более "широкодиапазонным".
Лечение распространенного остеохондроза в подавляющем большинстве случаев консервативное. Консервативная терапия должна быть адекватной для каждого отдела, комплексной с учетом фазы заболевания и по возможности одновременной для всех пораженных отделов. Последний принцип трудно выполним (например, проведение в один и тот же день вытяжения для шейного и поясничного отделов), но его несоблюдение ведет к значительному увеличению сроков нетрудоспособности.
В связи с распространенным характером заболевания средства общего воздействия играют не меньшую роль, чем ортопедические мероприятия. Благоприятные результаты получены от применения производных бутазолидина (бутамид по 0,1 г 4 раза в день) в сочетании с гормональными препаратами (дексаметазон по 1 мг 3 раза в день после еды). В стационарных условиях более длительно (до 30 - 40 дней) рекомендуются уродан (по 1 чайной ложке на полстакана воды 4 раза в день), витамины (группы В и РР), инъекции пчелиного или змеиного яда, плазмол (по 1 мл в день). Учитывая гидрофпльность дисков, мы рекомендуем дегидратационные средства (гипертонические растворы глюкозы, хлористого натрия внутривенно). Из группы анаболических гормонов показан нерабол в небольших дозировках (по 1 таблетке в день в течение 30 дней). Более обнадеживающими оказались инъекции румалона (по 1 мл подкожно, курс 25 инъекций). Широко показаны бальнеофизиотерапевтические процедуры (радоновые, сернистые или хвойно-соленые ванны) в чередовании с продольной гальванизацией пеллоидином или индуктотермией (курс 10 - 15 сеансов).
Одномоментный массаж всех пораженных отделов позвоночника не всегда возможен. Обычно массаж проводят последовательно: например в первый день поясничной области и нижних конечностей, а во второй день - шейно-грудного отдела и верхних конечностей. Новокаиновые блокады проводят с учетом заинтересованности того или иного отдела (предпочтительнее эпидуральные).
Особое внимание придается систематической лечебной гимнастике и подводному вытяжению (вертикальному) в сочетании с подводным массажем (15 сеансов). Часть больных с трудом переносит одновременное ношение разгрузочных корсетов и воротников (типа Шанца), поэтому их приходится назначать последовательно в зависимости от того отдела, который главенствует в клиническом отношении.
При поражении нижнегрудного и поясничного отделов позвоночника осуществляют вытяжение по наклонной или горизонтальной плоскости с постепенным ежедневным нарастанием, а затем убыванием груза от 10 до 20 кг (по 2 кг) в течение 3 - 4 часов каждый день. При одновременном поражении шейного и верхнегрудного отделов вытяжение чередуют с вертикальным (от 4 до 12 - 14 кг), также с постепенным нарастанием и убыванием через день по 10 - 15 минут.
Двойное вытяжение (шейного и поясничного с грудным) при распространенном остеохондрозе удобнее осуществлять с помощью вертикального подводного вытяжения. Для этой цели можно рекомендовать устройство конструкции Б. Д. Швеца, Я. П. Стародубцева, А. М. Сарана и В. Г. Зантковского (1970) (рис. 192).
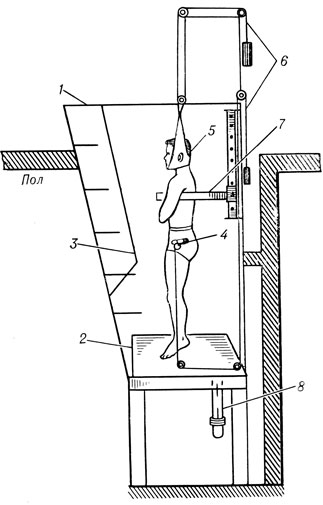
Рис. 192. Двойное вертикальное подводное вытяжение позвоночника под грузом (схема). 1 - корпус ванны; 2 - помост; 3 - лестница с перилами; 4 - тазовый пояс; 5 - петля Глиссона; 6 - система блоков с грузами; 7 - подлокотники; 8 - отток воды
Схема подводного вытяжения, применяемая нами при распространенном остеохондрозе, приведена в табл. 26.
При распространенном остеохондрозе особенно показано санаторно-курортное лечение (Пятигорск, Цхалтубо, Сочи, Хмельник).
Результаты консервативного лечения распространенного остеохондроза оказались худшими, чем локальных его проявлений. Средние сроки пребывания в стационаре составляли 6 недель. Значительное улучшение достигнуто лишь у 92 из 136 больных (68%), но и у этой группы больных ремиссии не всегда бывали длительными (обычно 4 - 5 месяцев) и курсы комплексной терапии (в том числе санаторно-курортное лечение) приходилось повторять. С незначительным улучшением выписалось 26 больных. В эту группу вошли больные, у которых удалось ликвидировать болевые и другие симптомы с одного отдела (например, поясничного), в то время как в других отделах они почти полностью сохранились. И, наконец, у 18 больных консервативное лечение было совершенно неэффективным.
Хирургическое лечение распространенного остеохондроза всегда представляет сложную задачу. Последняя обусловлена, во-первых, диффузным характером поражения и, во-вторых, отсутствием гарантии обострения со стороны сегмента, не подвергшегося оперативному вмешательству. Поэтому показания к операции (дискэктомия со спондилодезом, ламинэктомия) должны быть резко сужены. Операцию следует производить только на определенном отделе позвоночника при резком болевом синдроме и полной неэффективности настойчивой консервативной терапии.
Из 136 больных с распространенным остеохондрозом, находившихся на стационарном лечении, оперативному вмешательству подверглись 15 человек, из них на поясничном отделе - 7 человек, на шейном - 6 человек и на грудном - 2 человека. Положительный результат достигнут у 10 больных. У 5 больных в последующем были обострения на уровне неоперированных сегментов; четверо из них пришлось оперировать повторно.
Таблица 26
Схема двойного подводного вертикального вытяжения при распространенном остеохондрозе
| День | Поясничный (или грудной) остеохондроз | Шейный остеохондроз | ||
| тракция за таз (кг) | время (минуты) | тракция за голову (кг) | время (минуты) | |
| 1-й | - | 10 | - | 5 |
| 2-й | 5 | 10 | 3 | 5 |
| 3-й | 10 | 15 | 4 | 6 |
| 4-й | 15 | 15 | 5 | 7 |
| 5-й | 20 | 15 | 6 | 8 |
| 6-й | 25 | 15 | 6 | 9 |
| 7-й | 30 | 20 | 7 | 10 |
| 8-й | 35 | 20 | 8 | 10 |
| 9-й | 40 | 20 | 7 | 10 |
| 10-й | 35 | 15 | 6 | 9 |
| 11-й | 30 | 15 | 6 | 8 |
| 12-й | 25 | 15 | 5 | 7 |
| 13-й | 20 | 15 | 4 | 6 |
| 14-й | 15 | 15 | 3 | 5 |
| 15-й | 10 | 15 | 3 | 5 |
Больной Н., 42 лет, токарь, в течение 14 лет лечился амбулаторно по поводу поясничного и шейного дискогенного радикулита. В детстве перенес ревматизм. В 1961 г. тяжелое обострение лимбоишиальгического синдрома во время физического усилия (передвинул шкаф с книгами). Выраженный болевой синдром удерживался 3 месяца. Больной перестал передвигаться. В нейрохирургическом отделении был поставлен диагноз грыжи диска. 6/IV 1962 г. произведена операция ламинэктомия и удаление грыжи L4-5. В течение 2 лет чувствовал себя практически здоровым. С 1964 г. возобновились частые обострения шейного остеохондроза по типу прострелов, корешкового синдрома и левостороннего плече-лопаточного периартрита. Кроме того, нарастали симптомы функциональной недостаточности поясничного отдела позвоночника.
Общее состояние при поступлении удовлетворительное. Со стороны внутренних органов патологических изменений не обнаружено. Походка скованная, пользуется палкой, разгружающей правую ногу. Выраженный кифоз и умеренный правосторонний сколиоз поясничного отдела, дефанс поясничных мышц справа. Движения в этом отделе резко ограничены. Нагрузка по оси позвоночника усиливает боли в поясничном отделе. Больной постоянно пользуется разгрузочным корсетом, без которого не может сидеть. Симптом Ласега слева слабоположительный при угле 45°. Нарушений чувствительности (за исключением легкой парестезии по наружной поверхности правой голени) не выявлено. Положение головы вынужденное с наклоном влево. При повороте головы (сопровождающемся хрустом в шее), а также нагрузке на голову, наклоненную на правое плечо, усиливаются боли в левом надплечье с появлением парестезии по внутреннему краю предплечья, IV и V пальцев. Гипестезия в зоне С6 - С7. Болезненность точек Эрба и дефанс левой лестничной мышцы. Рефлекс с трехглавой мышцы снижен. Отведение левого плеча возможно до 40°. Сила мышц правой кисти 75 кг, левой 20 кг. Анализ ликвора: прозрачный, бесцветный, реакция Панди+ +, белок 0,33‰, цитоз - 0. Анализ крови и мочи без патологии. Артериальное давление 150/80 мм рт. ст.
На обзорных спондилограммах (рис. 193) в шейном отделе выявлены выпрямление лордоза и умеренный правосторонний сколиоз в нижнем отделе. Сужение межпозвонкового промежутка С5 - С6 и склероз замыкательных пластинок на этом уровне, симптом "скошенности" тела С5, передние остеофиты тел С5 и С6. На функциональных рентгенограммах ограничение объема сгибания и гиперэкстензионная сублюксация С4. В поясничном отделе незначительный левосторонний сколиоз и выпрямление лордоза, дефект остистых отростков и дужек после ламинэктомии L4 и L5, склероз замыкательных пластинок, передне-боковые остеофиты и сужение межпозвонковых пространств L4-5 И L5 - S1, спондилоартроз на этих же уровнях и псевдоспондилолистез L4-5 (на функциональных рентгенограммах). В грудном отделе позвоночника патологических изменений не обнаружено. Диагноз: распространенный остеохондроз с поражением поясничного и шейного отделов позвоночника.
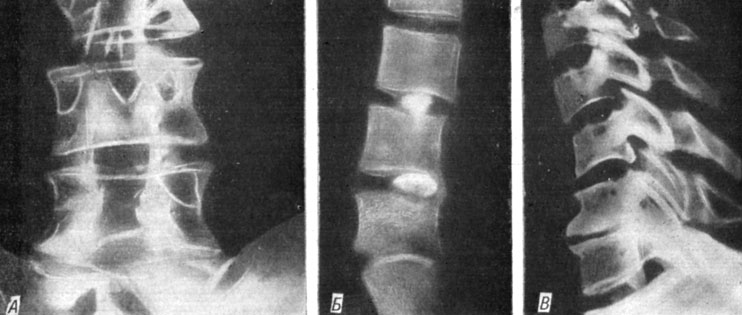
Рис. 193. Рентгенограммы больного Н. до операции передним доступом. А - дефект дужек и остистых отростков после ламинэктомии L4 и L5; Б - задние грыжевые выпячивания L4-5 и L5 - S1 на дискограмме; В - выраженный остеохондроз С5 - С6
Проведен курс консервативной терапии (в течение 6 недель): вытяжение шейного отдела, блокады паравертебральные и лестничной мышцы, массаж, лечебная гимнастика, бальнео- и физиотерапия и медикаментозное лечение. Объем движения в плечевом суставе почти полностью восстановился, значительно уменьшились интенсивность шейных прострелов и корешкового синдрома. Однако в связи с тем что болевой синдром и выраженная нестабильность в поясничном отделе позвоночника оставались, 21/XI 1964 г. произведены операция дискэктомия и передний "окончатый" спондилодез на уровне L4-5 и L5 - S1. Анкилоз наступил через 6 месяцев (рис. 194). Одновременно исчезли боли и признаки функциональной недостаточности поясничного отдела позвоночника.
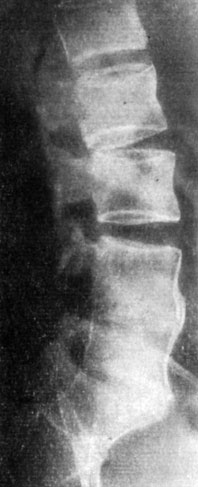
Рис. 194. Поясничная спондилограмма больного Н. через 6 месяцев после переднего 'окончатого' спондилодеза L4-5 и L5 - S1; анкилоз
Через год возникло повторное обострение шейного остеохондроза. Санаторно- курортное лечение (по одному месяцу ежегодно в течение 3 лет) и повторные госпитализации давали лишь временный эффект; ремиссии укорачивались. Лишь ношение жесткого (гипсового) ошейника приносило облегчение, поэтому повторно был поставлен вопрос об операции. 18/IX 1967 г. произведены операции дискэктомии и передний "окончатый" спондилодез С4-6. Через 4 месяца выявлен костный анкилоз (рис. 195).
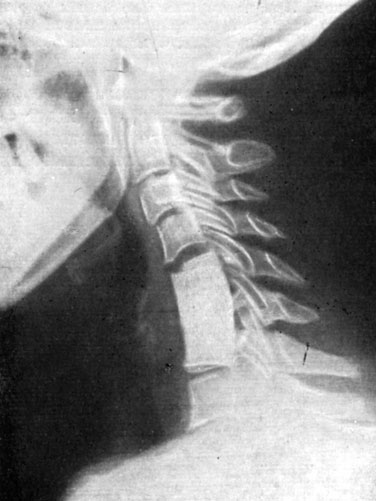
Рис. 195. Шейная спондилограмма больного Н. через 4 месяца после переднего 'окончатого' спондилодеза С4-5; анкилоз
Наблюдение в течение 31/2 лет показало практическое выздоровление. Обострения за это время не повторялись; фиксирующего корсета и ошейника больной не носит, работает по прежней специальности, постоянно занимается лечебной гимнастикой и плаванием. При повторных ежегодных осмотрах отмечаются стойкие участки парестезии по наружной поверхности правой голени и внутренней поверхности левого предплечья IV и V пальцев. Суммарный объем движения позвоночника вполне удовлетворительный.
Проблемы распространенного остеохондроза, главным образом этиология и рациональное лечение, еще ждут своего решения. Необходимы совместные усилия разных специалистов (в том числе иммунологов, биохимиков, ревматологов) для дальнейшего изучения этой проблемы.
|
ПОИСК:
|
© MASSAGELIB.RU, 2001-2020
При использовании материалов сайта активная ссылка обязательна:
http://massagelib.ru/ 'Массаж. Учебные материалы для массажиста'
При использовании материалов сайта активная ссылка обязательна:
http://massagelib.ru/ 'Массаж. Учебные материалы для массажиста'