
В. Плечевой эпикондилит
Как следует из изложенного выше, клинические проявления шейного остеохондроза часто обнаруживают известный "тропизм" в отношении области плечевого сустава и кисти, щадя среднюю - локтевую - часть руки. Особенности функциональных нагрузок, падающих на плечевой сустав и кисть человека, в какой-то степени могут объяснить подобную локализацию рефлекторных дистрофических изменений. Локтевой же сустав является "мало-стареющим" суставом (Г. Д. Рохлин, 1963).
Однако в ряде случаев у больных шейным остеохондрозом наблюдаются дистрофические и болевые явления в зоне надмыщелков плеча - картина эпикондилита (Bärtschi-Rochaix, 1953; Brunner, 1955; Reischauer, 1955; Morgenstern, 1955; Sprung, 1956; Mumenthaler, 1957; Mohig, 1959; Schneider, 1959; Я. Ю. Попелянский, 1960; А. И. Арутюнов и M. К. Бротман, 1960, и др.).
Подобные явления отмечались и в области шиловидного отростка луча - картина стилоидита. С последней формой мы встречались лишь в единичных наблюдениях; сравнительно редко встречается и внутренний плечевой эпикондилит. Наружный эпикондилит встречается часто.
Известно, что костные выступы в онтогенезе формируются под влиянием мышечных усилий вследствие окостенения ближайшего сухожилия или апоневроза (Б. А. Долго-Сабуров, 1930; В. С. Майкова-Строганова и Д. Г. Рохлин, 1957, и др.). Так как места прикрепления сухожилий к костным выступам кровоснабжаются скудно, микро- и макротравматизация вблизи надмыщелков ведет нередко к выраженным болевым и трофическим нарушениям. Внутренний надмыщелок плеча массивнее наружного; при шейном же остеохондрозе чаще страдает область наружного надмыщелка. Складывающиеся здесь отношения требуют дальнейшего изучения.
В области наружного надмыщелка плеча начинаются многие мышцы-разгибатели: длинный и короткий лучевой разгибатель кисти, локтевой разгибатель кисти. Согласно нашим наблюдениям, наиболее часто оказывается болезненной другая мышца, начинающаяся здесь же, - плече-лучевая. Эта мышца называется еще длинным супинатором кисти, так как она не только сгибает предплечье, но и супинирует его, когда рука находится в положении пронации.
Давно известна роль усиленных нагрузок на указанные мышцы, а также роль местных микро- и макротравм в возникновении плечевого эпикондилита. Англичане назвали поражения этого рода "tennis elbow" - локтевым поражением теннисистов. Merlini (1930) указывал на частоту эпикондилитов у фехтовальщиков, писателей, виолончелистов, прачек. Чаще страдает правая рука в связи с большей нагрузкой при рывковых движениях и сильных напряжениях (травмируются места прикрепления связок и сухожилий к кости). Раздражается надкостница, возникают легкие разрывы ее с мелкоточечными кровоизлияниями. Впрочем, Dortheymer и Popesku (1959) указывали, что в местах прикрепления плече-лучевой мышцы нет надкостницы и процесс не следует рассматривать как периостит.
При травматических вывихах в области надмыщелков плеча часто имеются не выявляемые рентгенографически отрывы небольших участков костной ткани (С. А. Рейнберг, 1934; Л. А. Кудрявцев, 1960). Merlini (1930) находил и рентгенологические изменения: разрастания надкостницы в области латерального надмыщелка, параоссальные обызвествления, краевую резорбцию кортикального слоя надмыщелка, исчезновение костных балок.
Так как при эпикондилитах речь идет о болевых феноменах, приуроченных не к дерматомам, а к склеротомам, попытки приурочивать их к поражению одного какого-либо корешка следует считать несостоятельными. По поводу таких ошибочных трактовок уместны те же критические замечания, которые были сделаны нами выше и в отношении взглядов об имеющейся якобы связи плече лопаточного периартрита с поражением корешка C5. По природе своей эти процессы являются рефлекторными и в их осуществлении играет важную роль вегетативная нервная система. Уже одно это последнее обстоятельство делает маловероятной связь нейродистрофического процесса с патологией одного лишь анимального нерва или дерматома. Хотя синдром плечо - кисть не включает картину эпикондилита, в практике нередко встречаются и случаи сочетания плече-лопаточного периартрита и эпикондилита плеча (А. Х. Штремель, 1941; М. О. Фридланд, 1954, и др.). Нередко сюда присоединяются дистрофические изменения и в других областях, что указывает на распространенный характер дистрофического процесса, отнюдь не связанного с территорией иннервации одного какого-либо корешка. Sturm (1956), подчеркивая роль вегетативной нервной системы в возникновении эпикондилита, рассматривает три формы этого процесса: а) первичную местную ирритативную форму - при местной травматизации с локальными нарушениями иннервации и обмена; б) первичную нейроирритативную форму - проецированные боли при шейно-позвоночных процессах, часто в сочетании с другими "цервикальными" синдромами; в) вторичную местную ирритативную форму, при которой даже после завершения невральных явлений местные нарушения развиваются как локальный процесс.
Клиническая картина наружного плечевого эпикондилита сравнительно бедна локальной симптоматикой. Основным симптомом считается болезненность надмыщелка. Исследуя в этом отношении наблюдаемых нами пациентов, мы убедились, что сам костный выступ надмыщелка (его вершина) обычно малоболезнен. Только глубокое ощупывание более дистально расположенного участка соответственно области прикрепления плече-лучевой мышцы к надмыщелку сопровождается резкой болезненностью. Плече-лучевая мышца бывает напряженной или, наоборот, гипотоничной и гипотрофичной.
Спонтанные боли мозжащие, нередко со жгучим оттенком, весьма интенсивны. Они усиливаются при рывковых движениях в локте или кисти, в особенности при сопротивлении пассивному сгибанию разогнутой кисти или супинации из положения крайней пронации (у лиц с внутренним эпикондилитом плеча боли усиливаются при сопротивлении пассивному разгибанию пальцев и кисти). М. А. Элкин (1963) подчеркивает, что пронация и супинация предплечья, легко и безболезненно совершаемые больным при согнутом предплечье, становятся болезненными при вытянутой руке.
Слабость мышц, связанная с болезненностью их, выявляется при следующих феноменах, характерных для эпикондилита.
Симптом Томсена: при попытке удержать сжатую в кулак кисть в положении тыльного сгибания кисть быстро опускается, переходя в. положение ладонного сгибания.
Симптом Велша: больному предлагают одновременно разгибать и супинировать оба предплечья, находящиеся на уровне подбородка в положении сгибания и пронации. При этом разгибание и пронация на больной стороне заметно отстают по сравнению со здоровой стороной.
Для эпикондилита также характерно снижение динамометрических показателей кисти. При всех этих пробах, а также при попытке отвести руку за поясницу боль в области надмыщелка усиливается,
В упорных случаях эпикондилита, если они связаны с травмой, необходимо дифференцировать заболевание с переломом надмыщелка плечевой кости. По существу в рентгенотрицательных случаях перелома надмыщелка диагноз перелома основывается на болевых ощущениях, возникающих при напряжении мышц, которые прикрепляются к надмыщелку (Л. А. Кудрявцева, 1960). Травматологи при этом учитывают и анамнестические сведения (падение на руку и пр.). Однако все эти признаки могут быть свойственны и эпикондилиту. Пожалуй, более важным симптомом перелома надмыщелка следует считать отечность мягких тканей в области сустава - признак, не характерный для эпикондилита.
В пользу эпикондилита говорит наличие и других признаков шейного остеохондроза, в том числе явлений выпадения в двигательной и чувствительной сферах. Сюда относится и гипальгезия па наружному или внутреннему краю кисти (корешки C5, C7 или C8). Подобного рода расстройства чувствительности, в частности по радиальному краю кисти, вовсе не указывают на обязательное поражение лучевого нерва у наружного надмыщелка плеча, как полагает А. З. Медведовский (1954). Такая гипальгезия, как мы убедились, нередко оказывается у больных эпикондилитом корешковым симптомом, она простирается и проксимальнее надмыщелка.
Из 300 обследованных нами больных лишь 17 жаловались на боли в области надмыщелков плеча. Таким образом, если судить лишь по чисто субъективным явлениям, эпикондилит в выраженной форме встречается при шейном остеохондрозе в 5,7%. Всего же болезненность места прикрепления плече-лучевой мышцы к наружному надмыщелку плеча обнаруживалась значительно чаще - у 118 человек (39%). Если учитывать и болезненность у обоих надмыщелков плеча (у 8 человек), то цифра окажется еще более высокой - 42%. Эти симптомы у 52 человек были отмечены на левой руке, у 68 - на правой, у 6 - с двух сторон с преобладанием слева или справа. Сочетание с болезненностью клювовидного отростка имелось у 73 больных, что указывает на общность механизмов нейродистрофических нарушений в периартикулярных тканях плечевого и локтевого суставов. Из 79 больных с выраженным синдромом плече-лопаточного периартрита область у наружного надмыщелка была болезненна у 41 человека (51,9%); из 64 больных с болезненностью места прикрепления дельтовидной мышцы к плечу эпикондилит отмечен у 36 (59,4%). Частым оказалось также сочетание эпикондилита с дистрофическими явлениями в местах прикрепления передней лестничной мышцы к ребру - у 83 человек.
Таким образом, эпикондилит у больных шейным остеохондрозом является частью широкого круга нейродистрофических явлений в местах прикрепления фиброзных тканей к костным выступам. Явления эти возникают под влиянием импульсов из патологически измененного позвоночника или из подвергшихся компрессии корешков. Формирование того или иного патологического синдрома обусловлено фоновым состоянием периферии, где была предуготована "почва" (в области надмыщелка, плечевого сустава или шеи). Эта предуготованность создается местными макро- и микротравмами, проприоцептивными импульсами при рывковых движениях и перенапряжении, а также возрастными дегенеративными изменениями периартикулярных тканей. Опыт спортивной медицины ("теннисный локоть", "эпикондилит фехтовальщиков" и пр.) показывает с несомненностью значение продолжительной местной травматизации, которая до поры до времени может протекать бессимптомно, пока в данном доминантном очаге не наступит "притягивание" патологических импульсов (по А. А. Ухтомскому) из сдавленного корешка или из измененных рецепторов позвоночника.
При обсуждении патогенеза плече-лопаточного периартрита мы уже касались рефлекторных механизмов тех контрактурных дистрофических явлений, которые возникают в местах прикрепления фиброзных тканей к костным выступам. Здесь встречаемся с той же патологической импульсацией и аналогичными отношениями с шейным остеохондрозом, но патологические импульсы направляются не к плечу, а к области локтевого сустава - к очагу местного перенапряжения или местных травм.
Неврологическая клиника давно уже накапливает подобные факты, показывающие роль давних (пусть бессимптомных) очагов в развитии патологического процесса. Н. М. Иценко (1954) описал больного, у которого в прошлом был преходящий парез перонеальных мышц после ушиба малоберцового нерва. Через 3 года этот парез неожиданно возобновился после ранения II пальца ноги. Б. Н. Маньковский и В. М. Слонимская (1953) описали больного, у которого миелит после гриппа развился точно на уровне старого ранения позвоночника. В другом наблюдении этих авторов основной очаг поражения при радикуло-менингомиелите оказался локализованным на уровне старой травмы остистого отростка позвонка. Согласно нашим наблюдениям, возникающие после антирабических прививок энцефаломиелиты нередко локализуются преимущественно в тех участках нервной системы, которые в прошлом были поражены каким-либо другим процессом (Я. Ю. Попелянский, 1957).
Б. Н. Маньковский и В. М. Слонимская подчеркивают частоту рефлекторных нарушений при ранении дистальных отделов конечностей или при панарициях. Дистальные отделы конечностей весьма богаты интеро-проприо- и экстероцепторами. Импульсация из рецепторов вызывает рефлекторные феномены, важные в возникновении патологического очага в нервной системе. Таким образом, теоретические положения, высказанные И. П. Павловым в его докладе "О трофической иннервации", нашли применение на практике при объяснении ряда клинических феноменов. Так или иначе, раз возникший в сегментарных аппаратах очаг поражения (органический или парабиотический) в последующем по механизмам следовых реакций становится ареной, на которой может развернуться процесс под влиянием "второго удара", по А. Д. Сперанскому (1935). Подобный механизм, видимо, обусловливает интеграцию патологических импульсов с места микротравматизации у наружного надмыщелка и импульсов из области измененных шейных позвонков и дисков. Центральные механизмы идентичны с теми, которые определяют патологию при плече-лопаточном периартрите; периферические же отличаются лишь местом раздражения интеро-, экстеро- и проприоцепторов: в одном случае вблизи плечевого сустава, в другом -вблизи локтевого.
Механизмы, определяющие область проявления синдрома шейного остеохондроза, нельзя себе представить во всех случаях столь прямолинейно, как могло бы показаться из вышеизложенного. Нельзя представить себе, что любое повреждение в области плеча у больного шейным остеохондрозом приведет к рефлекторному нейродистрофическому процессу в плече, повреждение в области груди - к нейродистрофическому процессу в области грудной клетки и пр. Так как в осуществлении описанных процессов важную роль играют симпатические образования шейной области, процессы эти развертываются соответственно по регионарному (а не сегментарному) типу, а именно в верхнем квадранте тела. На этом фоне разыгрываются и некоторые сегментарные механизмы. Как показали экспериментальные гистологические исследования Е. К. Плечковой (1961), через сегменты спинного мозга осуществляется не только распространение "обычных, нормальных функциональных импульсов" (стр. 228). По этим же путям распространяются и импульсы, определяющие дистрофические процессы*.
* (Важные материалы по сегментарным и несегментарным нервным аппаратам позвоночника были представлены в 1965 г. на Ереванской конференции нейрохирургов В. И. Зябловым и В. В. Ткачевым.)
О роли сегментарных рефлекторных механизмов в развитии рефлекторных дистрофических синдромов шейного остеохондроза можно судить по следующим фактам. У 20 из 300 наблюдаемых нами больных шейным остеохондрозом был обнаружен холецистит. Оказалось, что лишь у 2 из них синдром остеохондроза возник слева. У остальных же имелась исключительно правосторонняя симптоматика или преобладание болевого синдрома справа. Интересно напомнить, что еще в 1933 г. Л. Е. Ротенберг отмечал в единичных случаях плече-лопаточного периартрита одновременное усиление болей в желчном пузыре и плече. Для правильной трактовки указанных наблюдений следует упомянуть исследования Doran и Ratcliff (1954), Pollock и Davis (1935), которые, раздражая диафрагмальный нерв и иннервируемые им ткани, вызывали болевой синдром в дельтовидной области, которая также иннервируется из среднешейных сегментов. Рефлекторная дуга, таким образом, замыкается через цепь промежуточных невронов в сегментах C3-C5. Следовательно, у больных с нижнешейным остеохондрозом изменение функционального состояния нижнешейных сегментов в сочетании с импульсацией из желчного пузыря определяет развитие определенного синдрома.
Наши наблюдения были продолжены Б. Г. Петровым (1961), который к настоящему времени обследовал более 100 больных холециститом. Специальное изучение трофики, мышечного тонуса, электрической активности и лабильности нервно-мышечного аппарата в области правой руки и плечевого пояса выявило соответствующую патологию у 89 из 100 обследованных. В дельтовидной и трапециевидной мышцах при электромиографическом исследовании в большинстве случаев справа выявлялось урежение ритма при активных движениях. Запись ответной реакции тех же мышц на ритмическую стимуляцию также выявила снижение лабильности справа. У больных шейным остеохондрозом, страдающих холециститом, справа, как правило, раньше наступают оптимальный тетанус, трансформация ритма и реакция пессимума (рис. 39).
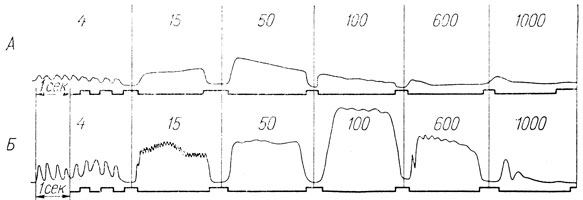
Рис. 39. Графическая запись ответной реакции трапециевидной мышцы на ритмическую стимуляцию. Больная К., шейный остеохондроз, холецистит. А - правая трапециевидная мышца; Б - левая трапециевидная мышца. Количество раздражений, наносимых в одну секунду, показано на рисунке цифрами. При 4 гц - воспроизведение ритма, но справа ниже амплитуда. При 15 раздражениях в секунду, когда слева еще сохраняется воспроизведение ритма, справа наступает тетанус. При 50 гц справа тетанус становится уже оптимальным, а при 100 гц, когда тетанус слева оптимальный, справа наступает пессимальное падение кривой. При 600 гц слева еще имеется сокращение (с трансформацией ритма), а справа уже наступает пессимум. При 1000 гц пессимум наступает и слева
Изменение лабильности и возбудимости в сегментарных аппаратах, связанных с желчным пузырем, сказывается, таким образом, на состоянии мышц правой руки и плечевого пояса справа, оно сказывается и на ряде вегетативных показателей в тех же областях. Отмеченные изменения усиливаются при давлении на желчный пузырь. Особый интерес представляет преобладание нейродистрофических расстройств на стороне холецистита. На этой стороне в верхней квадрантной зоне часто оказываются болезненными типичные точки мест прикрепления фиброзных тканей к костным выступам, здесь чаще возникают синдромы типа плече-лопаточного периартрита и эпикондилита. Напомним, что интероцептивная импульсация из области сердца также способствует развитию этих синдромов, в частности синдрома плече-лопаточного периартрита, но уже не справа, а слева.
Таким образом, локализации рефлекторных нейродистрофических синдромов в области руки, плечевого пояса и грудной клетки способствуют патологические интеро- и проприоцептивные импульсы из упомянутых областей. Эти реакции осуществляются через сегментарные аппараты, а также через вегетативные регионарные (шейные) аппараты. Поэтому указанные реакции в области руки и плечевого пояса могут возникнуть не только в ответ на патологическую импульсацию из самой руки. Эти реакции могут возникнуть и в ответ на импульсы из других органов, связанных с шейными вегетативными образованиями или спинальными сегментами.
* * *
Итак, дегенеративные изменения в позвоночнике проявляются не только корешковыми и спинальными компрессиями. Как следует из изложенного, ряд синдромов, сочетающихся нередко с корешковыми нарушениями, но не укладывающихся в обычную картину корешковой компрессии, имеет особый патогенез. Сопутствуя шейному остеохондрозу, они часто сочетаются друг с другом. Сюда относятся шейные прострелы, поражение передней лестничной мышцы, плече-лопаточный периартрит, плечевой эпикондилит. Важным клиническим проявлением всех этих синдромов является болезненность мест прикрепления сухожилий и других фиброзных тканей к костным выступам. Сюда же следовало бы отнести и болезненность надэрбовских точек, остистых отростков, мест прикрепления мышц к затылочной кости. Сюда же должен быть включен описанный нами дистрофический процесс в точке прикрепления дельтовидной мышцы к плечу. Mathiash (1956), Sturm (1958), А. И. Арутюнов и М. К. Бротман (1960) и др. относят к синдромам шейного остеохондроза и стилоидит. Некоторые авторы полагают, что и контрактура Дюпюитрена имеет отношение к шейному остеохондрозу. С ним связывают и так называемый лопаточный хруст (Mathiash, 1956; Я. Ю. Попелянский, 1960; П. Обросов, 1930).
Термин акроостеопатия не отражает сущность описанной большой группы симптомокомплексов, объединяемых единством патогенеза. Это не просто нарушения со стороны кости, а выражение более широкого круга расстройств. Как было показано выше, в патологический процесс часто вовлекаются мышцы преимущественно в концевых отделах, сухожилия в местах прикрепления к костным выступам. У этих же выступов (например, в области плечевого сустава) возникает патология и в местах прикрепления связок. В мышцах, сухожилиях, апоневрозах и фасциях, как давно установлено простой пальпацией, рентгенографией, а также с помощью гистологического и гистохимического исследований, возникает дистрофический процесс, меняется биоколлоидное состояние тканей при отсутствии истинного воспаления (Merlini, 1930; В. С. Марсова, 1935; И. Л. Крупко, 1943; А. И. Кураченков, 1950; Е. В. Усольцева и Н. К. Кочурова, 1953; Hackett, 1956; M. А. Элькин, 1963; В. И. Рокитянский, 1964; И. Г. Фальк и В. П. Модяев, 1963, и др.). Этот процесс с полным правом можно назвать миофиброзом или, учитывая преимущественное поражение фиброзной ткани, фиброзом. Поскольку патологический процесс развертывается в местах прикрепления указанных образований к кости, более точное название - остеофиброз.
Так как речь идет о вегетативно-дистрофическом процессе, клинические проявления его не ограничиваются наличием характерной боли и болезненности. При постукивании по соответствующим точкам боль отдает по склеротомным зонам (феномен вибрационной отдачи). Отмечаются также гипо- или гиперестезии, изменчивые как по зонам распространения, так и по интенсивности. Изучение чувствительных, равно как и мышечно-тонических и других проявлений остеофиброза, по существу только начинается.
Как было показано выше, процесс этот является рефлекторным. В его возникновении играют роль экстеро-, интеро- и проприоцептивные патологические импульсы, а также импульсы из патологически измененных корешков и шейных симпатических образований. Это неврогенный дистрофический процесс, и поэтому мы его назвали нейроостеофиброзом (1961, 1962).
Специфичен ли нейроостеофиброз для шейного остеохондроза? Отдельные проявления его мы отмечали и при других заболеваниях, и это требует специального обсуждения. Однако развернутый симптомокомплекс нейроостеофиброза, как правило, наблюдается у больных шейным остеохондрозом. Это происходит, во-первых, потому, что остеохондроз - наиболее частая причина поражения нервных образований шеи, в том числе и симпатических, что крайне важно для возникновения нейродистрофического процесса. Во-вторых, заболевание развертывается в период, когда начинаются возрастные дегенеративные процессы в тех местах опорно-двигательного аппарата, которые подвергаются наибольшим функциональным нагрузкам. Другими словами, как нейроостеофиброз, так и остеохондроз имеют отношение к одному и тому же процессу старения тканей. При остеохондрозе наряду с изменением биоколлоидного состояния студенистого ядра возникает дистрофический процесс в тех участках позвоночного сегмента, которые подвергаются наибольшим функциональным нагрузкам. Это места прикрепления шарпеевских волокон фиброзного кольца к краевой каемке тела позвонка. Здесь же меняется структура кости, меняется трофика тела позвонка, фиброзного кольца, передних продольных связок (Д. С. Губер-Гриц, 1960; Я. Л. Цывьян и В. П. Модяев, 1963, и др.).
Следовательно, и сам по себе позвоночный остеохондроз - проявление остеофиброза. К проявлениям его следует отнести и спондилартроз с характерными для него изменениями в суставно-связочном аппарате. Нельзя не согласиться с И. Л. Клионером (1962), проводящим аналогию между остеохондрозом и артрозами. Но, раз возникнув, остеофиброз в области позвоночника приводит к вторичным изменениям нервных структур, проходящих через позвоночник (а также к изменениям рецепторов позвоночника). Это приводит к включению множества дополнительных звеньев большой цепи нейроостеофиброза. Этот круг охватывает шейный отдел позвоночника, плечевой пояс и руку. Поэтому мы назвали весь симптомокомплекс neuroosteofibrosis (или osteofibrosis) cervico-brachialis. Как уже упоминалось, механизм остеофиброза частично объясняет и некоторые болевые явления в области головы в местах прикрепления фиброзных тканей к костным выступам височной и затылочной костей. Такие явления можно обозначить как osteofibrosis cervico-cranialis. И, наконец, те же явления в области грудной клетки - это osteofibrosis cervico-pectoralis.
Обоснованность термина "остеофиброз" продиктована сущностью процесса, его единством, а это единство должно быть определено: Объединение в единый патогенетический комплекс эпикондилита, плече-лопаточного периартрита, синдрома передней лестничной мышцы и других синдромов рефлекторных нейродистрофических и нейро-сосудистых брахиальгий не только облегчает диагностику, но и определяет пути лечения и профилактики этого заболевания.
|
ПОИСК:
|
© MASSAGELIB.RU, 2001-2020
При использовании материалов сайта активная ссылка обязательна:
http://massagelib.ru/ 'Массаж. Учебные материалы для массажиста'
При использовании материалов сайта активная ссылка обязательна:
http://massagelib.ru/ 'Массаж. Учебные материалы для массажиста'