
Вопросы этиологии и патогенеза
Патогенетические основы клинических проявлений остеохондроза позвоночника (А. И. Осна, г. Новокузнецк)
Остеохондроз позвоночника - самое распространенное хроническое заболевание человечества имеет в своей основе дегенеративное поражение межпозвонкового диска. Последнее проявляется в высыхании пульпозного ядра, в растрескивании фиброзного кольца диска и в перемещении (вколачивании) элементов пульпозного вещества, находящегося под давлением, в трещины фиброзного кольца, а иногда через эти трещины и за пределы диска. Это может приводить не только к определенным нарушениям опорно-двигательной функции позвоночника, но, благодаря, богатой иннервации межпозвонковых дисков и прилегающих к ним связок, к ряду болевых и самых разнообразных рефлекторных проявлений. Кроме того непосредственная близость дисков к находящимся в позвоночном канале нервным и сосудистым образованиям, может привести к серьезным расстройствам функции корешков спинномозговых нервов и спинного мозга, а воздействие на позвоночные сосуды и окружающие их вегетативные сплетения нередко приводят к расстройству кровообращения головного мозга. Таким образом, проявление этого заболевания весьма полиморфно и их нозологическое единство стало ясным лишь в последнее время благодаря трудам Нафцигера (1937), Реншауера (1949), Я. Ю. Попелянского (1959), А. И. Арутюнова и М. К. Бротмана (1960), А. И. Осна (1968) и др.
Остеохондроз позвоночника - это длительное заболевание, продолжающееся 1 - 2 десятка лет, преимущественно в среднем возрасте. Клинические его проявления не обязательны, порою они могут отсутствовать или быть совершенно стертыми. В других случаях они эпизодически выражаются в отдельных синдромах, которые без определенного порядка и закономерностей возникают, исчезают, сменяют друг друга, между ними бывают периоды ремиссии, порою очень длительные... Пытаясь увязать эти клинические проявления с патологическим субстратом, создается впечатление, что на фоне дегенеративно измененного межпозвонкового диска возникают различные патологические ситуации, которым соответствуют определенные клинические синдромы. Сопоставляя исследования патологоанатомов, рентгенологов, невропатологов, операционные находки, секционные данные, результаты некоторых экспериментов, а также анализируя результаты хирургических вмешательств, у нас создалось впечатление об определенных патогенетических закономерностях в клинических проявлениях остеохондроза позвоночника.
В течение остеохондроза позвоночника мы различаем четыре периода. Каждый из них имеет свой характерный патологоанатомический субстрат, свои типичные клинические проявления, требует специфических диагностических мероприятий, подлежит специальным методам лечения.
Первый период - внутридисковые перемещения пульпозного вещества.
Пульпозное вещество теряет свое центральное расположение и вколачивается в трещины фиброзного кольца. Снаружи диск остается еще целым. Это перемещение долго остается бессимптомным и становится патогенным лишь когда перемещенный пульпозный хрящ начинает раздражающе действовать на нервные окончания в периферических слоях фиброзного кольца и продольных связках, окружающих тела позвонков и диски. Раздражение этих нервных окончаний вызывает боли в пораженном диске, известные под названием дискалгии (А. И. Осна, 1963) или острого люмбаго, люмбалгии, цервикалгии (рис. 1, В).
Нередко эти боли становятся отраженными, распространяясь в пределах невромера в конечности (рис. 1-Г, а) во внутренние органы (рис. 1-Г, б). Эти боли порой расцениваются врачами как периоститы, невриты, артриты, хотя никаких изменений надкостницы, нервов, суставов не обнаруживается (Фернстрем, 1957; Я. Ю. Попелянский, 1959; А. И. Арутюнов и М. К. Бротман, 1960), области сердца (И. Б. Гордон, 1962), грудной клетки (Е. С. Заславский, 1968), живота (П. Д. Александров, 1966) и таза (Л. Я. Шницер, 1966), симулирующие заболевание сердца, аппендицит, колиты, почечно-каменную болезнь и др. Особенно часто отражение боли происходит в "наболевшее" ранее место, что очень затрудняет диагностику и часто принимается за рецидив ранее перенесенных заболеваний.
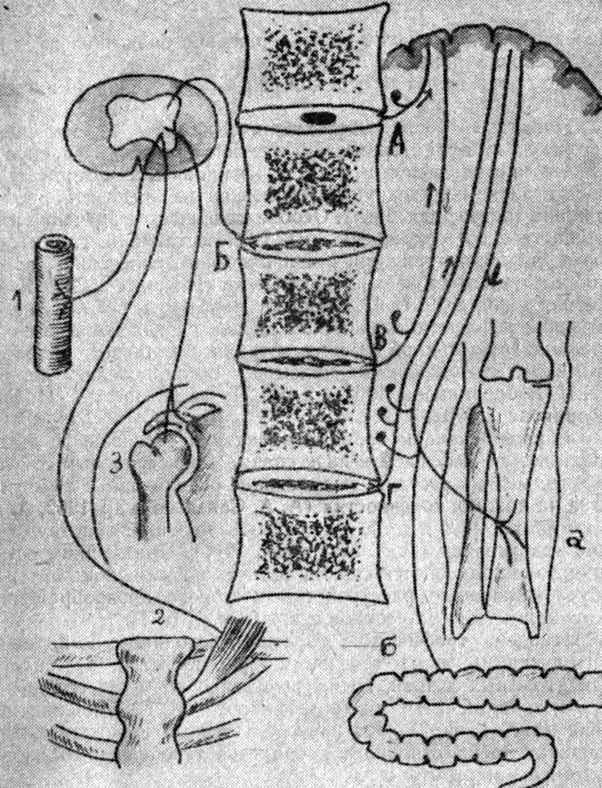
Рис. 1. Патогенетические ситуации первого периода остеохондроза. А. Нормальный диск, механизм проприоцептивного ощущения нагрузки. Б. Рефлектрные дискогенные процессы 1) ангиоспастические, 2) миотонические, 3) трофические. В. Патологическая импульсация формирует в коре чувство боли (механизм люмбалгии, цервикалгии). Г. Отраженные дискогенные боли а - в голень, б - в кишечник
Начальный период остеохондроза характеризуется еще и множеством рефлекторных проявлений. Так, весьма распространены миотонические рефлексы, возникающие в дегенерированном диске и фиксирующие болезненные сегменты позвоночника (острое люмбаго). Особое клиническое значение имеет спастическое сокращение передней лестничной мышцы, которая сдавливает нижний ствол плечевого сплетения, вызывая расстройства в верхней конечности (Нофцигер, 1937; Я. Ю. Попелянский, 1959; И. П. Кипервас, 1965 (Рис. 1-Б, 2). Миотонический рефлекс с поясничных дисков иногда вызывает сокращение грушевидной мышцы, которая сдавливает седалищный нерв. Это один из механизмов возникновения ишиаса (Т. И. Бобровникова, 1962); Я. Ю. Попелянский и Т. И. Бобровникова (1970),
С раздражением нервных окончаний связаны и ангиоспастические рефлексы в виде спазма магистральных сосудов и более мелких сосудов, вызывающие осциляторные расстройства на нижних конечностях (А. А. Савельев и др. 1962, А. М. Прохорской, 1966 и др.), и даже симулирующий облитерирующий эндартериит (Г. А. Морголин, 1971). При шейном остеохондрозе наблюдаются спазмы веточек позвоночной артерии, обусловливающие расстройства "мозгового кровообращения, спазмы коронарных сосудов и др. (рис. 1. Б, 1).
Наконец, трофические рефлексы, исходящие из пораженного диска, вызывают трофические расстройства в области брадитрофных тканей, преимущественно на месте прикрепления сухожилий к костям (остеофиброз Я. Ю. Попелянский, 1966; (рис. 1, Б, 3). Это плече-лопаточный периартрит, эпикондилит плеча, стилоидит предплечья тазобедренный и коленный периартриты и др.
Дискогенный характер этих многообразных болевых и рефлекторных проявлений легко доказать хотя бы тем, что новокаиновая блокада, проведенная в диске, вызывающем эти расстройства, сразу их купирует.
Диагностика остеохондроза в первом периоде весьма сложна. Это объясняется неспецифичностью клинических проявлений и отсутствием изменений со стороны дисков при обзорном рентгенологическом исследовании. Только пункция диска, увеличение его емкости, воспроизведение локальных и отраженных болей и рефлекторных проявлений при введении в него жидкости и полное их исчезновение под влиянием раствора новокаина говорят об их дискогенном характере. Дискография при этом показывает наличие трещины в фиброзном кольце диска.
Второй период - неустойчивость позвоночного сегмента.
Трещины, испещряющие фиброзное кольцо, нарушают его фиксационную функцию. Возникает межпозвонковая патологическая подвижность. Она проявляется псевдоспондилолнстезами (рис. 2, Б), задними и передними, истинными спондилолистезами, (рис. 3, Д), особенно в поясничном отделе, подвывихами (рис. 2, А.), преимущественно в шейном отделе (рис. 2).
Для компенсации неустойчивости сегмента мышцы позвоночника находятся в постоянном сокращении, что ведет к чувству их переутомления, дискомфорта, к статической неполноценности (постоянная тенденция к разгрузке позвоночника).
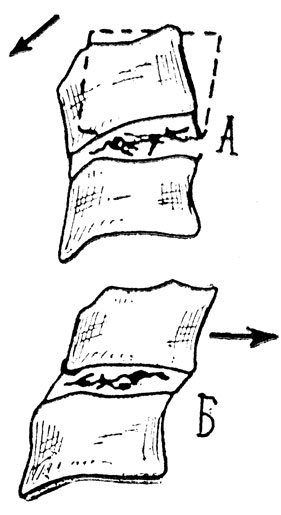
Рис. 2. Патогенетические ситуации второго периода остеохондроза. А. Смещение при подвывихе. Б. Псевдоспондилолистез
На шее нередко наступает подвывих, характеризующийся нарушением параллелизма суставных поверхностей, образованием треугольной щели в межпозвонковом суставе (Ковач, 1956). Подвывих возникает при разгибании шеи, при этом суставной отросток нижнележащего позвонка может сдавливать позвоночную артерию, обусловливая нарушение мозгового кровообращения.
Таким образом, второй период остеохондроза характеризуется преимущественно ортопедическими проявлениями.
Длительность второго периода 2 - 3 года. Он завершается при наступлении полного разрыва диска, когда в него начинает вростать фиброзная ткань, которая создает определенную стабилизацию и ликвидирует патологическую подвижность. Но, вместе с тем, полный разрыв диска - это переход в третью стадию заболевания.
Ведущим методом диагностики во втором периоде является обзорная функциональная спондилография.
Третий период остеохондроза - характеризуется полным разрывом диска.
При этом за его пределы выпадает пульпозное вещество, образуя грыжи диска. Грыжа может сдавить корешок спинномозгового нерва в позвоночном канале (рис. 3, В) или в межпозвонковом отверстии, весь конский хвост, а на шейном или грудном уровне - спинной, мозг (рис. 3, А). Грыжа может также пережать сосуд (корешково-медуллярную артерию), питающий спинной мозг (рис. 3, Б). В результате развиваются разнообразные неврологические синдромы (рис. 3).
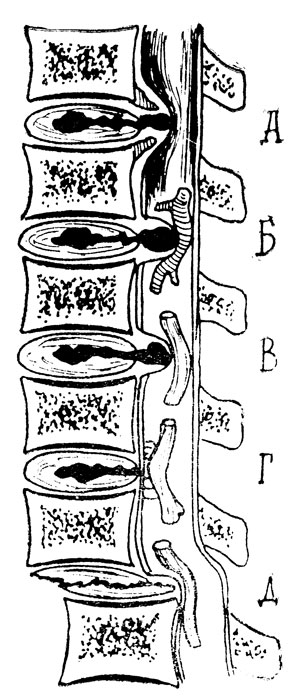
Рис. 3. Патогенетические ситуации третьего периода остеохондроза. А. - диско-медуллярный конфликт. Б. - диско-васкулярный конфликт. В. - диско-радикулярный конфликт. Г. - рубцово-спаечное сдавление корешка. Д. - спондилолистез со сдавлением корешка
Выпадение пульпозного вещества сопровождается еще и рядом аутоиммунных процессов (Л. С. Путинцева, 1969, А. И. Осна и др. 1970), которые ведут к образованию спаек, образуя рубцовый перидурит или арахноидит. Рубцово-спаечные образования могут быть плоскостными (рис. 3, Г), перепончатыми и кистозными. Они могут оказывать на нервные и сосудистые структуры такие же воздействия, как и грыжи диска.
Сдавление поясничных корешков грыжею или рубцами проявляется синдромами т. н. пояснично-крестцового радикулита. Иногда компрессии подвергается весь конский хвост - синдром и т. н. компрессионного каудита.
Компрессия спинного мозга на шейном и (редко) грудном уровне приводит к нарушению его функции, к т. н. компрессионной миелопатии, которая может воспроизводить картину, характерную для поперечного миелита.
Более пеструю картину вызывают сосудистые миелопатии, развивающиеся вследствие компрессии корешково-медулярных сосудов. В зависимости от одного из многочисленных вариантов кровоснабжения спинного мозга последние проявляются весьма различно, по типу поперечного миелита, по типу синдрома бокового амиотрофического склероза, полиомиелитического синдрома, синдрома рассеянного склероза, задне-столбового сосудистого синдрома (Я. Ю. Попелянский, 1962) и др.
Таким образом, третий период остеохондроза является сугубо неврологическим.
Диагностика в этом периоде основывается на неврологических расстройствах и на рентгенологических данных среди которых главным исследованием является пневмомиелография.
Четвертый период - распространение дегенеративного процесса на другие элементы межпозвонкового сочленения.
В этом периоде дегенеративный процесс поражает (кроме Диска) связочный аппарат, желтые связки (А. И. Арутюнов и М. К. Бротман, 1960; Б. И. Эсперов, 1961; И. Ж. Пуриньш, 1962), межостистые связки (Риссанен, 1960; В. П. Селиванов 1966 и др.).
Дегенеративный процесс также распространяется на межпозвонковые суставы, обусловливая развитие спондилоартроза, чаще на поясничном и реже на шейном и грудном уровнях (рис. 4, Б). Присоединение спондилоартроза на поясничном уровне не очень резко усугубляет клиническую картину. На шейном уровне дегенеративные поражения очень часто охватывают унко-вертебральные сочленения. Унко-вертебральный артроз характеризуется краевыми костными разрастаниями, которые могут быть направлены кнаружи или кзади.
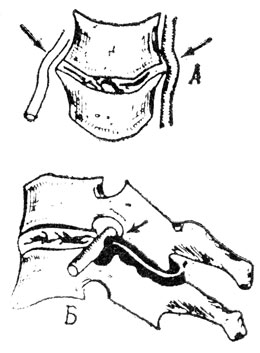
Рис. 4. Патогенетические ситуации четвертого периода остеохондроза. А. Компрессия позвоночной артерии и корешка унко-вертебральным артрозом. Б. Компрессия корешка в межпозвонковом отверстии при спондилоартрозе
Наружные унко-вертебральные костные разрастания часто воздействуют на позвоночную артерию (рис. 4, А), вызывая расстройства мозгового кровообращения, известные под названием "синдром позвоночной артерии" или "шейная мигрень" (Бертши-Роше, 1949). Дигностика этого сосудистого расстройства основывается на клинике и на данных вертебральных ангиографий.
Задние унко-вертебральные костные разрастания пролябируют в межпозвонковом отверстии, где могут конфликтовать с корешками шейных, спинномозговых нервов, обусловливая синдромы их компрессии или т. н. шейного радикулита.
Диагностика синдрома основывается на неврологических данных и па обзорной рентгенографии с выявлением межпозвонковых отверстий.
У одного и того же больного остеохондроз поражает, как правило, не один диск, а несколько. Каждый из них может быть в другом периоде развития.
Поэтому общая картина заболевания будет результатом суммирования синдромов различных уровней, находящихся в разных периодах развития.
|
ПОИСК:
|
© MASSAGELIB.RU, 2001-2020
При использовании материалов сайта активная ссылка обязательна:
http://massagelib.ru/ 'Массаж. Учебные материалы для массажиста'
При использовании материалов сайта активная ссылка обязательна:
http://massagelib.ru/ 'Массаж. Учебные материалы для массажиста'