
Особенности клинической картины черепно-мозговой травмы у больных шейным остеохондрозом (Н. А. Чудновский, г. Новокузнецк)
Клиническая картина острого периода черепно-мозговой травмы складывается, как известно, из общемозговых и локальных симптомов. Они обусловлены, главным образом, травмой вещества мозга" его сотрясением, поражением сосудов и циркулирующей ликворной системы. Вместе с тем, известно, что травма черепа - это прежде всего кранио-цервикальное поражение (Гутман, 1954; А. М. Прохорский, 1962; Левит, 1963; 1966), или церебро-спинальное (В. М. Угрюмов, 1970). Травма черепа и головного мозга очень часто сопровождается травмой шейного отдела позвоночника с его мышечно-связочным аппаратом, спинного мозга, сосудов шеи и вегетативных сплетений и узлов (В. М. Угрюмов, 1970). Чрезмерные форсированные движения головы ведут к растяжению и травматизации суставно-связочного аппарата, межпозвонковых дисков и вегетативно-сосудистых образований шеи. Сосудистые иннервационные связи шеи и головы осуществляются через систему сонной и позвоночной артерии и окутывающих их периваскулярных сплетений. Позвоночная артерия, питающая мезенцефало-бульбарный отдел головного мозга, мозжечок и затылочную долю, проходит в подвижном костном канале и резкие внезапные движения головы при черепно-мозговой травме могут оказать на артерию и ее вегетативное сплетение механическое воздействие. Поэтому клиническая картина в остром периоде черепно-мозговой травмы может складываться из симптомов церебральных и цервикальных. Церебральные симптомы могут быть обусловлены как травмой содержимого черепа первично, гак и повреждением церебральных коммуникаций, проходящих через шею. С другой стороны травму черепа и шеи могут получить лица, имеющие дегенеративные изменения в шейном отделе позвоночника и сосудах шеи, которые клинически себя не проявляли до травмы. И травма оказалась причиной дебюта шейного остеохондроза, либо его манифестации, рецидива. Отсюда понятен тот интерес к дифференциальному диагнозу синдромов церебральных: первичных, связанных с травмой черепа и вторичных, Связанных с травмой шеи, либо с обострением шейного остеохондроза в момент травмы. Этот интерес в последние годы проявляют многие клиницисты (Я. Ю. Попелянский, 1966, А. М. Прохорский, 1966, Н. А. Чудновский, 1970, А. П. Зинченко и Ф. Л. Борок, 1971). Такой дифференциальный подход имеет принципиальное значение как для диагностики, так и для лечения сочетанных поражений головы и шеи.
Под нашим наблюдением находилось 478 больных в остром периоде черепно-мозговой травмы. Из них у 47 (10%) были выявлены боли в области шеи и ряд неврологических синдромов, связанных с поражением шейного отдела позвоночника. Ни в одном из этих случаев не был диагностировав перелом или вывих шейных позвонков.
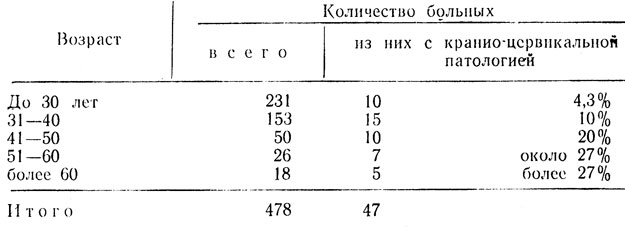
Таблица 1. Распределение больных по возрасту
Из таблицы видно, что черепно-мозговую травму получают преимущественно лица до 30 лет и в этой возрастной группе меньше всего кранио-цервикальной патологии (4,3%). А после 30 - 40 лет процент лиц, страдающих от цервикальной патологии, возрастает от 10 до 27%. Значит "возрастной фактор" можно рассматривать как предрасполагающий к краниоцервикальной патологии.
У 25 больных кранио-цервикальная симптоматика появилась сразу и впервые после травмы, а у 22 больных наблюдалась и до травмы, усугубляясь после нее.
Обычно в первые 2 - 3 дня после травмы шейная симптоматика маскировалась общемозговыми симптомами. В этот период на первый план выступали: диффузные головные боли или боль в области ушиба головы, головокружение, шум в голове, общая слабость, сонливость.
В различные сроки от 3 до 5 дней после травмы выявлялись различные неврологические синдромы патологии шейного отдела позвоночника: миалгический, связочно-суставной, сосудистый (синдром позвоночной артерии), отраженный, корешковый.
Так, у 12 больных наблюдается миалгический синдром. Эти больные предъявляли жалобы на боль чаще всего в области кивательной мышцы, лестничных мышц. Пальпация последних была болезненна. Причем 6 человек были до 30 лет.
Связочно-суставной синдром чаще всего встречался у лиц после 40 лет. Он выражался в ограничении движений в шейном отделе позвоночника в суставе головы и сопровождался болезненностью при пальпации остистых отростков, поперечных отростков и дисков. Этот синдром наблюдается у 8 больных.
Чаще всего наблюдается синдром позвоночной артерии, и, главным образом, у лиц после 30 - 40 лет. Это были 12 человек, у которых головная боль из шейно-затылочной области распространялась в теменную и височные области, доходя до лобной и до глазниц. Головные боли носили приступообразный характер, усиливались при движении шеи. Приступы сопровождались шумом или звоном в голове, чаще с одной стороны. 8 человек (из 12) предъявляли жалобы на шум, звон в ушах, головокружение, мелькание черных мушек перед глазами на высоте головной боли. Эти головные боли связаны не только с травмой головы, но и с травмой позвоночной артерии. Сосудистый характер головной боли подтверждался наличием болевых сосудистых точек на лице (Гринштейна, Бирбраира) и на шее (L) точка позвоночной артерии. Пульсирующий оттенок ее и распространение по типу "снимания шлема", изменение интенсивности боли при движениях шеи указывало на связь этой боли с травмой позвоночной артерии.
В 10 случаях наблюдался отраженный синдром. Головная боль у этих больных носила "склеротомный" характер. Эта головная боль в отличие от вышеописанной не распространялась дальше затылочной области, была более постоянной, чем сосудистая, реже сопровождалась кохлео-вестибулярными расстройствами, зрительными нарушениями. В клинической картине отраженного синдрома имели место болевые проявления в области шеи, руки, целый ряд вегетативных сосудистых нарушений. Чаще всего выявлялись гипалгезия в виде "полукуртки", парестезии в половине грудной клетки, в руке. К вегетативным расстройствам относилась и асимметрия окраски кожи кистей, кожной температуры, гидрофильности тканей. У 6 больных было сочетание различных синдромов: у 3 отраженный сочетался с корешковым синдромом и сосудистым, у 3 наблюдалось сочетание отраженного синдрома с суставно-связочным.
Всем больным при поступлении был выставлен диагноз: сотрясения, ушиба или сдавления головного мозга, 5 больным - вывих шейных позвонков, не подтвержденный рентгенологически, и 6 - ушиб шейного отдела позвоночника.
На рентгенограммах 24 больных были обнаружены те или иные признаки дегенеративно-дистрофических изменений шейного отдела позвоночника типа остеохондроза или спондилеза. Эти изменения были несвежими. Свежие разрывы межпозвонковых дисков установлены у 4 больных.
Проводя анализ клинической картины черепно-мозговой травмы у больных шейным остеохондрозом, мы заметили, что определенные синдромы встречаются в определенных возрастных группах.

Таблица. Распределение синдромов по возрастным группам
Из таблицы вытекает, что миалгический синдром чаще встречается до 30 лет, а сосудистый и отраженный - после 30 - 40 лет. По-видимому, такая закономерность связана с тем, что с возрастом возникают эндокринно-гуморальные сдвиги и накапливаются статико-динамические нагрузки в течение жизни, обусловливающие симптомы остеохондроза. Кроме того, с возрастом и сосудистая стенка становится более уязвимой. У некоторых больных (17 человек) травма черепа повторялась второй и третий раз. У этих больных в шейном отделе позвоночника на рентгенограммах определяли выраженные дегенеративно-дистрофические изменения, шейный остеохондроз, который клинически до травмы себя не проявлял. Черепно-мозговая травма, которая часто является кранио-цервикальной, приводит латентный остеохондроз в клинически манифестный, особенно у лиц немолодого возраста с "компремированными" в течение жизни сосудами и опорно-двигательными тканями, которые сами по себе могут оказаться источником патологической импульсации.
Понятие "возрастной фактор" следует учитывать не как простое накопление прожитых лет, а как накапливающиеся в течение этих лет патологические изменения различных органов, систем и тканей организма, таких как сосуды, связки, суставы и пр.
Таким образом, под влиянием черепно-мозговой травмы, сопровождающейся чрезмерными движениями головы, превосходящими предел возможной подвижности шейного отдела позвоночника, возникает растяжение и травматизация суставно-связочного аппарата, межпозвонковых дисков и вегетативно-сосудистых образований шеи. Импульсы из этих органов и тканей наряду с импульсами из патологически измененной центральной нервной системы и формируют клиническую картину кранио-цервикальной патологии при черепно-мозговой травме.
|
ПОИСК:
|
© MASSAGELIB.RU, 2001-2020
При использовании материалов сайта активная ссылка обязательна:
http://massagelib.ru/ 'Массаж. Учебные материалы для массажиста'
При использовании материалов сайта активная ссылка обязательна:
http://massagelib.ru/ 'Массаж. Учебные материалы для массажиста'